Activation prématurée d’une partie du myocarde ventriculaire par une voie de conduction anormale en compétition avec les voies de conduction normales (cf. Conduction intracardiaque) [1]. Cette voie de conduction anormale est une petite anomalie congénitale de migration des fibres cardiaques et la grande majorité des patients ont un cœur sain (cf. Faisceaux accessoires).*
Une préexcitation ventriculaire (PEV) visible sur un ECG traduit l’existence d’un shunt (court-circuit) de la conduction nodo-hisienne normale par :
- des myocytes : faisceaux atrio-ventriculaires, les plus fréquents, appelés faisceaux de Kent
- du tissu nodal à conduction décrémentielle : les plus rares, appelés fibres de Mahaïm (faisceaux qui partent de l’oreille droite, du nœud AV ou du faisceau de His jusqu’au ventricule droit (fibres atrio-fasciculaires, nodo-fasciculaires, nodo-ventriculaires ou fasciculo-ventriculaires).
La prévalence d’une préexcitation sur un ECG de surface (« manifest pre-excitation ») est estimée entre 0,13 et 0,25% dans la population [2], un peu plus fréquente dans les familles au premier degré (5.5 per 1,000 among the first-degree relatives of an index case) [5].
*Certaines préexcitations sont découvertes dans le cadre d’une anomalie d’Ebstein ou une cardiomyopathie hypertrophique [3] ou une cardiomyopathie de surcharge [8] (The presence of preexcitation in a background of LVH may be seen in Danon disease, PRKAG2 mutation cardiomyopathy, Fabry disease, Pompe disease, and mitochondrial disorders. Cardiac magnetic resonance and genetic testing are required to identify the correct diagnosis).
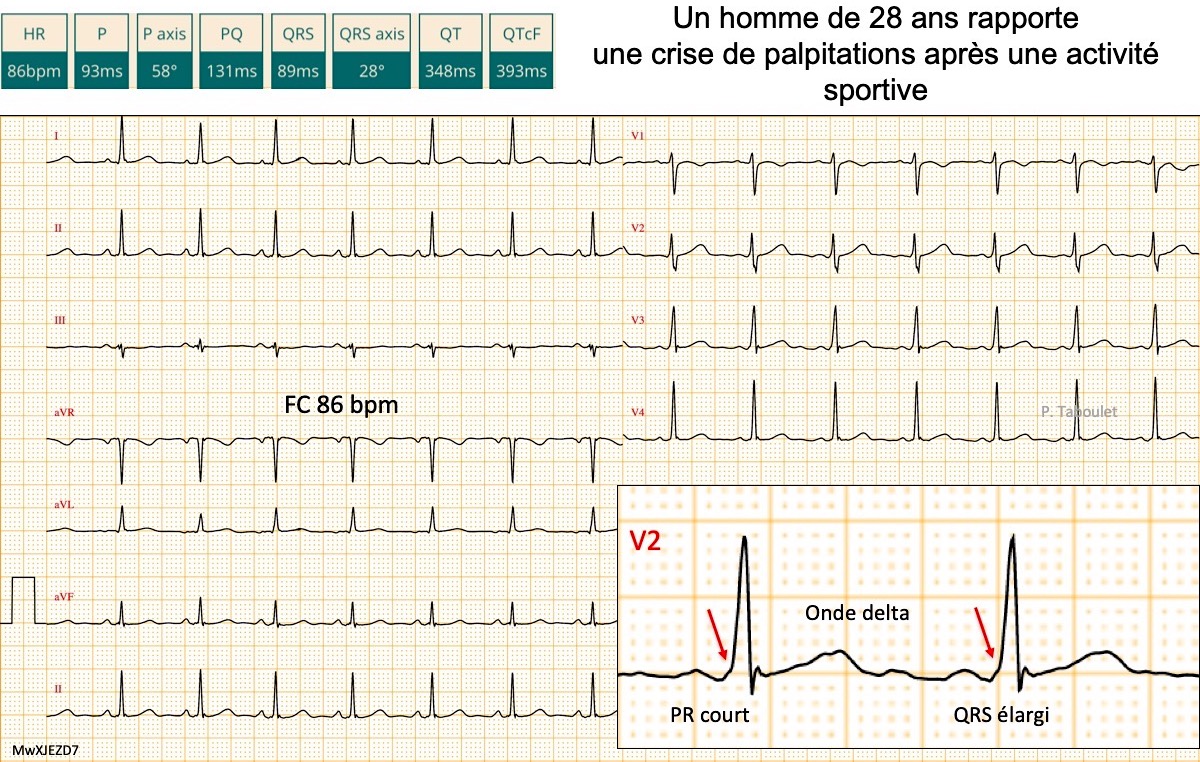
Le diagnostic d’une PEV repose sur une triade
- Un raccourcissement de l’intervalle PR < 120 ms. Néanmoins, l’intervalle PR peut être normal en cas : (a) de conduction naturellement lente dans un faisceau atrioventriculaire peu perméable ou lorsque la voire accessoire est située dans l’oreillette gauche (car la distance entre le nœud sinusal et la voie accessoire gauche est plus longue) ; (b) de connexion nodoventriculaire ou nodofasciculaire ou fasciculo-ventriculaire (His-ventriculaire) qui débute à partir ou au-delà du nœud AV ou (c) de connexion atrio-fasciculaire ou atrio-ventriculaire par fibres de Mahaïm (cf. Syndrome du PR court).
- Une préexcitation qui est une primo-dépolarisation du myocarde ventriculaire par le faisceau accessoire qui se traduit un ralentissement initial (« empâtement) du pied du QRS ou onde delta. L’onde delta est essentielle au diagnostic de préexcitation sur un ECG, et sa reconnaissance est facile quand elle dure ≥ 40 ms avec amplitude ≥ 5 mm, mais elle peut être minime, absente (latente) ou intermittente en cas de prédominance de l’activation nodo-hisienne, comme au cours d’un faisceau de Kent gauche (dépolarisé plus tardivement que la voie nodo-hisienne car l’oreillette gauche est dépolarisé plus tard que la droite) ou en cas de conduction unidirectionnelle par voie rétrograde (« Kent caché », voir Conduction cachée).

- Un complexe QRS élargi typiquement au-delà de 120 ms (ou > 90 ms chez l’enfant), car la première partie du QRS résulte de la dépolarisation directe mais lente par le faisceau accessoire des myocytes ventriculaires et la seconde partie résulte de la dépolarisation rapide des myocytes par la voie nodo-hisienne et le système de His-Purkinje. En rythme sinusal, le complexe QRS résultant est donc un complexe QRS de fusion. Sa durée est souvent < 120 ms. En cas d’activation première du ventricule droit, le QRS peut prendre l’aspect d’un bloc de branche gauche. Dans ce cas, l’onde r initiale est élargie (≥ 40 ms) ou la descente de S ralentie en V1 ou V2.
- La repolarisation est altérée, sauf dans les cas de préexcitation mineure. Ses modifications sont secondaires à celles de la dépolarisation (cf. Anomalies secondaires de la repolarisation) et plus il y a préexcitation, plus elles sont visibles, dans le respect de la règle de la discordance appropriée (avec une polarité du ST opposée à celle de R). Lorsque la préexcitation est intermittente, des altérations de repolarisation (T négative) peuvent être vues dans les complexes conduits sans préexcitation. Cela s’explique par le phénomène de «mémoire électrique» ou effet Chatterjee [7].

Formes électriques atypiques
Les formes mineures ou cachées sont fréquentes car une préexcitation peut être manifeste (permanente), intermittente (occasionnelle), bigéminée (2:1), mineure ou bien cachée car latente (« Kent caché »).
- Voir Préexcitation 2. Mineures ou cachées
- Vidéo YouTube (15 min). Un détail à ne pas rater chez le sportif
Le diagnostic de PEV par des fibres de Mahaïm (les plus rares) est souvent difficile car la PEV est discrète ou peut manquer. Certains patients présentent au repos une préexcitation patente qui mime un bloc de branche gauche incomplet ou complet avec un intervalle PR court ou parfois normal. Elle apparaît franchement per tachycardie sous forme bloc de branche gauche complet (cf. fibres de Mahaïm).

Préexcitation et syndrome de WPW
Les tachycardies réciproques qui utilisent la voie nodohisienne pour activer les ventricules et la voie ventriculo-atriale pour revenir à l’oreillette (gauche ou droite) s’appellent des tachycardies orthodromiques (les plus fréquentes). Les tachycardies qui utilisent le circuit en sens contraire s’appellent des tachycardies antidromiques (rares, 3 à 8% de syndromes de WPW [1]).
Un patient chez qui on découvre fortuitement une préexcitation ventriculaire et qui ne fait pas de tachycardies paroxystiques n’a PAS de syndrome de WPW. La plupart des patients (> 80%) restent asymptomatiques toute leur vie [1].
Une préexcitation favorise le phénomène de réentrée et peut se compliquer de tachycardies réciproques par réentrée (cf. Syndrome de Wolff-Parkinson-White) et/ou de fibrillation atriale (Cf. FA préexcitée). Un ECG de repos ne suffit pas à identifier les préexcitations à risque d’arythmie pouvant engager le pronostic vital [1][3].
La survenue d’une FA/flutter atrial conduite aux ventricules par un faisceau accessoire à période réfractaire courte peut menacer le pronostic en raison d’une excellente conduction atrioventriculaire, plus rapide que par voie nodo-hisienne car privée de propriété décrémentielle (cf. Fibrillation atriale et préexcitation). La FA/flutter s’accompagne alors d’une cadence ventriculaire extrêmement rapide (ex. > 200-300/min) à complexes QRS larges en accordéon, à l’origine d’une très mauvaise tolérance, voire d’une mort subite (épidémiologie, voir FA préexcitée). En raison de ce risque réel, mais exceptionnel, la découverte d’une PEV justifie pour les Sociétés savantes de cardiologie européennes et américaines une évaluation systématique du risque de malignité et a fortiori après une syncope [1].
La pratique du sport en fédération n’est pas autorisée sans un avis spécialisé (Cf. ECG et sport).
La localisation du faisceau accessoire est possible à partir d’un simple ECG : voir faisceau de Kent (localisation possible via internet [6] ou [7]) ou figure 17 [1].
Conduite à tenir et traitement
Les patients présentant une préexcitation ventriculaire sur l’ECG, qu’ils aient ou non des symptômes, ont un risque de mort cardiaque subite imprévisible à vie, mais seule une minorité d’entre eux, en particulier les enfants, sont réellement à risque, ce qui pose des défis cliniques considérables aux médecins pour identifier les quelques personnes à risque et celle qui vont bénéficier à plus de 95% de l’ablation par radiofréquence de leur voie accessoire [4]. Le traitement des formes à risque de malignité repose sur l’ablation par radiofréquence via un cathéter ([4]). Des risques inhérents à la technique doivent être connus, même s’ils ne cessent de réduire [4][9].
Voir Préexcitation 3. Conduite à tenir.
Diagnostics différentiels
- Les autres causes d’intervalle PR court (plus l’intervalle PR est court, plus un faisceau accessoire est probable)
- Le bloc de branche classique et la séquelle d’infarctus ne posent généralement pas de problème. Le PR est normal et ce sont les derniers vecteurs du complexe QRS qui sont retardés à l’inverse des PEV. L’espace P-J est allongé dans les blocs de branche et pas dans les PEV.
- Le bloc incomplet gauche pose parfois problème car il fait seulement disparaître l’onde Q en I-VL et latéral gauche ce qui est compatible avec une PEV latérale gauche mineure ou une PE fasciculo-ventriculaire.
- L’hypertrophie ventriculaire gauche peut s’accompagner d’un empâtement initial de l’onde R dans les dérivations gauches et simuler une PEV. Une authentique préexcitation peut s’associer à une HVG dans le cadre des myocardiopathies de surcharge.
- L’hypertrophie ventriculaire droite s’accompagne d’une onde R dominante en V1-V2 dans les dérivations droites et simuler une PEV et vice versa.
- La transition précoce de R en V2 (au lieu de V3 ou V4) peut être une variante normale. Si l’ascension initiale de l’onde R est ralentie, une préexcitation est envisageable.
- Un pacemaker avec stimulation bipolaire du ventricule peut simuler une PEV.
Voir aussi :
- Préexcitation 1. Généralités ; Préexcitation 2. Mineures ou cachées; Préexcitation 3. Conduite à tenir
- Intervalle PR, Onde delta, Faisceau de Kent, Fibres de Mahaïm
- Syndrome de WPW
YouTube : ma playlist
Faîtes des quiz sur le site web (plusieurs niveaux de connaissance 1 à 3).
ECG de A Z (P. Taboulet 2ed 2025) : https://www.livres-medicaux.com/auteur/11567-taboulet

Références réservées aux abonnés
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire


