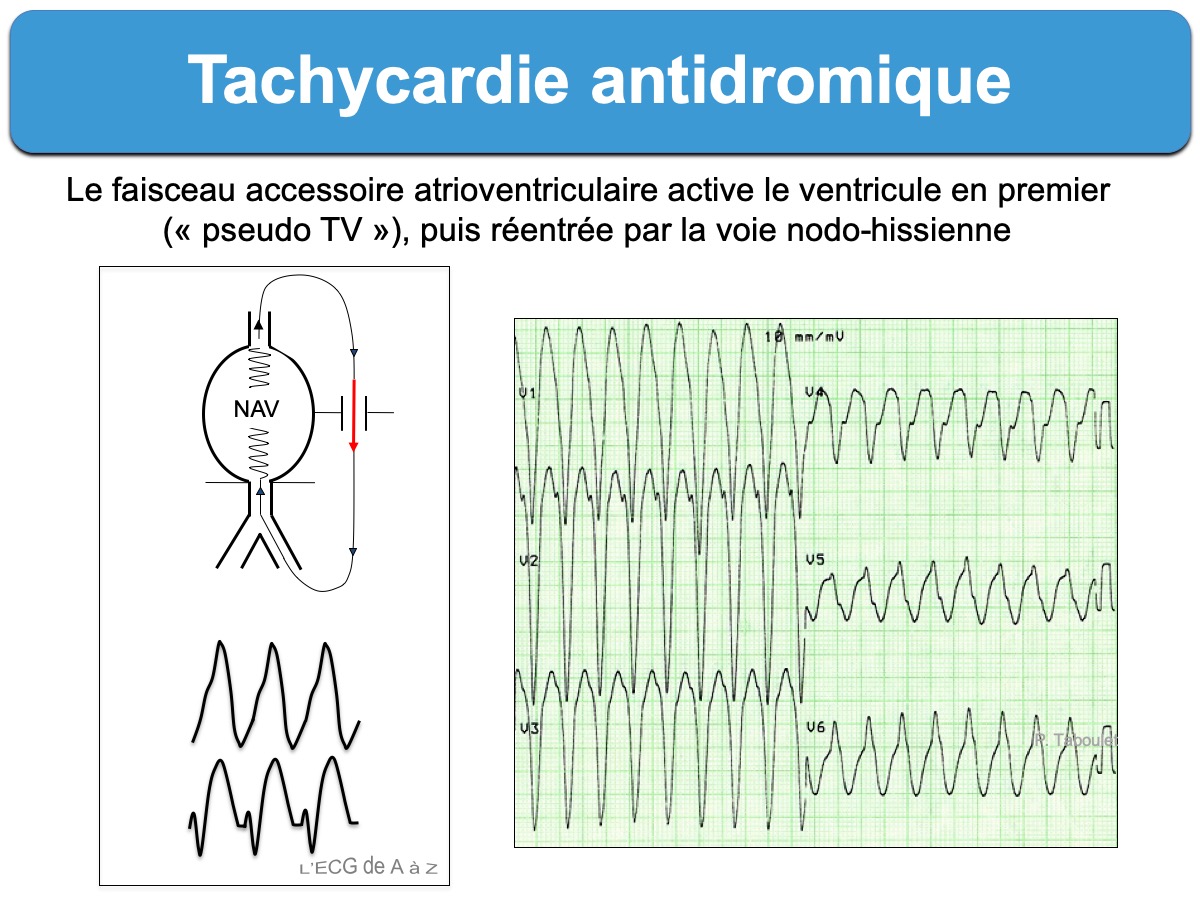
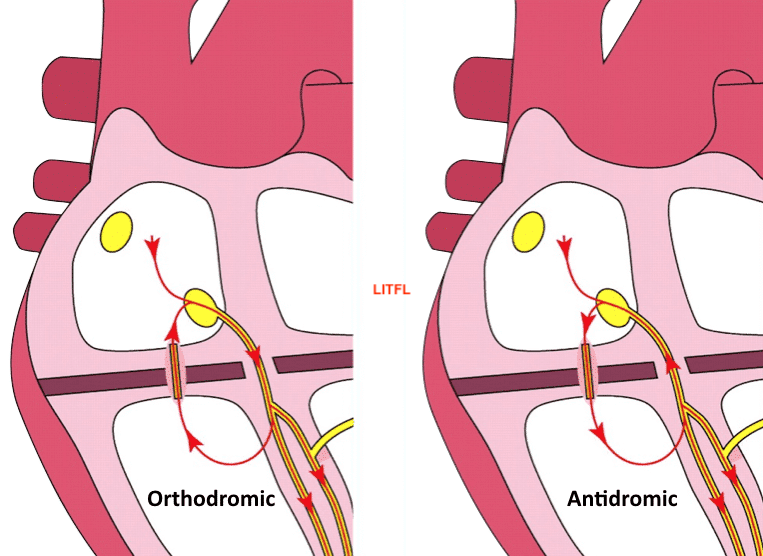
Tachycardie par rentrée atrioventriculaire (TRAV) à conduction antidromique (« à contre courant »). C’est une forme de tachycardie paroxystique (début et fin brusques) qui survient lorsqu’un influx atrial empreinte en premier un faisceau accessoire atrioventriculaire pour dépolariser un ventricule, puis revient dépolariser l’oreillette droite par voie rétrograde via le nœud AV, puis utilise à nouveau le faisceau accessoire en boucle. Cette « macroréentrée » est à l’origine de la tachycardie.
 Une tachycardie antidromique est une tachycardie supraventriculaire à QRS larges et atypiques car un ventricule est préexcité. Le diagnostic différentiel majeur est une tachycardie ventriculaire, mais le terrain est différent (sujets jeunes en général avec cœur sain) et la tolérance est bonne [3].
Une tachycardie antidromique est une tachycardie supraventriculaire à QRS larges et atypiques car un ventricule est préexcité. Le diagnostic différentiel majeur est une tachycardie ventriculaire, mais le terrain est différent (sujets jeunes en général avec cœur sain) et la tolérance est bonne [3].
Elle est rare au cours du syndrome de Wollf-Parkinson-White (5% des cas). Une tachycardie avec un circuit de réentrée inverse s’appelle une tachycardie orthodromique (95% des cas) [1].
Synonymes. Tachycardie préexcitée, tachycardie antidromique, TRAV antidromique.
Anglais. Atrioventricular re-entrant tachycardia with retrograde conduction ou AVRT tachycardia, preexcited tachycardia ou PXT
Aspects ECG
La tachycardie se caractérise par un rythme rapide et régulier (180/min, extrêmes 120-250/min) et des complexes QRS larges et atypiques. L’oreillette est activée de façon rétrograde par voie nodo-hissienne avec un ratio 1:1, mais l’onde P rétrograde est rarement visible.
En cas de faisceau accessoire atrioventriculaire type faisceau de Kent, les complexes QRS per tachycardie ont un aspect différent d’un bloc de branche en raison de la dépolarisation directe du ventricule, sans passer la voie nodo-hissienne (« Super Wolff »). Les QRS débutent dans certaines dérivations par une préexcitation de type onde delta « amplifiée ». L’aspect évoque en premier lieu une tachycardie ventriculaire, mais certains critères cliniques et électriques per et post-tachycardie permettent parfois de les distinguer.
Formes complexes.
Comme des voies accessoires multiples sont fréquentes, l’oreillette peut être dépolarisée de façon rétrograde par des fibres nodo-ventriculaires à conduction décrémentielle à l’origine d’une dissociation AV évoquant une tachycardie ventriculaire) [3].
De plus, certaines tachycardies nodales utilisent un faisceau accessoire pour le retour vers l’oreillette, ce qui peut rendre l’ECG et le traitement plus difficiles [7].
Diagnostics différentiels
A – Une tachycardie atriale ou un flutter atrial préexcité(e), conduit aux ventricules par un faisceau accessoire atrioventriculaire (rares). Le mécanisme n’implique pas de réentrée. Les QRS sont larges et préexcités. Des ondes P sont parfois visibles devant chaque QRS (1/1). L’adénosine n’est en général pas efficace. Le diagnostic est très difficile en l’absence de données supplémentaires.
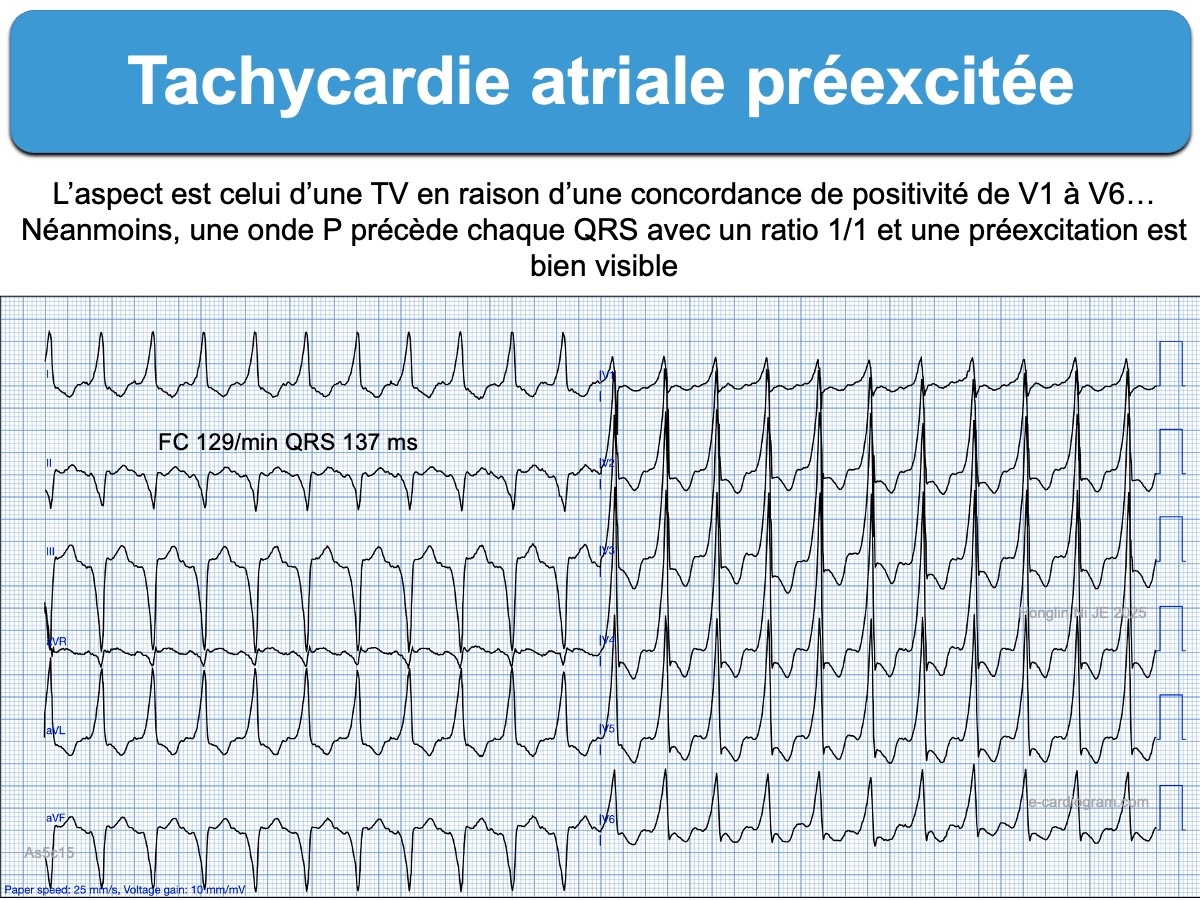
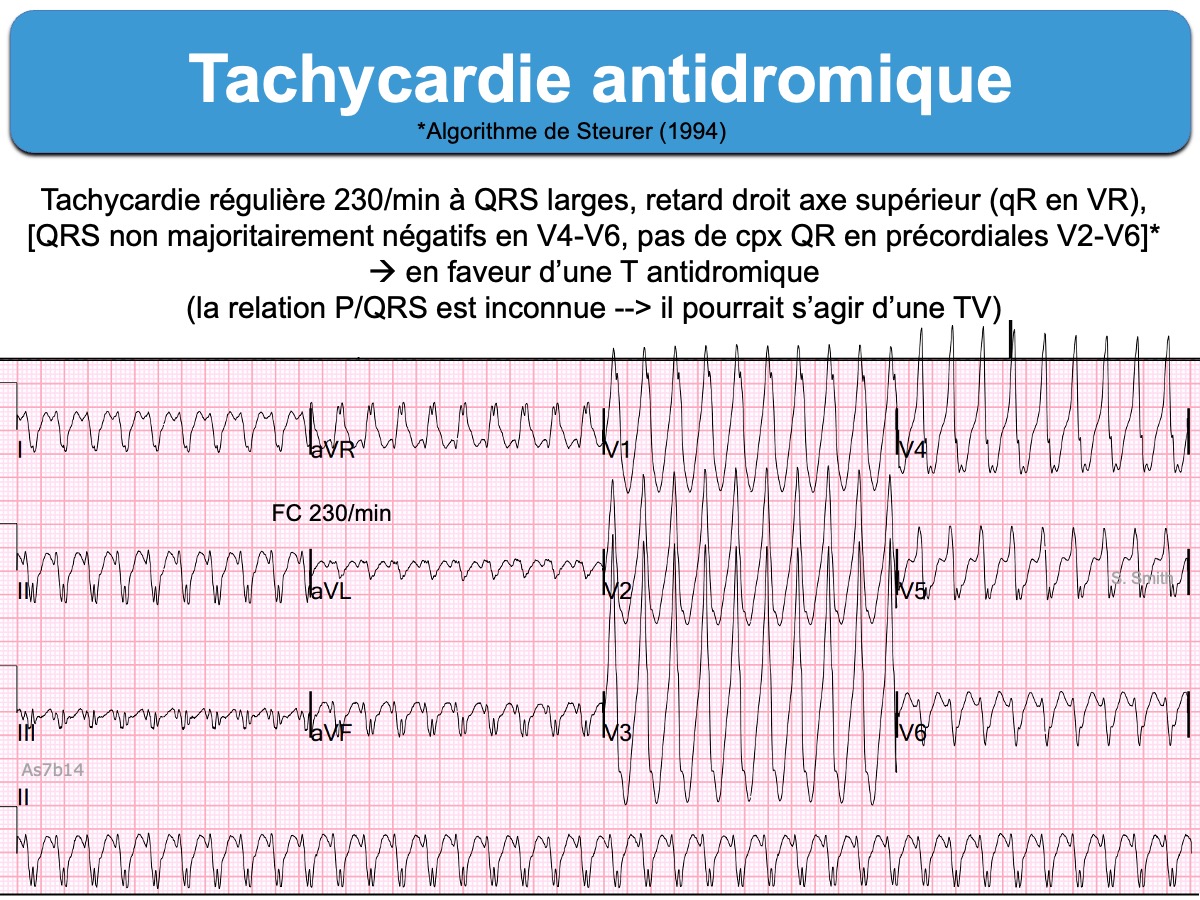
B – Une tachycardie ventriculaire (a fortiori quand la notion de préexcitation ventriculaire ou de syndrome de Wollf-Parkinson-White n’est pas connue). Le diagnostic différentiel avec une tachycardie préexcitée, malgré certains algorithmes, est extrêmement difficile même pour les experts.
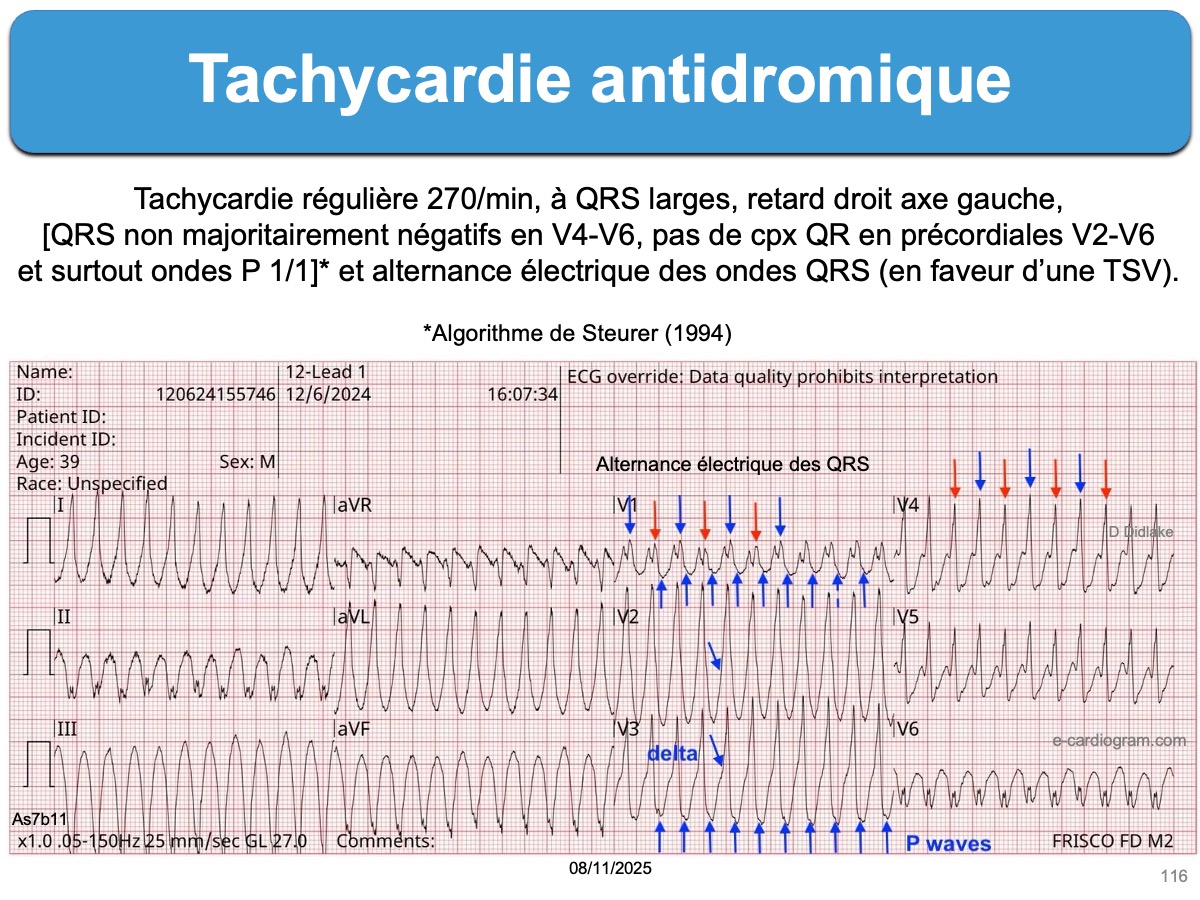
L’algorithme de Steurer (1994), le plus utilisé, identifie une tachycardie ventriculaire si au moins un critère est positif : « les complexes QRS sont majoritairement négatifs dans les dérivations V4 à V6 ; présence de complexes QR dans une ou plusieurs dérivations précordiales V2-V6 ; relation atrio-ventriculaire ≠ 1:1 [3][4]. La spécificité de chacun des critères est excellente, mais la sensibilité est faible et donc ces signes peuvent manquer [5]. Il faut connaitre d’autres signes distinctifs car le ratio P/QRS est rarement visible.

L’algorithme de Jastrzębski (2018) : un VT score ≥ 3 est très spécifique d’une tachycardie ventriculaire [5].
L’algorithme de Ni (2024) : en faveur d’une tachycardie ventriculaire si au moins un critère est positif [8][9] : QRS complex in leads II, III, aVF is R-type, and lead aVR is QS-type; At least two leads among I, aVF, V6 are mainly S-wave dominant ; Lead V2 shows ≥ 3 phase waves or has a returning branch notch (refers to the band of QRS complexes returning to the baseline); The initial part of lead V5 shows a negative wave or has a returning branch notch. –> Vérifiez vous-même sur l’ECG suivant
D’autres algorithmes existent (Limb lead ou celui de Basel cf. réf. [8]).
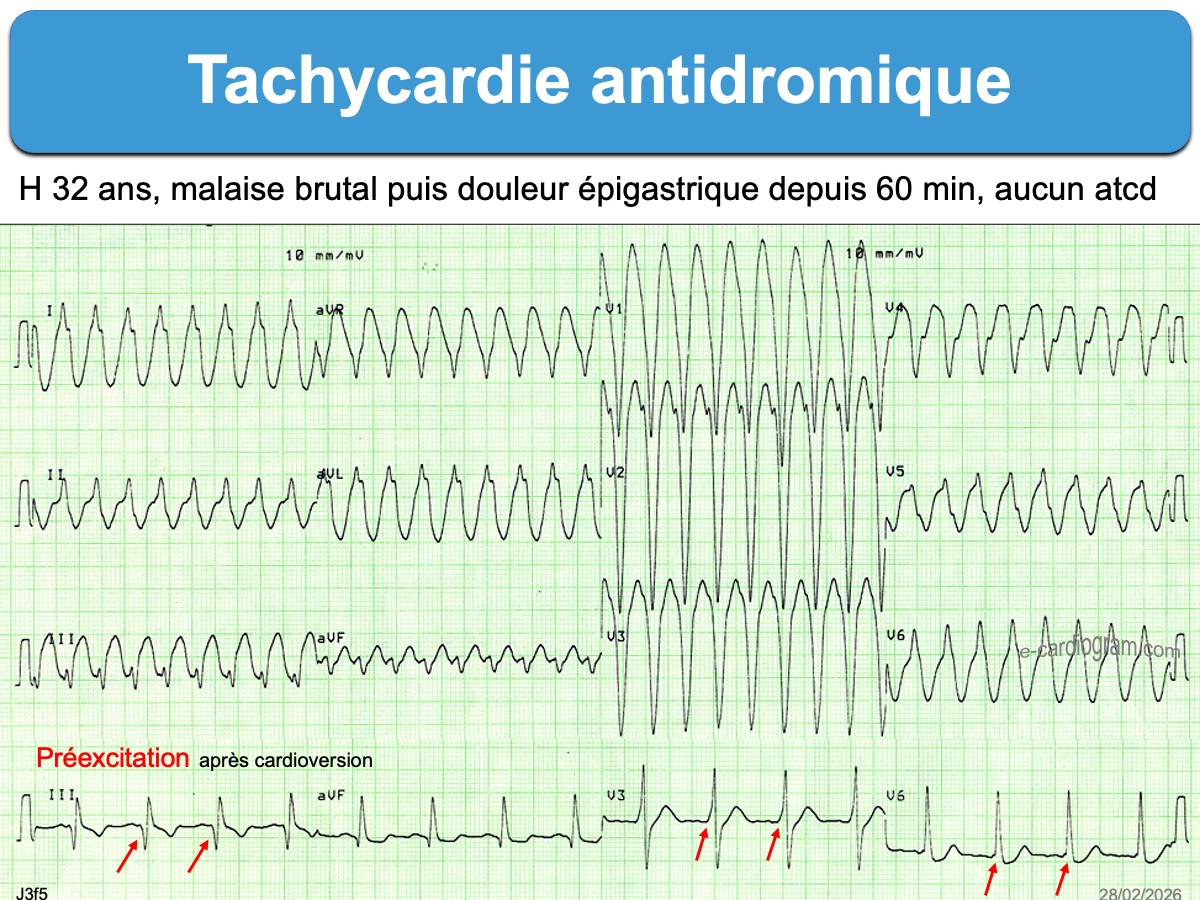
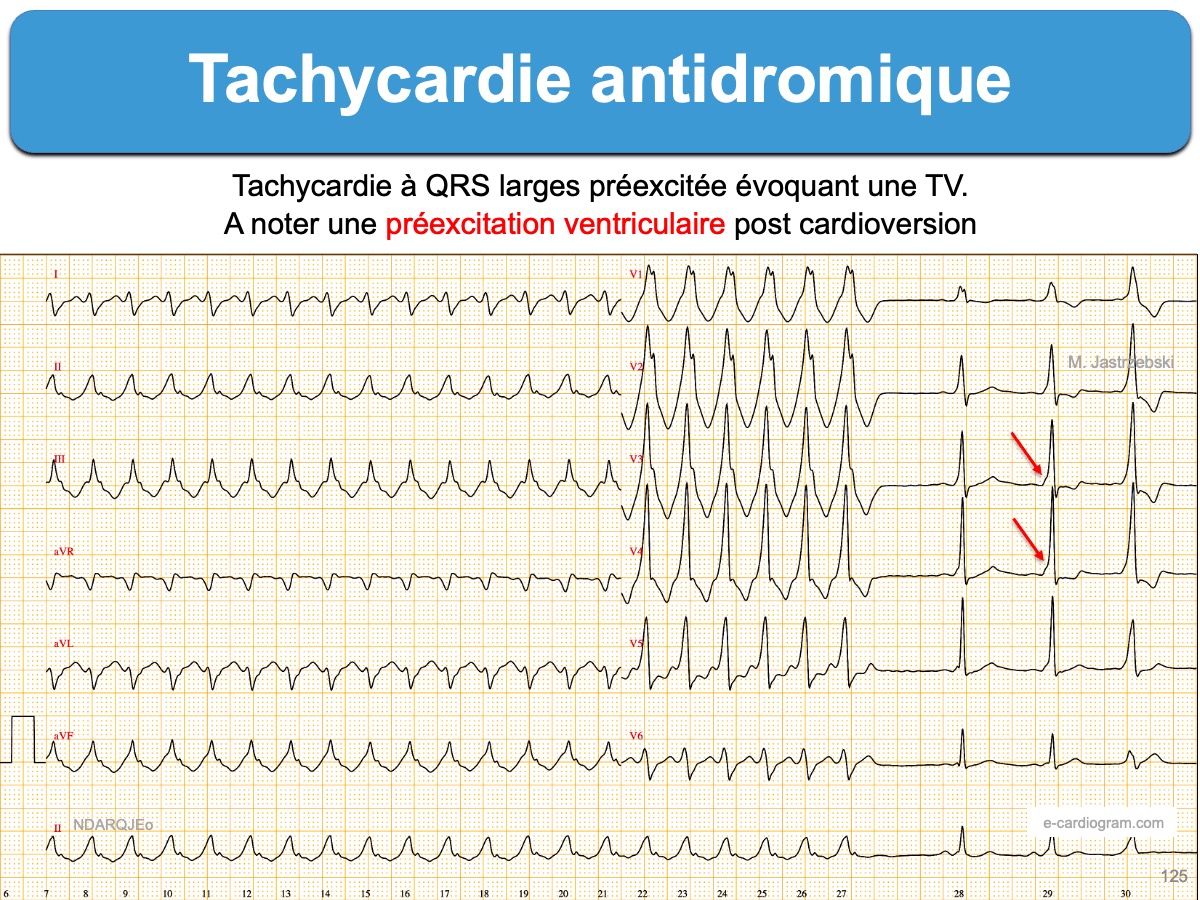
Ce n’est souvent qu’après cardioversion que l’on peut trouver (en cherchant bien) une préexcitation ventriculaire (PR court, onde delta, QRS élargis). Elle peut manquer ou être minime (cf. Préexcitation mineure ou cachée) [6].
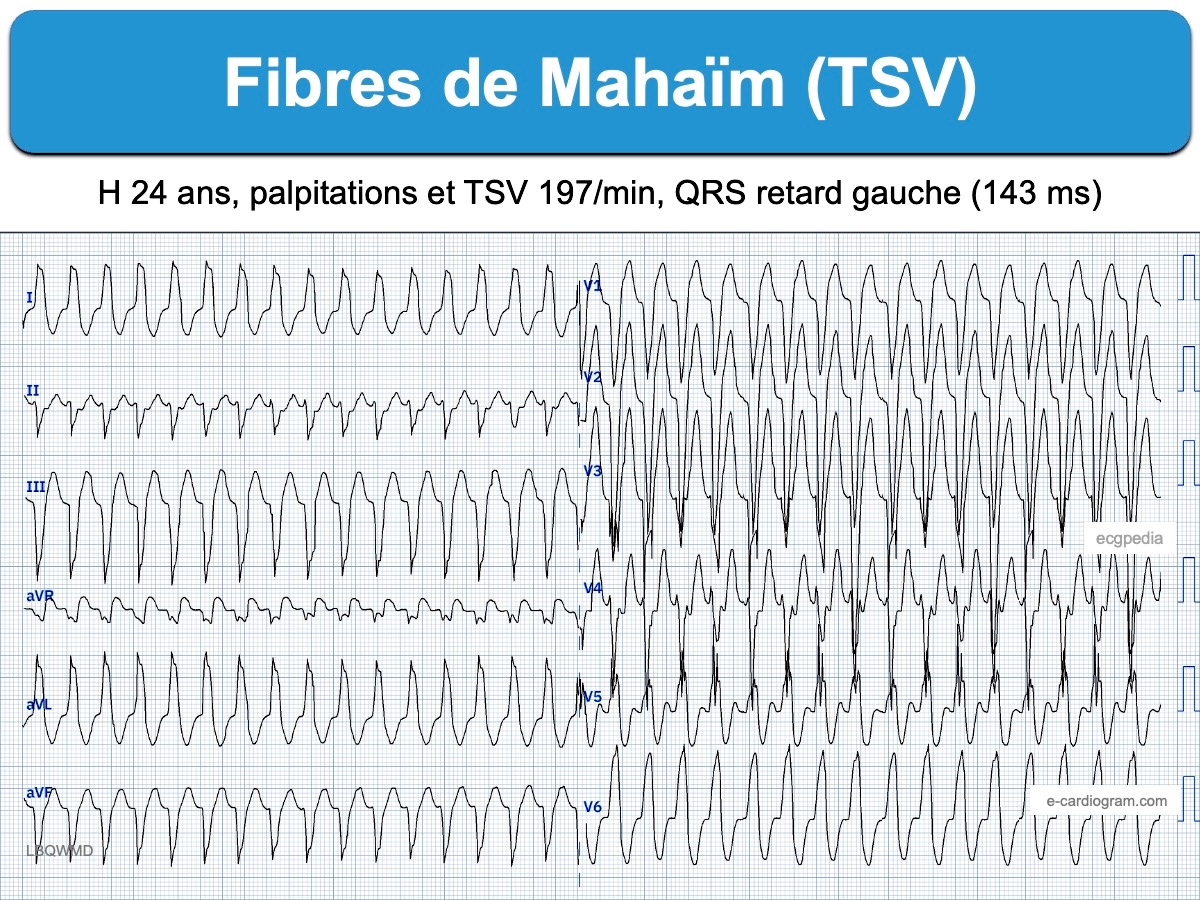
Tachycardie de Mahaïm
En cas de faisceau accessoire atrioventriculaire droit par des fibres de Mahaïm, les QRS per tachycardie ont un aspect de retard gauche avec un axe normal (entre 0 et 75°), similaire à un bloc de branche gauche car ces fibres à conduction décrémentielle dépolarisent en premier le ventricule droit. Cette tachycardie ne présente pas de risque spécifique lors de sa cardioversion.
L’exploration électrophysiologique
Elle est essentielle pour comprendre le mécanisme de ces tachycardies AV préexcitées, car le substrat et les circuits de conduction sont complexes [7] (cf. Triangle de Coumel).
Recommandations ESC 2019 [1]
Une tachycardie par réentrée AV antidromique est généralement bien tolérée. Cependant, il est possible que le patient passe à une fibrillation atriale avec réponse ventriculaire très rapide (cf. fibrillation atriale préexcitée) soit spontanément, soit au moment de la cardioversion. Le risque de transformation secondaire en fibrillation ventriculaire, exceptionnel, mais réel, doit rester en mémoire [2] et du matériel pour une cardioversion électrique doit toujours être disponible (ESC 2019 [1]).
A – Si l’hémodynamique est compromise : cardioversion électrique en condition d’anesthésie (ex. propofol).
B – Sinon, on peut considérer une cardioversion pharmacologique en tenant compte des précautions d’emploi de chaque médicament :
Tous les antiarythmiques qui freinent ou bloquent la conduction dans le nœud AV sont en théorie efficaces (sauf dans le cas de x voies accessoires) [1].

Pour réduire une tachycardie par réentrée AV antidromique, il faut privilégier l’emploi de médicaments qui ralentissent la conduction, non pas dans le noeud AV, mais dans le faisceau accessoire (classe 2A) [2].
-
- La flécaïnide (seul produit disponible IV en France en 2020), l’ibutilide, la procainamide, la propafénone ou une cardioversion électrique peuvent s’avérer nécessaires si les manœuvres vagales et l’adénosine * n’ont pas fonctionné (classe 2A).
- L’adénosine doit être évitée « en cas de tachycardie régulière à QRS larges, lorsqu’une préexcitation ventriculaire est connue » (ESC 2019 [1] (cf. Adénosine mode d’emploi, précautions). Elle peut déclencher, après cardioversion, un passage en fibrillation atriale préexcitée, conduite aux ventricules par le faisceau accessoire (cf. Super Wolff) et parfois à l’origine d’une insuffisance circulatoire aiguë [2]. Elle n’est pas recommandée (mais n’est pas contrindiquée, voir tableau ci-dessus ESC 2019 « if adenosine fail »).
- L’amiodarone IV peut être envisagée dans certains cas (classe 2B). Un défibrillateur doit être disponible [1].
- Les inhibiteurs calciques ne sont pas recommandés (mais pas CI).
Lire aussi une synthèse des Reco. ESC en français janv. 2021 (Réalités cardiologiques)

Faîtes des quiz sur le site web (plusieurs niveaux de1 à 3).
Quiz : tachycardie à QRS larges 1, 2, ou 3
YouTube : ma playlist
Si vous souhaitez améliorer ce contenu, merci de me contacter
ECG de A Z (P. Taboulet 2ed 2025) : https://www.livres-medicaux.com/auteur/11567-taboulet
Blog de SW Smith (anglais)
- Wide complex tachycardias: 2 cases. What is the diagnosis and management?
- Wide Complex Tachycardia in a 20 something. Un cas de dualité nodale avec by-standing faisceau accessoire (complexe)
- A 30-something with palpitations and lightheadedness
Références
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire