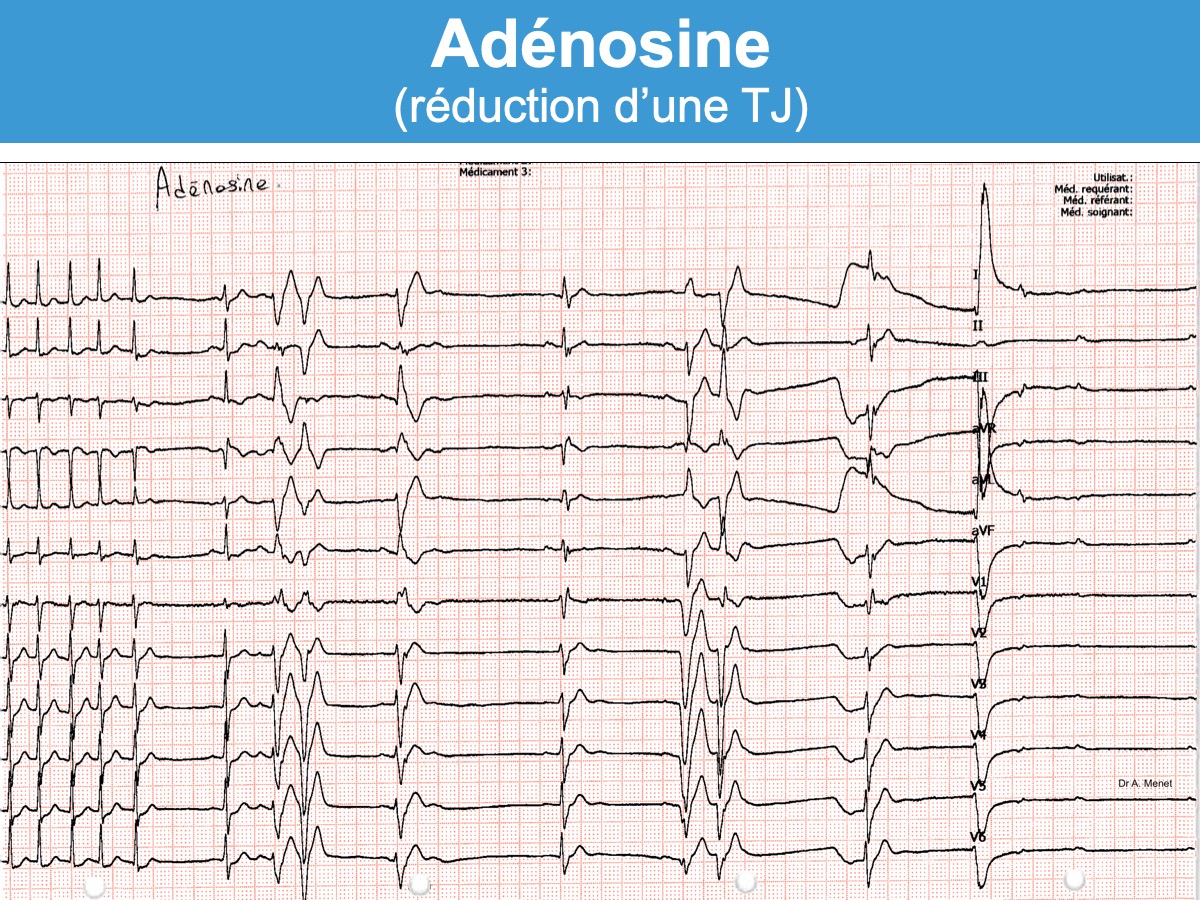
Suite de : Adénosine (ATP). Indications
Mode d’emploi de l’adénosine
L’injection d’adénosine doit être administrée :
- en cas de tachycardie, sur un patient hémodynamiquement stable
- en milieu hospitalier, sous surveillance électrocardiographique et par des médecins disposant de moyens de réanimation cardio-respiratoire (cf. Vidal)
- dans une grosse veine du membre supérieur (pli du coude de préférence)
- par bolus intraveineux croissants jusqu’à la dose efficace : 3, 6, puis 12 mg en cas d’échec s’il s’agit d’adénosine (Krenosin®) ou 10 puis 20 mg en cas d’échec s’il s’agit d’adénosine triphosphate ou ATP (Striadyne®)
- suivi(s) par un rinçage rapide de la tubulure par un soluté isotonique.
Un monitoring (scope avec possibilité d’enregistrement) ou un enregistrement continu des tracés ECG doit être réalisé avant et peu après l’injection d’adénosine (son action débute 10 à 20 s et perdure autant) afin de rechercher un mécanisme expliquant la tachycardie comme une préexcitation ventriculaire (bel exemple [8]), une dualité nodale ou plus rarement un flutter ou une TAF.
La surveillance immédiate permet parfois de détecter l’apparition d’une exceptionnelle complication rythmique sévère. Elle n’a pas lieu d’être prolongée (néanmoins, la TSV récidive parfois précocement).
En cas d’échec (fréquence cardiaque rapide, injection trop lente, dose trop faible [5][7]) ou récidive précoce, l’injection d’un inhibiteur calcique est souvent efficace [1][4][5]. Il peut être nécessaire (exceptionnellement) d’effectuer une cardioversion électrique en cas d’échec ou de complication rythmique [6][7].
Effets secondaires fréquents bénins [1][6]
- Dyspnée brève, nausées et/ou flush (peut apparaître après 20 secondes et durer < 1 min [5])
- Pause ventriculaire parfois de plusieurs secondes (l’atropine est inutile car la pause est brève), extrasystoles ventriculaires [2] ou bref passage en fibrillation atriale. À éviter dans les populations à risque : sujet âgé, coronarien instable, préexcitation.

Complications rythmiques exceptionnelles
- Transformation de la tachycardie supraventriculaire en fibrillation atriale préexcitée (cf. Tachycardie AV par réentrée sur voie accessoire).
- Transformation de la fibrillation atriale préexcitée ou d’une salve d’extrasystoles ventriculaires en fibrillation ventriculaire [3].
Précautions d’emploi (ESC 2019 [10])
Chez les patients qui présentent un syndrome de Wolff-Parkinson-White, l’adénosine peut déclencher une fibrillation atriale préexcitée conduite très rapidement aux ventricules. Pour cette raison, si une préexcitation ventriculaire est connue :
- elle doit être « utilisée avec prudence » en cas de TSV à QRS fins (disponibilité d’un défibrillateur).
- elle doit être « utilisée avec prudence » en cas de TSV à QRS fins si une préexcitation ventriculaire est connue (ou un syndrome de WPW).
- elle n’est pas recommandée en cas de tachycardie régulière à QRS larges et a fortiori en cas de tachycardie par réentrée atrioventriculaire antidromique. Elle n’est pas recommandée, mais n’est pas contrindiquée (cf. Tachycardie antidromique).

Il vaut mieux l’éviter en cas de maladies cardiaques (rétrécissement de valve cardiaque, sténose de la carotide) ou chez les personnes âgées coronariennes (risque de pause prolongée ou extrasystolie ventriculaire).

Elle peut entrainer une majoration de la gêne respiratoire chez les bronchopathes et doit inciter à la prudence ou choisir un inhibiteur calcique [1].
Contre-indications (ECG 2019 [6]
- Hémodynamique instable (–> cardioversion électrique)
- Fibrillation atriale préexcitée (Super Wolff)
Trucs et astuces
L’adénosine est un traitement un peu « radical » des TSV (arrêt brutal de la TSV avec risque de malaise bref) qui, de plus, nécessite des précautions d’emploi en raison d’un risque de fibrillation atriale préexcitée, ce qui limite son usage dans un lieu « peu médicalisé ».
Personnellement, en cas de TSV à QRS fins, je préfère l’injection d’un inhibiteur calcique non-dihydropyridine IVL comme le diltiazem ou le vérapamil, mieux toléré [1] et plus facile d’emploi, en particulier « en étage » d’un hôpital. En l’absence d’une forme injectable, un comprimé PO est le traitement recommandé qui peut être aussi utilisé par le patient lui-même (pill in the pocket). Une forme intranasale d’antiarythmique sera-t-elle bientôt disponible (étripamil) ?
Le Magnesium IVL – qui brûle les veines si on l’injecte trop vite – possède une efficacité moindre.
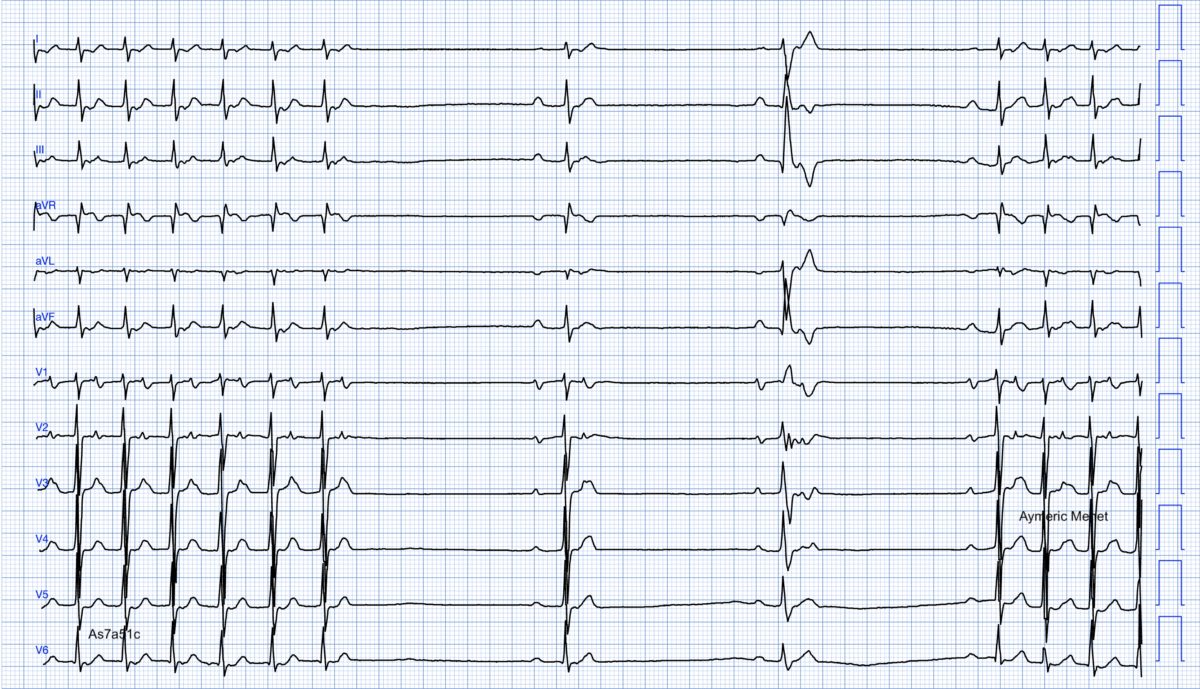
Des récidives précoces d’arythmie sont possibles (échec de l’adénosine) [1]. On peut alors utiliser un inhibiteur calcique injectable. Dans l’exemple ci-dessous, la TSV avec RP long (tachycardie orthodromique) est totalement réfractaire aux médicaments. Une ablation du Kent latéral gauche a été curative. Merci au Dr A. Menet.
Livre ECG de A à Z et autres (P. Taboulet, 2e ed. 2025)
Faîtes des quiz (site web)
YouTube : ma playlist https://www.youtube.com/c/PierreTaboulet-ECG) et ECG Minute (hebdomadaire 10 min)
Inscrivez-vous à ma newsletter (https://www.e-cardiogram.com/newsletter)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire