Molécule bêta-adrénergique (agoniste ß1 et ß2)
Au niveau cardiaque, l’effet β1 :
- facilite le courant calcique entrant (ICa), ce qui augmente l’automatisme du nœud sinusal et du nœud AV et améliore la conduction intranodale.
- restaure rapidement la conductance sodique rapide (INa) et active la Na/K-ATPase membranaire ce qui augmente l’automatisme des pacemakers physiologiques (atriaux, jonctionnels ou ventriculaires), mais favorise l’hyperautomatisme (cf. RIVA) et et l’automatisme anormal (cf. Arythmie ventriculaire).
- active l’AMPc membranaire et augmente la force de contraction (inotrope positive).
Au niveau périphérique, l’effet β2 provoque :
- une vasodilatation artérielle systémique et pulmonaire entraînant une baisse de la post-charge
- une bronchodilatation.
Indications :
- Bradycardie sévère et mal tolérée liée à des troubles sévères de conduction, après échec de l’atropine, soit parce qu’il faut tenter d’améliorer l’automatisme atrial (cf. Dysfonction sinusale) ou la conduction intranodale (cf. Bloc intranodal) soit parce qu’il faut accélérer la fréquence de dépolarisation des pacemakers accessoires (cf. Bloc infranodal).
- Torsades de pointes associées à une bradycardie, en complément du traitement étiologique, car l’accélération de la Fc diminue de fait l’intervalle QT.
- Bas débit après une chirurgie cardiaque, ou plus rarement, au décours de l’arrêt cardiaque si une activité cardiaque lente réapparaît
- Test de provocation au cours de certaines explorations électrophysiologiques à la recherche du caractère inductible d’une tachycardie ventriculaire.
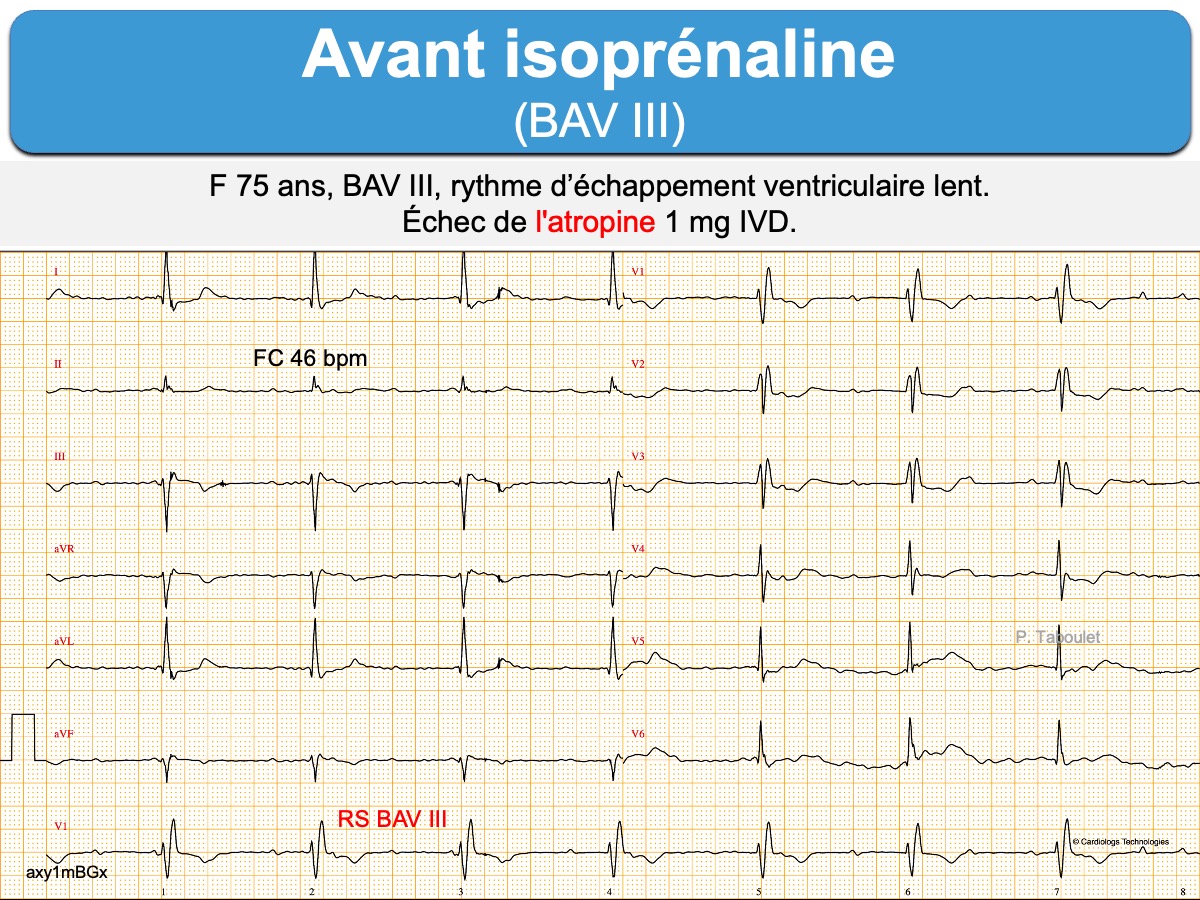
Voir Bloc AV. traitement en urgence
Les effets proarythmogènes (ß1) et vasodilatateurs de l’isoprénaline (ß2) limitent sa tolérance en cas d’hémodynamique précaire [1][3].
Pour ces raisons, l’isporénaline a perdu son statut de médicament de référence pour l’American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care [2]. L’adrénaline (épinéphrine) ou la dopamine sont recommandées en cas de réponse insuffisante à l’atropine (exemple de titration d’adrénaline : 0,05 mcg/kg/min – soit environ 0,2 mg/heure – puis selon la réponse, une dose croissante par pallier de 0,05 mcg/kg) –> 1 mcg (1 microgramme) = 0,001 mg –> if bradycardia is unresponsive to atropine, intravenous (IV) infusion of β-adrenergic agonists with rate-accelerating effects (dopamine, epinephrine) or transcutaneous pacing (TCP) can be effective (Class IIa, LOE B) while the patient is prepared for emergent transvenous temporary pacing if required
L’isoprénaline n’est PAS recommandée en cas de bradycardie sévère ou bloc AV de haut degré à la phase aiguë d’un infarctus (ESC 2017) [4] –> i.v. positive chronotropic medication (epinephrine, vasopressin, and/or atropine) is indicated ; temporary pacing is indicated in cases of failure to respond to positive chronotropic medication
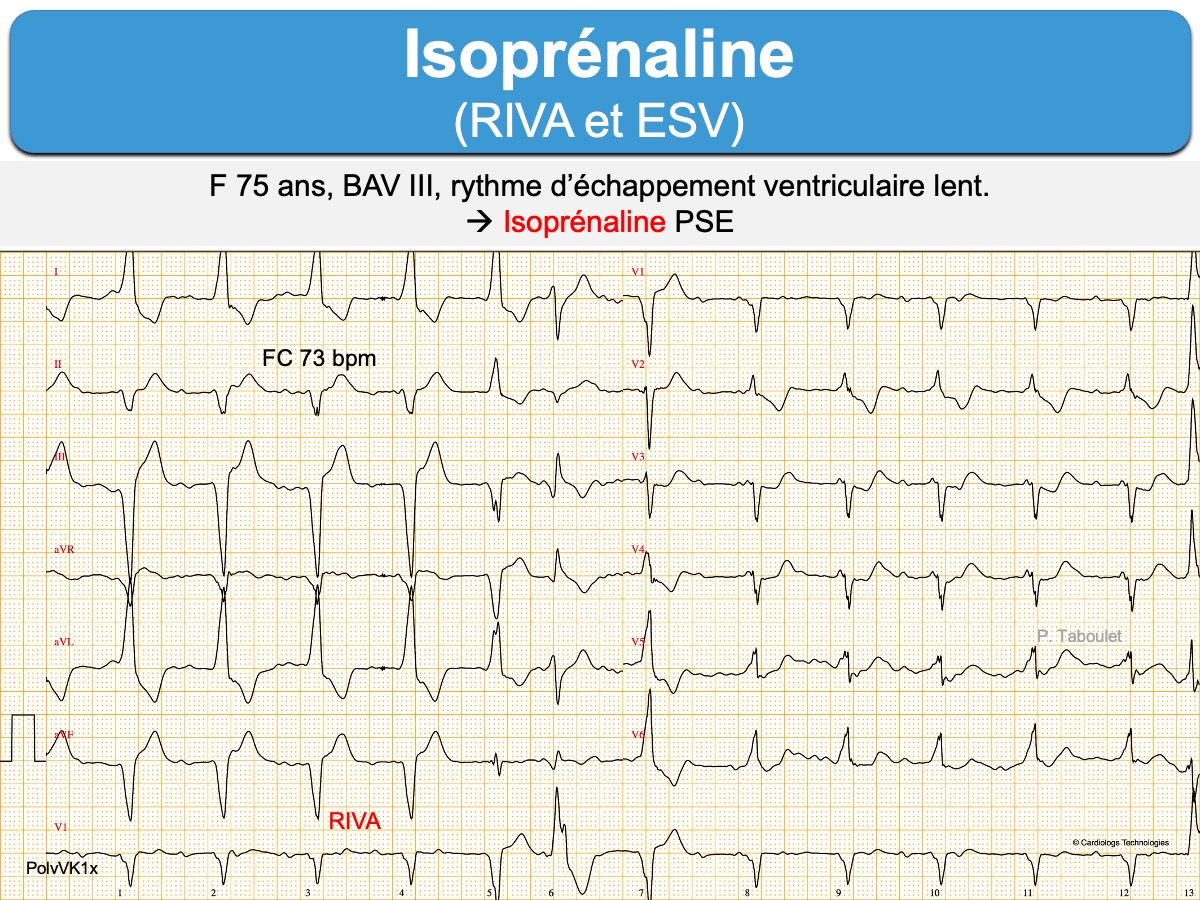
Voir ci-dessous : induction de RIVA et ESV après essai de traitement par isoprénaline pour un BAV complet infranodal.
Posologie : débuter par une faible posologie (ex. 0,2 mg/h ou mieux 0,1 mg/h)
- en perfusion IV continue : 5 ampoules d’Isuprel® (1 ml = 0,2 mg) dans 500 ml de sérum glucosé isotonique correspondent à une concentration de 0,002 mg/ml. À cette concentration, une perfusion de 500 ml en 5 heures correspond à Isuprel® 0,2 mg/h. Modalité à éviter, car risque d’erreur.
- en seringue électrique : 5 ampoules d’Isuprel® (1 ml/amp = 0,2 mg = 200 mcg, et donc 5 ml = 1 mg) plus 45 ml de G5% correspond à une concentration de 0,02 mg/ml. Pour Isuprel® 0,2 mg/h, il faut donc régler le pousse-seringue sur 10 ml/heure.
- en injection SC, 1 ampoule SC, qui reste une voie d’exception et permet d’attendre la mise en place de la perfusion (Vidal 2020).
ESC 2018 [3] : 20-60 mcg IV bolus followed doses of 10-20 mcg, or infusion of 1-20 mcg/min (0,06 – 1,2 mg/h)
Surveillance sous traitement. L’utilisation d’ISUPREL® impose le monitorage de l’ECG et des autres constantes cardiocirculatoires. Il faut réduire ou interrompre immédiatement la posologie en cas d’apparition d’une hyperexcitabilité myocardique ventriculaire (extrasystoles polymorphes, répétitives en salves ou tachycardie ventriculaire) ou une fréquence cardiaque trop élevée (ex ≥ 100/min) ou une chute de tension artérielle.
Modalités de conservation : Avant ouverture : 2° < t < 8° durant 24 mois (Conserver à l’abri de la lumière, Conserver dans son emballage, Conserver au réfrigérateur). Si le médicament est placé en dehors du réfrigérateur, il doit être conservé à une température ne dépassant pas 25°C et ne doit plus être utilisé après 90 jours (3 mois). Il est conseillé d’inscrire la date de sortie du réfrigérateur sur l’emballage du médicament.
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire