Recommandations ESC 2022 [1]
- Cardioversion d’une tachycardie régulière monomorphe à QRS larges
- Cardioversion d’une tachycardie ventriculaire polymorphe
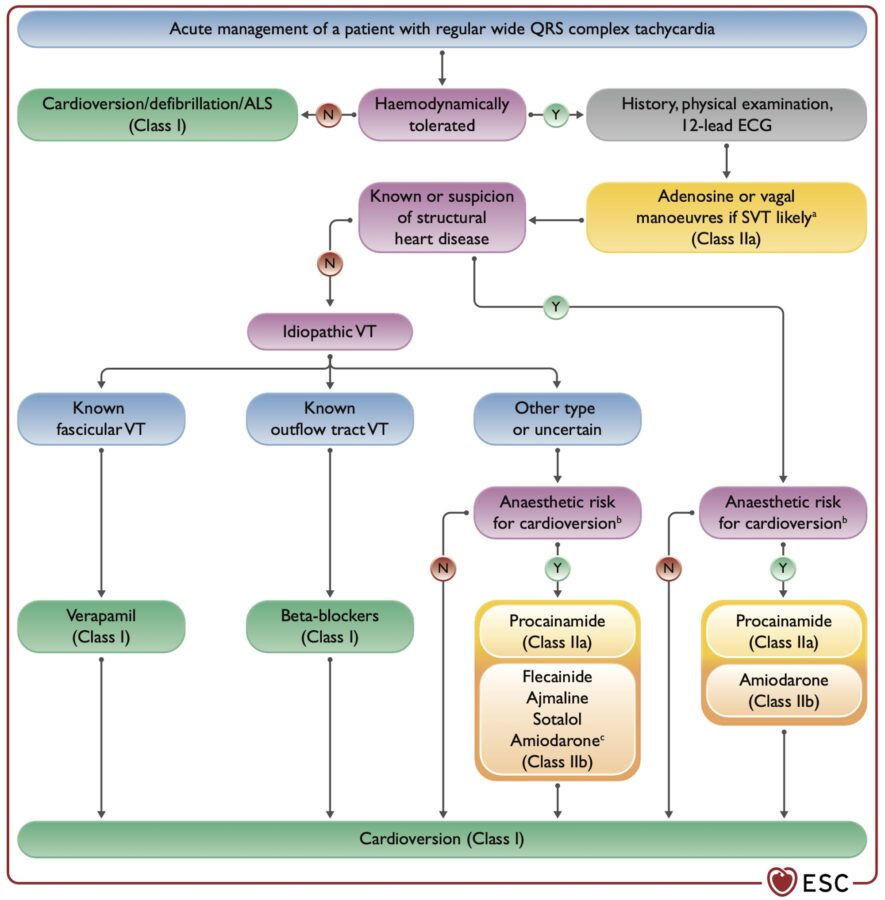
Cardioversion d’une tachycardie régulière monomorphe à QRS larges [1][2]
TV avec hémodynamique compromise
Cardioversion électrique avec sédation appropriée à n’importe quel point de la cascade thérapeutique (Classe I)
TV « commune » probable et hémodynamique conservée
Cardioversion électrique avec sédation appropriée est le traitement initial de préférence (Classe I).
En cas de risque anesthésique lié à la cardioversion électrique, un traitement pharmacologique est envisageable.
- Si hémodynamique stable dans le contexte d’une cardiopathie ischémique ou d’une TV idiopathique : procaïnamide* (injection en 30 min, non disponible en France) est raisonnable (Classe IIa). Flécaïnide, ajmaline, bétabloquants (sotalol) ou amiodarone en Europe peuvent être utiles (cf diapo ci dessous, ESC 2022, Classe IIb). Pour les patients atteints de cardiopathie structurelle avec TV soutenue, l’agent pharmacologique le plus efficace est l’amiodarone intraveineuse (injection 300 mg en 5-10 min).
- Si hémodynamique instable, mécanisme de tachycardie incertain, TV réfractaire au choc électrique ou récurrente malgré un premier antiarythmique : amiodarone (Classe IIa)
- Si TV réfractaire au choc électrique ou récurrences (orage rythmique) après traitement antiarythmique par bétabloquant et amiodarone : pacing ventriculaire [3]
Pour une TV « spécifique » [1]
- si TV infundibulaire : bétabloquant (Classe I), flécaïnide, vérapamil ou amiodarone (Classe IIb)
- si TV fasciculaire : vérapamil (Classe I)
- si TV catécholergique : bétabloquant
- si TV mono- ou polymorphe soutenue et stable, particulièrement dans le contexte d’un SCA ou infarctus : amiodarone en priorité [3] ou si échec lidocaïne (Classe IIb).
NB. En pratique au cours du SCA/infarctus, la lidocaïne est souvent le premier AA utilisé en raison de son bon profil efficacité/risque et sa facilité d’emploi, mais les évidences sur son bénéfice réel manquent [4].
Zeppenfeld 2022 ESC Guidelines. Figure 9. Algorithm for the acute management of regular wide QRS complex tachycardia
Cardioversion d’une tachycardie ventriculaire polymorphe
- Cardioversion électrique avec sédation appropriée à n’importe quel point de la cascade thérapeutique en fonction de l’hémodynamique (Classe I)
- Magnésium (si torsades de pointes avec intervalle QT long)
- Amiodarone IV utile en cas de TV récurrentes, en l’absence de syndrome du QT long (Classe I).
- Bétabloquants IV utiles en cas de TV récurrentes, spécialement si ischémie myocardique suspectée ou non exclue (Classe I)
- Coronarographie urgente dans l’hypothèse d’une revascularisation doit être envisagée si une ischémie myocardique est suspectée ou non exclue. (Classe I)
- Lidocaïne IV raisonnable en cas d’ischémie myocardique aiguë ou infarctus. (Classe IIb)
- Si TV réfractaire au choc électrique ou récurrences (orage rythmique) après traitement antiarythmique par bétabloquant et amiodarone : pacing ventriculaire (≥ 90/min voire 120/min) en cas de récurrences de torsades pause-dépendante.
- Isoprénaline raisonnable en cas de torsades pause-dépendantes (bradycardies sévères) dans l’attente d’un pacing et en l’absence de syndrome du QT long congénital
- Dans tous les cas, il est raisonnable de maintenir une kaliémie entre 3,5-4,5 mmol/l.
[1] Priori SG, Blomström-Lundqvist C, Mazzanti A, et al. 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: The Task Force for the Management of Patients with Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death of the European Society of Cardiology (ESC)Endorsed by: Association for European Paediatric and Congenital Cardiology (AEPC). Europace. 2015; 17(11):1601–1687. (téléchargeable)
Zeppenfeld K, Tfelt-Hansen J, de Riva M, et al; ESC Scientific Document Group. 2022 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Eur Heart J. 2022 Oct 21;43(40):3997-4126. (téléchargeable)
[2] Soar J, Böttiger BW, Carli P, et al. European Resuscitation Council Guidelines 2025 Adult Advanced Life Support. Resuscitation. 2025 Oct;215 Suppl 1:110769. doi: 10.1016/j.resuscitation.2025.110769. PMID: 41117572.
[3] Gorenek B, Blomström Lundqvist C, Brugada Terradellas J, et al. Cardiac arrhythmias in acute coronary syndromes position paper from the joint EHRA, ACCA, and EAPCI task force. Europace. 2014; 16(11):1655-73 (téléchargeable)
[4] Kalarus Z, Svendsen JH, Capodanno D, et al. Cardiac arrhythmias in the emergency settings of acute coronary syndrome and revascularization: an European Heart Rhythm Association (EHRA) consensus document, endorsed by the European Association of Percutaneous Cardiovascular Interventions (EAPCI), and European Acute Cardiovascular Care Association (ACCA). Europace. 2019 Oct 1;21(10):1603-1604.
Pedersen CT, Kay GN, Kalman J, et al. EHRA/HRS/APHRS expert consensus on ventricular arrhythmias. Europace. 2014;16(9):1257–1283.
- Le traitement aigu de la TV soutenue est largement basé sur les symptômes du patient et la tolérance hémodynamique de l’arythmie. Pour les patients souffrant d’une TV monomorphique prolongée qui sont inconscients ou qui ont subi un collapsus hémodynamique, une cardioversion en courant continu synchronisée avec le QRS sur l’ECG de surface doit être immédiatement effectuée.
- Les patients qui sont conscients mais qui présentent une hypotension marquée ou des symptômes profonds de TV devraient recevoir une sédation intraveineuse rapide et ensuite cardiovertés.
- Un essai de lidocaïne intraveineuse (1 mg / kg) peut être administré lors de la préparation de la sédation, bien que l’efficacité pour l’arrêt de la TV soutenue ne soit que ∼15%.
- Pour les patients avec TV soutenue qui sont hémodynamiquement stables ou qui n’ont que des symptômes légers, un ECG à 12 dérivations doit être enregistré et soigneusement analysé avant le début du traitement. Pour les patients sans pathologie structurelle et une morphologie QRS suggérant une TV idiopathique, un essai d’un bêta-bloquant intraveineux à courte durée d’action peut être utile pour mettre fin à la TV. Cependant, pour les patients atteints de pathologie structurelle avec TV soutenue, l’agent pharmacologique le plus efficace est l’amiodarone intraveineuse. Cet agent peut être associé à une hypotension s’il est administré rapidement, généralement via un cathéter veineux central. Ces patients doivent être surveillés en permanence et une sédation intraveineuse et une cardioversion doivent être facilement disponibles et appliquées en cas d’aggravation des symptômes ou de détérioration hémodynamique.
- Les patients atteints de TdP VT doivent être cardiovertés si l’arythmie se maintient. Pour ceux qui ont une TV récurrente TdP non soutenue, une stimulation atriale (pacing ventriculaire) à un rythme d’au moins 90 b.p.m. est très efficace pour prévenir les récidives. L’isoprotérénol intraveineux peut être utile pour supprimer la TdP ou la FV récurrente chez les patients atteints du syndrome de Brugada (BrS).
