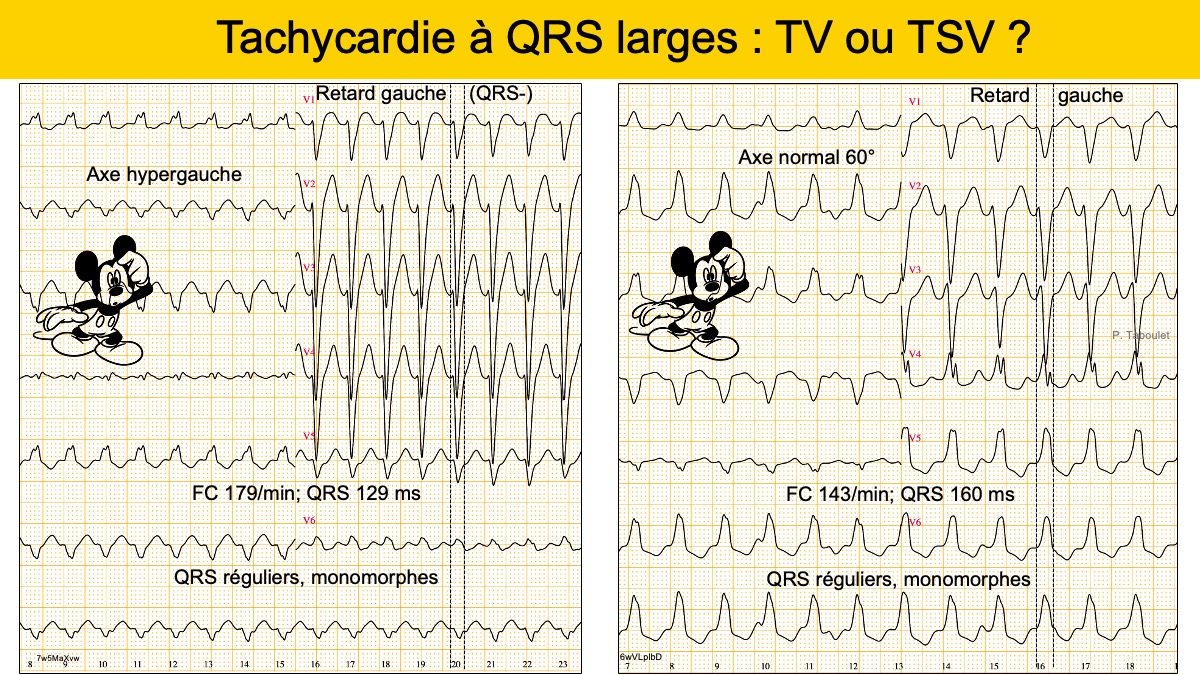
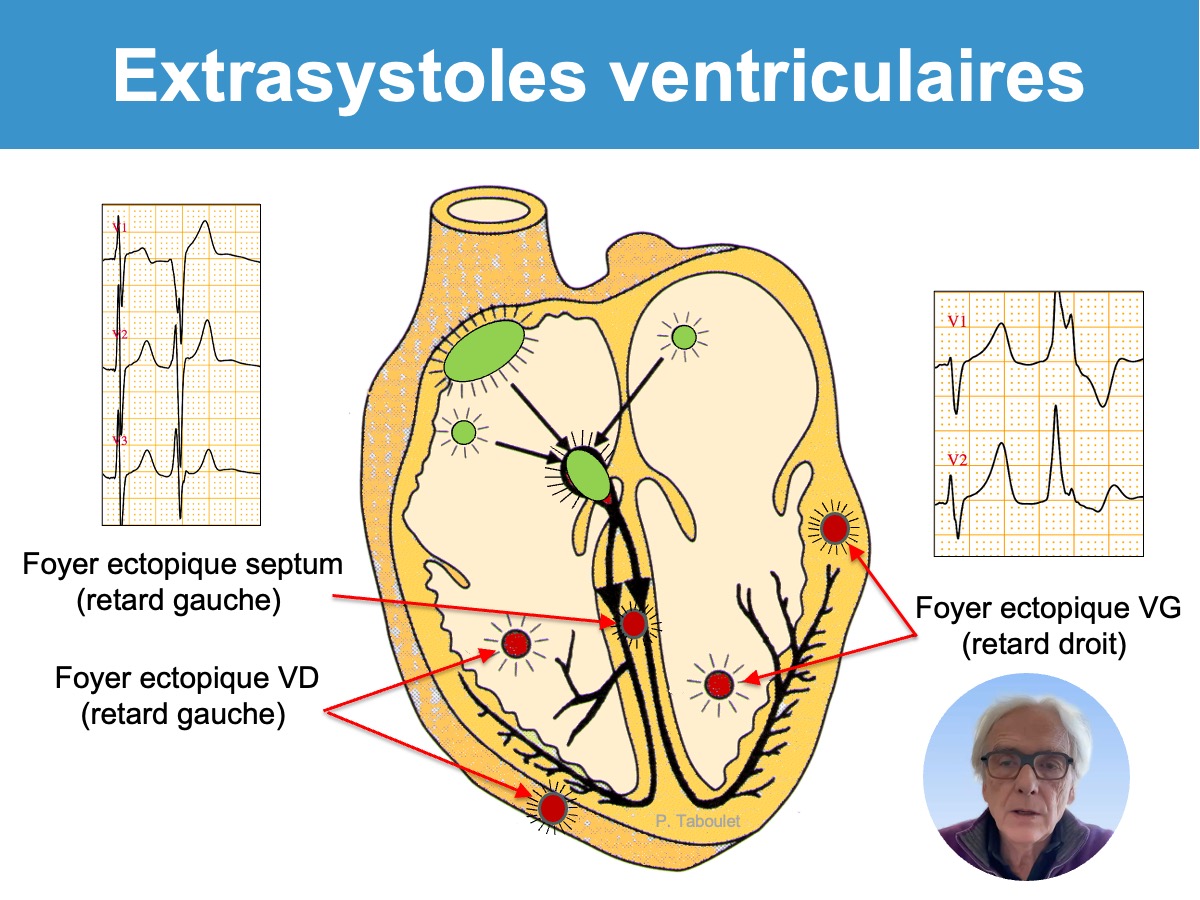
e-cardiogram est un lexique imagé des termes relatifs à l’électrocardiologie, crée en 2011 (1 million de visiteurs/an) et qui respecte la charte de la CNOM.
Destiné à la formation des professionnels, il s’appuie sur de nombreuses références, une riche iconographie et des vidéos pour présenter l’électrophysiologie, les troubles du rythme, les pathologies cardiaques et traitements d’urgence des principales agressions du cœur (cf. Mes livres ECG).
Un abonnement payant permet un accès complet au site, incluant des références commentées, des tracés rares, et plus de 500 Quiz classés par thèmes et niveaux pour s’évaluer ou réviser des examens (cf. Abonnement). Et sans publicité…
Des cours payants sont accessibles en vidéo pour une formation complète (cf. Vidéo/cours) ou par analyse commentée de Quiz (cf. Vidéo/quiz).
Des cours (cf. Video cours) et des quiz via YT (cf. ECG minute) ou via Santé académie.
Une Newsletter hebdomadaire permet de travailler des cas cliniques, mises à jour, revues de presse… (Newsletter).
Faites un don ici si vous aimez (aucun soutien financier public ou privé, autoentrepreneur 13 août 2019, SIRET 85313941800018)
Dr Pierre Taboulet