La lecture de l’ECG chez un sportif a pour but de reconnaître :
- les modifications physiologiques secondaires à l’entraînement de haut niveau (ex. > 8 h/semaine).
- les particularités des ECG juvéniles (< 16 ans), de l’homme jeune et/ou d’origine africaine. Voir : Variantes ECG normal
- les anomalies qui peuvent préexister (ou apparaître) et conduire à une mort subite [3]. Voir : ECG sportif pathologique
Elle doit être assurée par un professionnel averti, car des anomalies minimes et certaines modifications qui paraissent corrélées au sport en fait, ne le sont pas… [1][5][8]. À l’inverse, certaines anomalies flagrantes n’ont en fait aucune gravité…
Lire la page certificat d’absence de contre-indication ou vidéo YouTube le certificat, le sportif et le médecin (PT. 20 min)
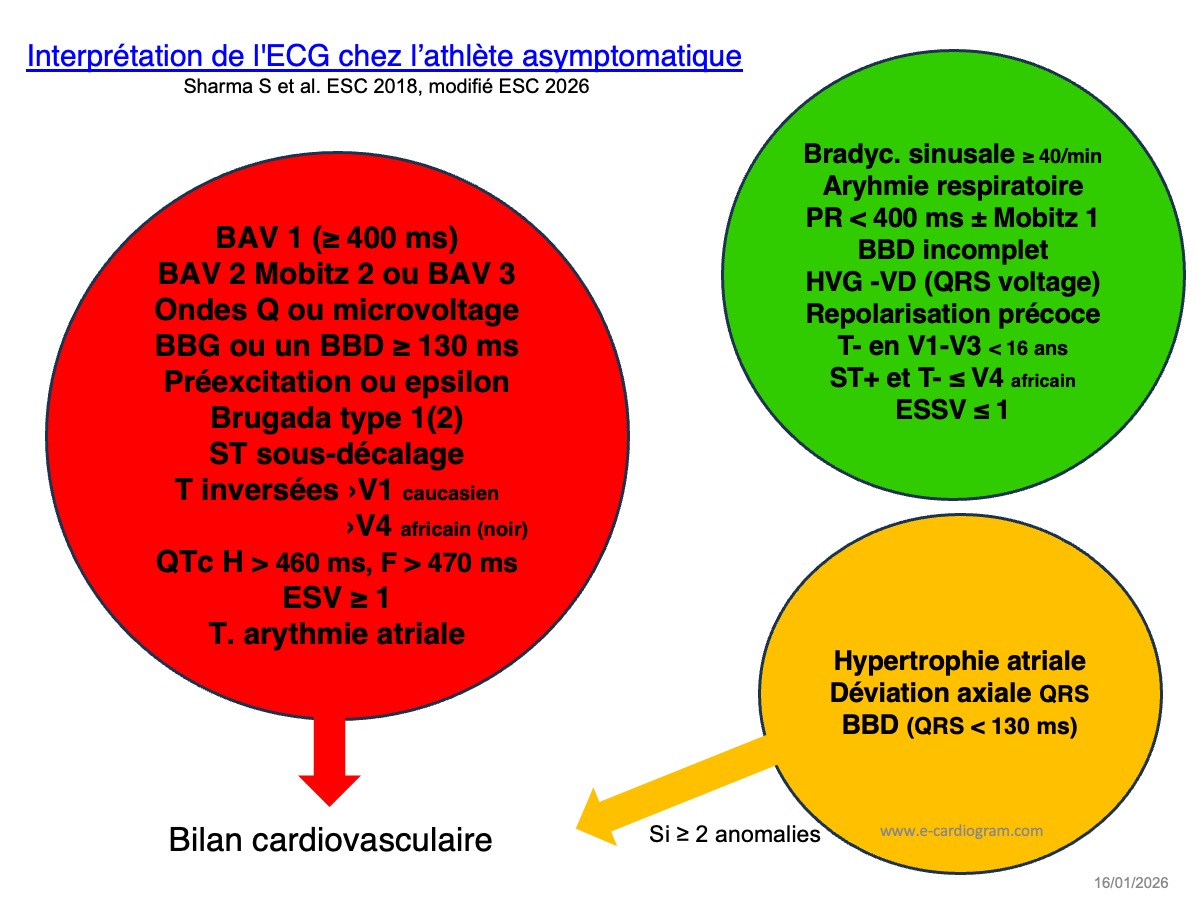
Les recommandations de l’European Society of Cardiology (ESC) en 2018 [1] et 2026 [1bis] sont très explicites et guident l’évaluation en cas d’anomalie.
Modifications physiologiques
Des modifications physiologiques s’observent chez la moitié des sportifs et leur prévalence varie selon l’âge, le sexe, le type de sport, le niveau d’entraînement et les critères électriques retenus (Sharma S, ESC 2018 [1]). Plus le niveau d’entrainement augmente, plus les modifications sont fréquentes. Ces modifications peuvent disparaitre à l’effort ou après une période d’arrêt de l’entrainement (c’est rassurant).
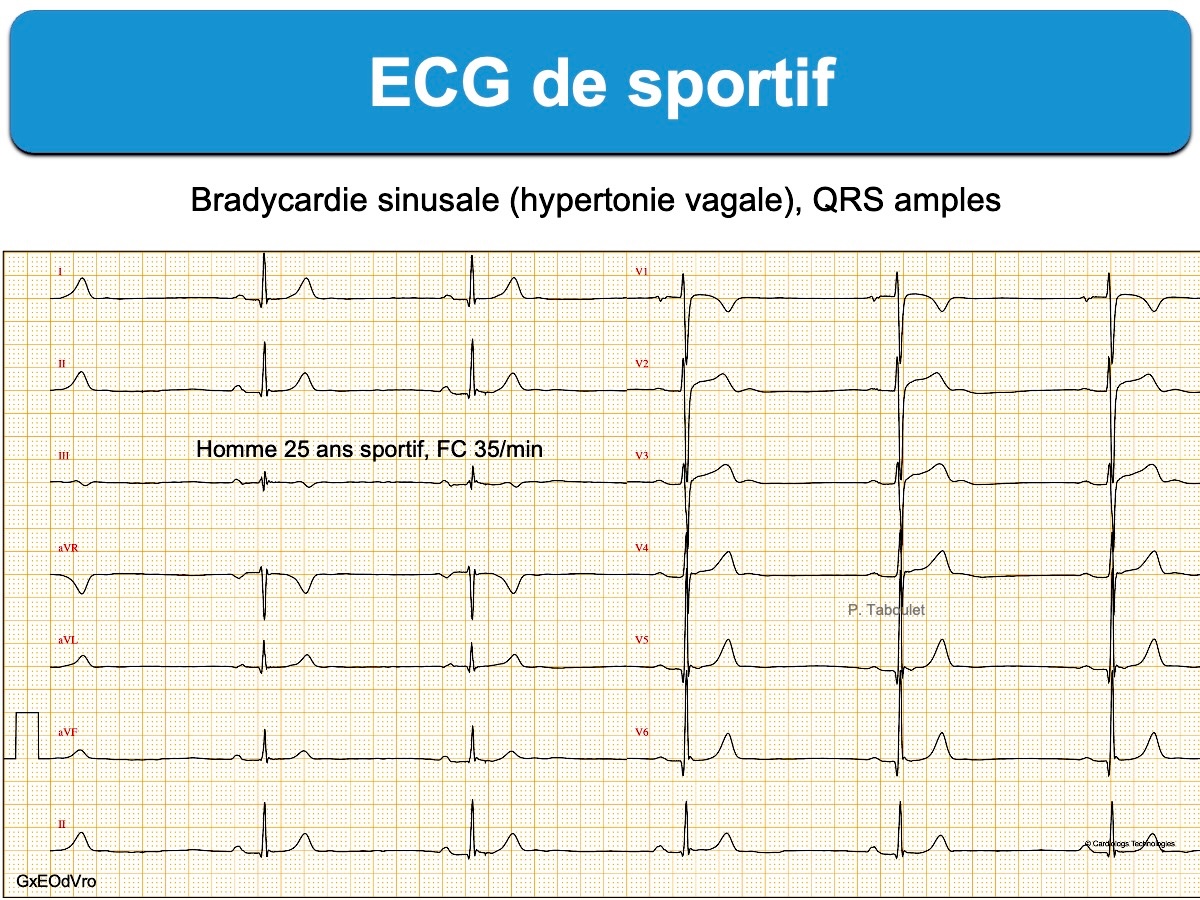
Une hypertonie vagale
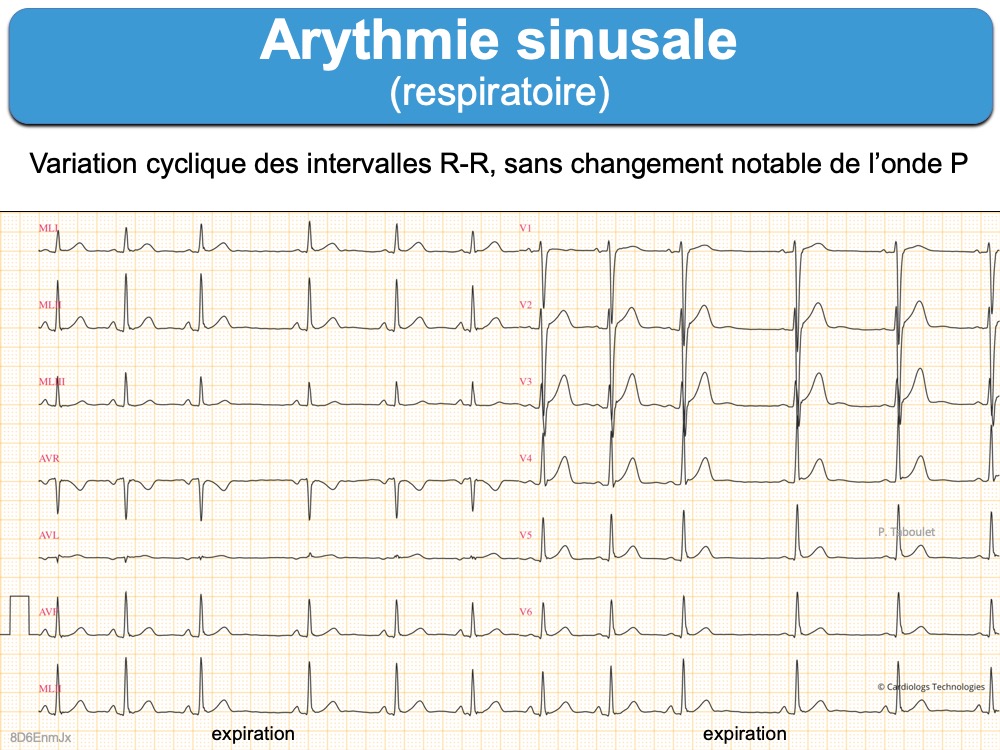
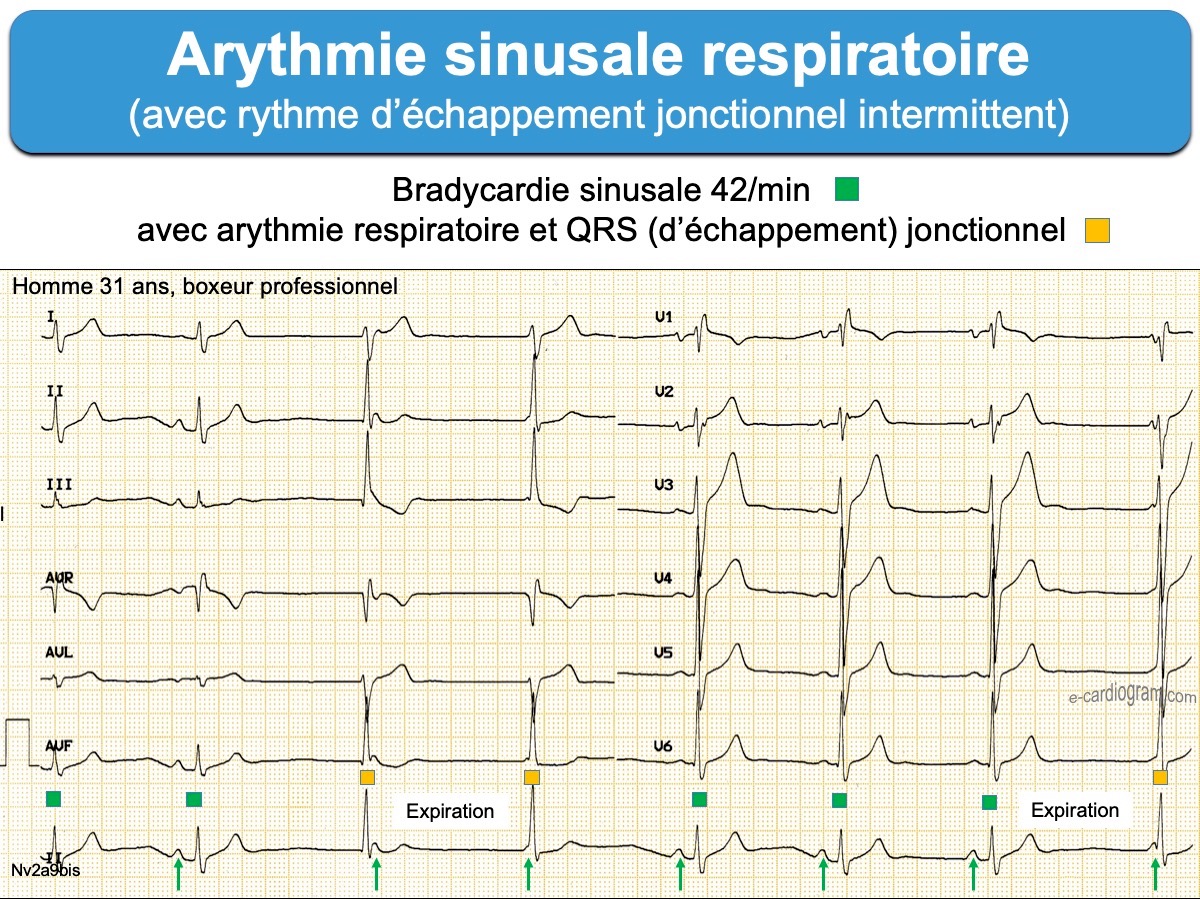
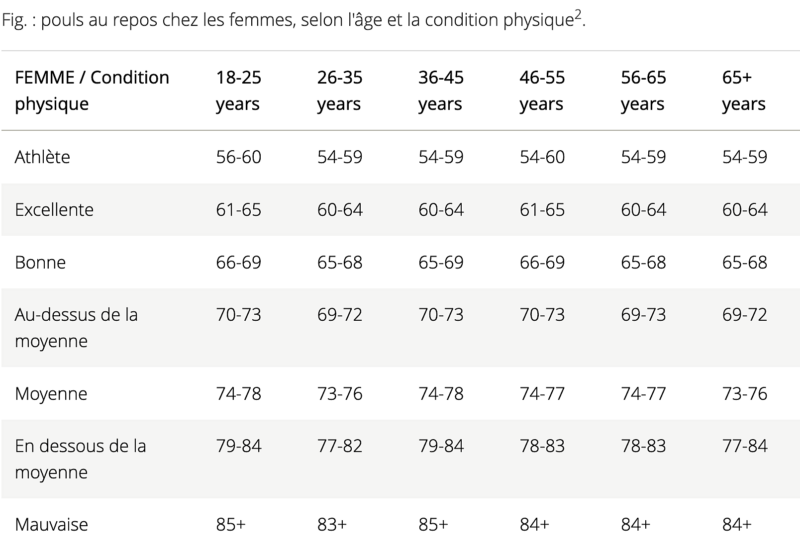
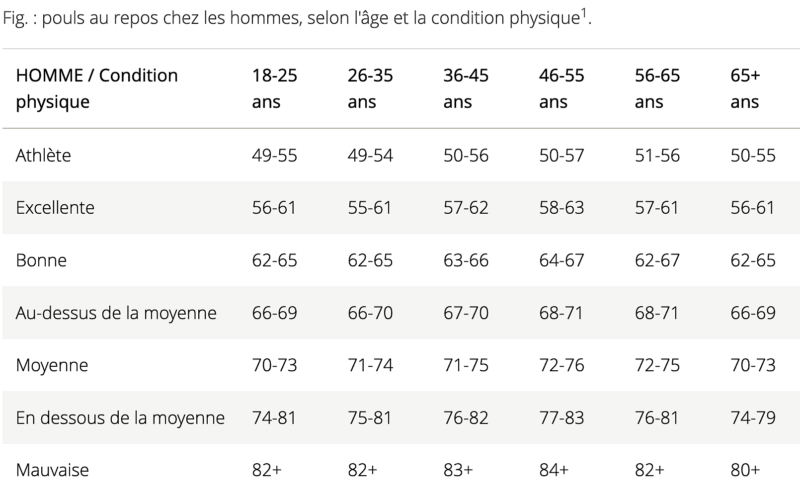
- Une bradycardie sinusale < 50/min associée à une arythmie respiratoire prononcée est souvent la seule particularité. Elle témoigne d’un tonus parasympathique accru et peut s’accompagner d’un remodelage sinusal avec, à long terme, une maladie du sinus [1]. Des pauses sinusales < 3 secondes sont possibles chez l’athlète, en particulier la nuit. Des bradycardies majeures (< 40/min, voire < 30/min pendant 30 sec) s’observent chez l’athlète sans conséquences à long terme [25].
La fréquence cardiaque au repos permet d’estimer le niveau d’entraînement d’un sportif.
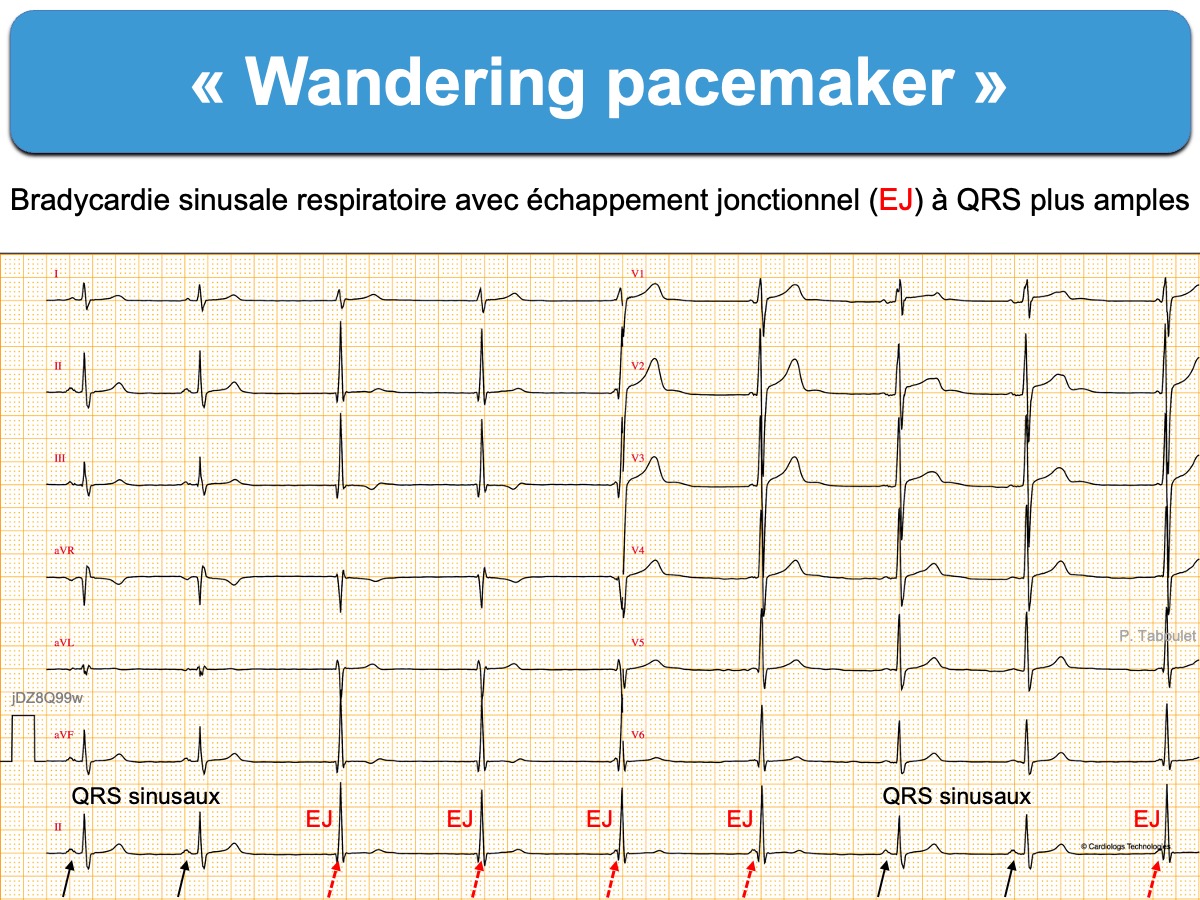
On peut parfois observer temporairement un rythme ectopique atrial bas (cf. Rythme du sinus coronaire) ou un rythme d’échappement, le plus souvent jonctionnel (cf. Wandering pacemaker) à l’occasion d’une arythmie sinusale respiratoire (voir ci-dessous).
Après un test maximal d’effort classique, la récupération est considérée comme normale si la baisse de la FC est supérieure à 12 et au mieux 20 battements par minute au terme de la première minute. Une baisse inférieure à 25 battements à la 3e minute est un facteur de risque de surmortalité [2]. La FC mesurée 5 min après l’arrêt d’un test d’effort maximal doit normalement diminuer de 40%.
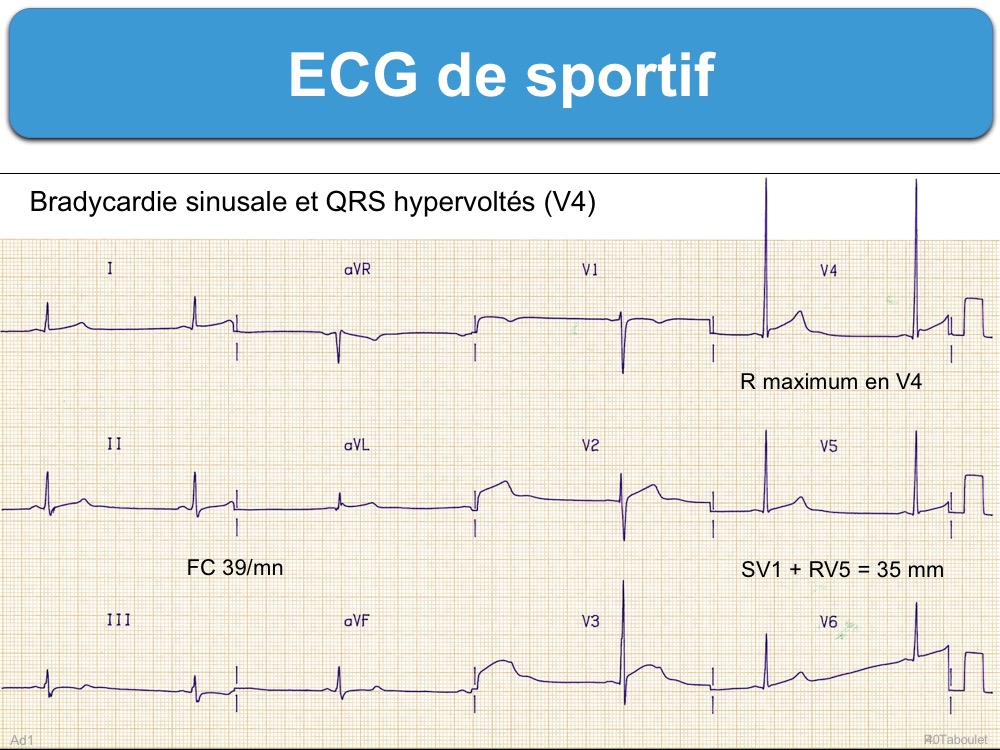
Un hypervoltage des QRS
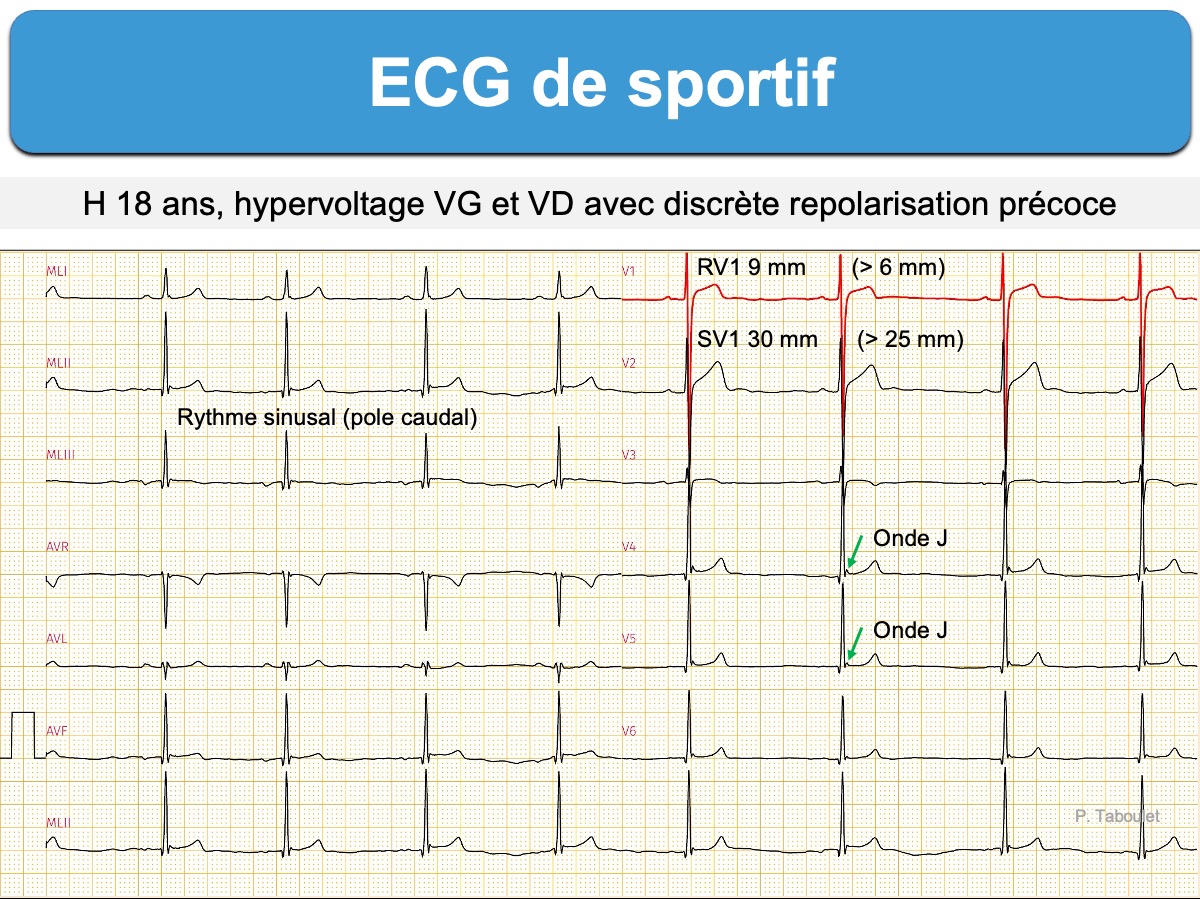
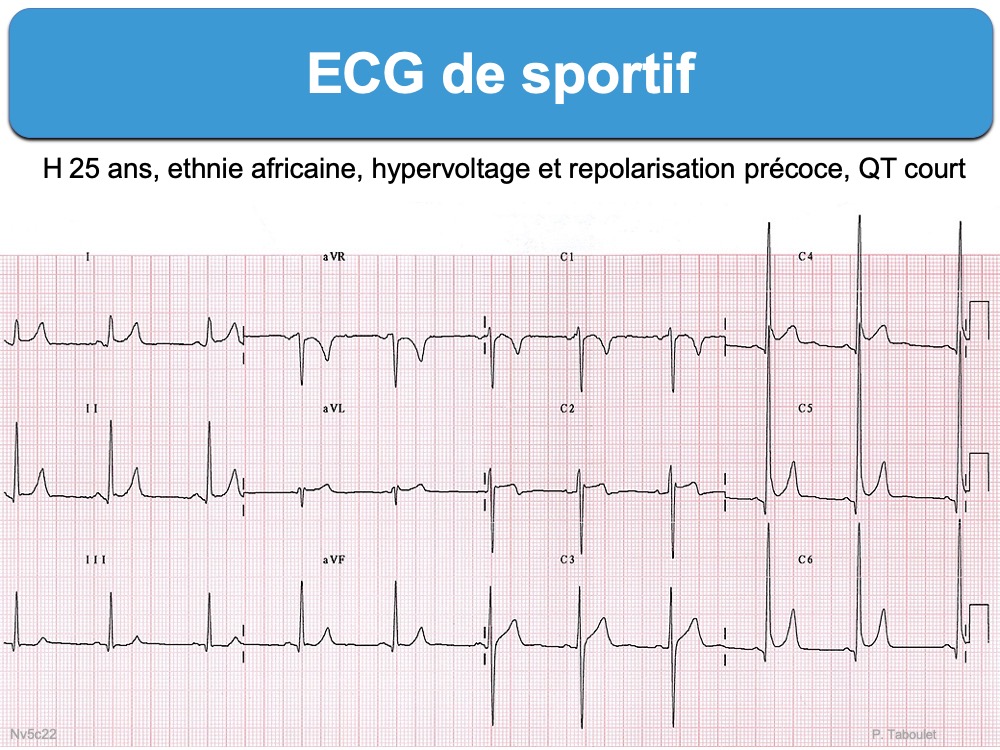
- Des complexes QRS amples (« hypervoltés ») en précordiales sont fréquents [23] et il n’est pas rare chez l’homme qu’un indice d’hypertrophie ventriculaire gauche ou droit soit positif (cf. Variantes ECG de la normale). Rappelons que l’indice de Sokolow-Lyon de l’HVG n’est positif qu’à partir de 45 mm chez l’homme jeune avant 35 ans (en particulier africain ou afro-caribéen). Chez le sportif, les indices de Cornell ou de Perugia (ou Romhilt-Estes) sont plus adaptés pour exclure une HVG [9]. De même, l’absence de sous-décalage de ST ou d’onde T inversée dans deux dérivations peut aider à exclure une HVG (cf. YT. ECG minute. ECG du sportif ?).
- Un indice d’hypertrophie ventriculaire droite (RV1 ≥ 6 mm) est fréquent, généralement bénin isolément. L’indice de Sokolow-Lyon pour une HVD (RV1 + SV5-6 > 10,5 mm) n’est ni sensible ni spécifique chez l’athlète jeune et ne doit pas être utilisé seul comme élément de contre-indication au sport [18]. Un axe droit améliore nettement la reconnaissance d’une authentique HVD (idem pour l’HAD). A l’inverse, un microvoltage des QRS doit être exploré (cf. ECG sportif pathologique).
- Une hypertrophie atriale gauche ou hypertrophie atriale droite est bénigne isolément [6].
Des troubles de conduction bénins (isolément)
- PR court < 120 ms en l’absence de symptômes ou préexcitation (cf. précisions ESC 2026 [1bis])
- Déviation axiale gauche ou déviation axiale droite
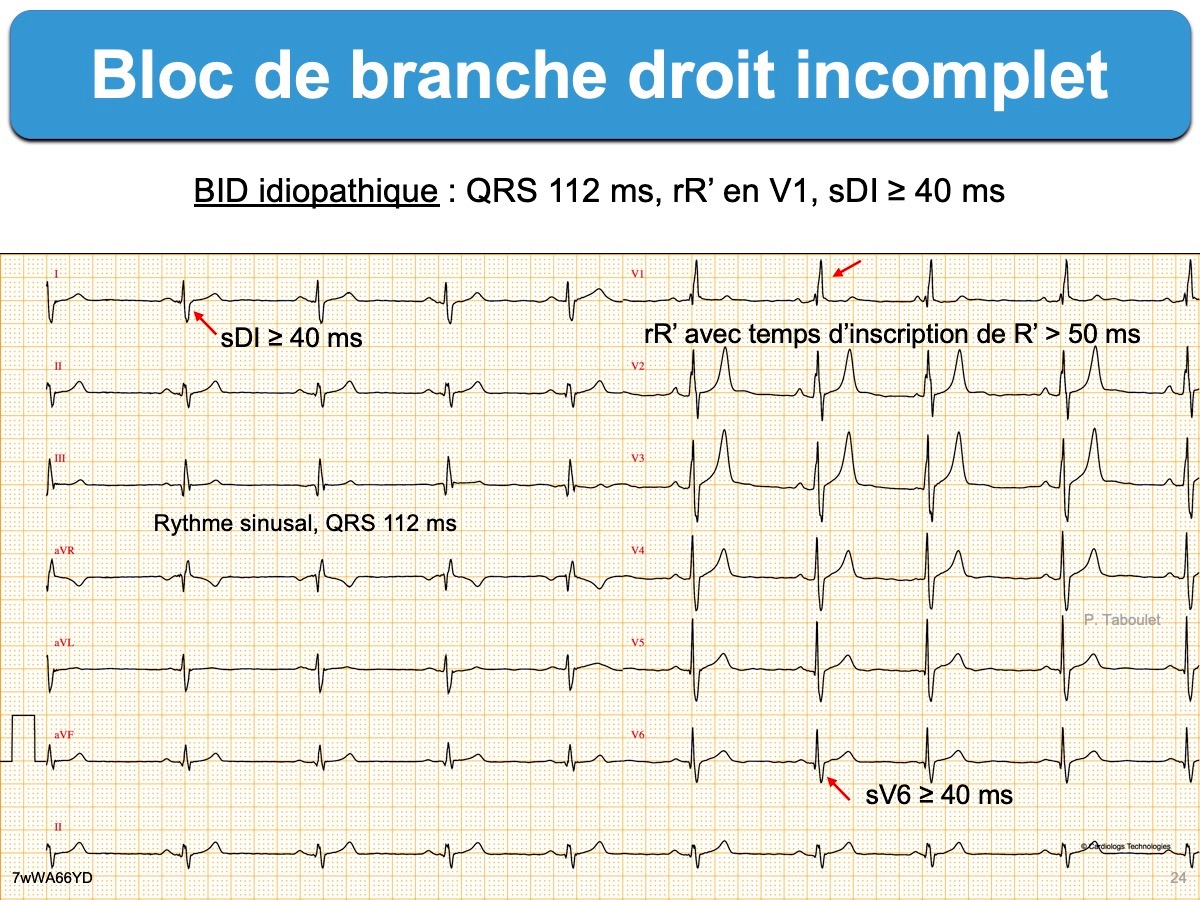
- Bloc de branche droit incomplet sont fréquents [23]. A ne pas confondre avec un ECG du syndrome de Brugada (cf. ECG brugada).
- Bloc de branche droit complet de durée < 130 ms et sans autre anomalie (ESC 2026 [1bis]). Il faut rechercher une cardiomyopathie VD arythmogène si durée ≥ 130 ms ou ≥ 2 anomalies ECG borderline ou si patient symptomatique [1bis].
- BAV 1 (avec PR < 400 ms) est fréquent [23], voire un BAV 2 Wenckebach intermittent sont possibles chez le sportif [1][6] et fréquents chez l’athlète [25]. Ils sont habituellement régressifs à l’effort [4]. Une évaluation est néanmoins recommandée (ESC 2026 [1bis]).
Une excitabilité anormale, mais rare, est acceptable
- Une extrasystole atriale par tracé ECG est acceptable [1]. L’existence de palpitations pendant l’effort doit conduire à une exploration.
- Une extrasystole ventriculaire par tracé – et a fortiori plus – justifie une évaluation (ESC 2026 [1bis]). Certaines ESV sur cœur sain prouvé ou d’aspect commun et de type bénin sont acceptables après évaluation (cf. ESV infundibulaire, ESV fasciculaire) [4]. L’existence de d’ESV atypique(s) peut justifier un bilan [24]. Prévalence chez l’athlète voir [22].
Des variantes de repolarisation ventriculaire
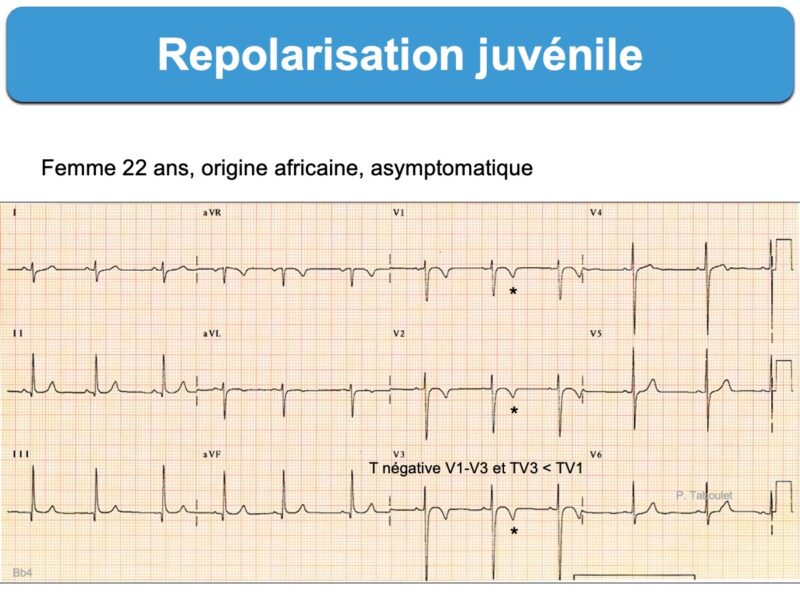
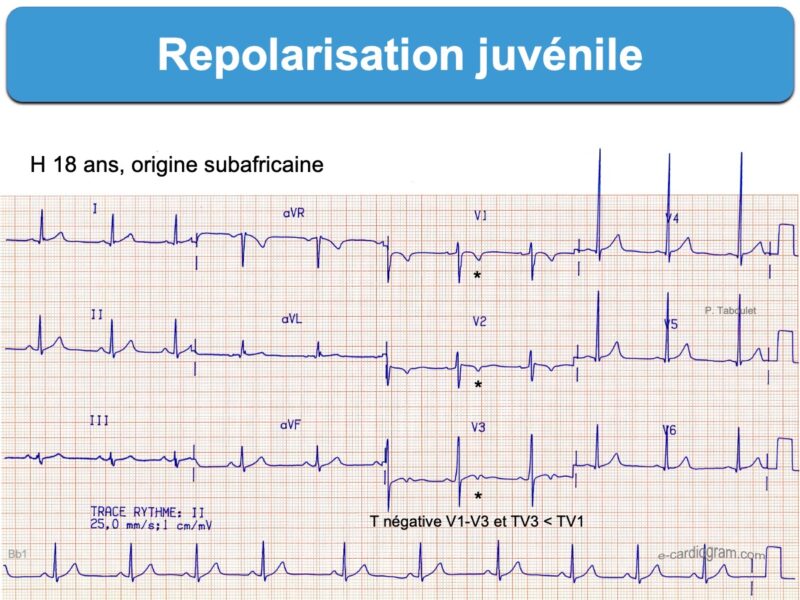
Des variantes de repolarisation ventriculaire sont fréquentes, en particulier chez les athlètes avant 16 ans ou chez l’homme d’origine afro-caribéenne. Elles sont généralement bénignes quand les anomalies sont mineures et disparaissent à l’effort ou après l’arrêt de l’entraînement (cf. Variantes de repolarisation ventriculaire).
- Des ondes T inversées de ou V1 à V2 ou V3(V4) sont fréquentes chez un athlète jeune ou « black » (origine africaine). Ainsi, une repolarisation juvénile ou une repolarisation africaine « black » sont considérées comme des variantes de la normale [1]. En revanche, des ondes T inversées en V2-V3 après l’adolescence (ex. > 16 ans ou dans les précordiales autres que V1, DIII, VR justifient un suivi cardiologique avec imagerie (cf. ECG sportif pathologique). Lire précisions [1bis].
Ci-dessous 2 ECG classés Repolarisation juvénile après évaluation.
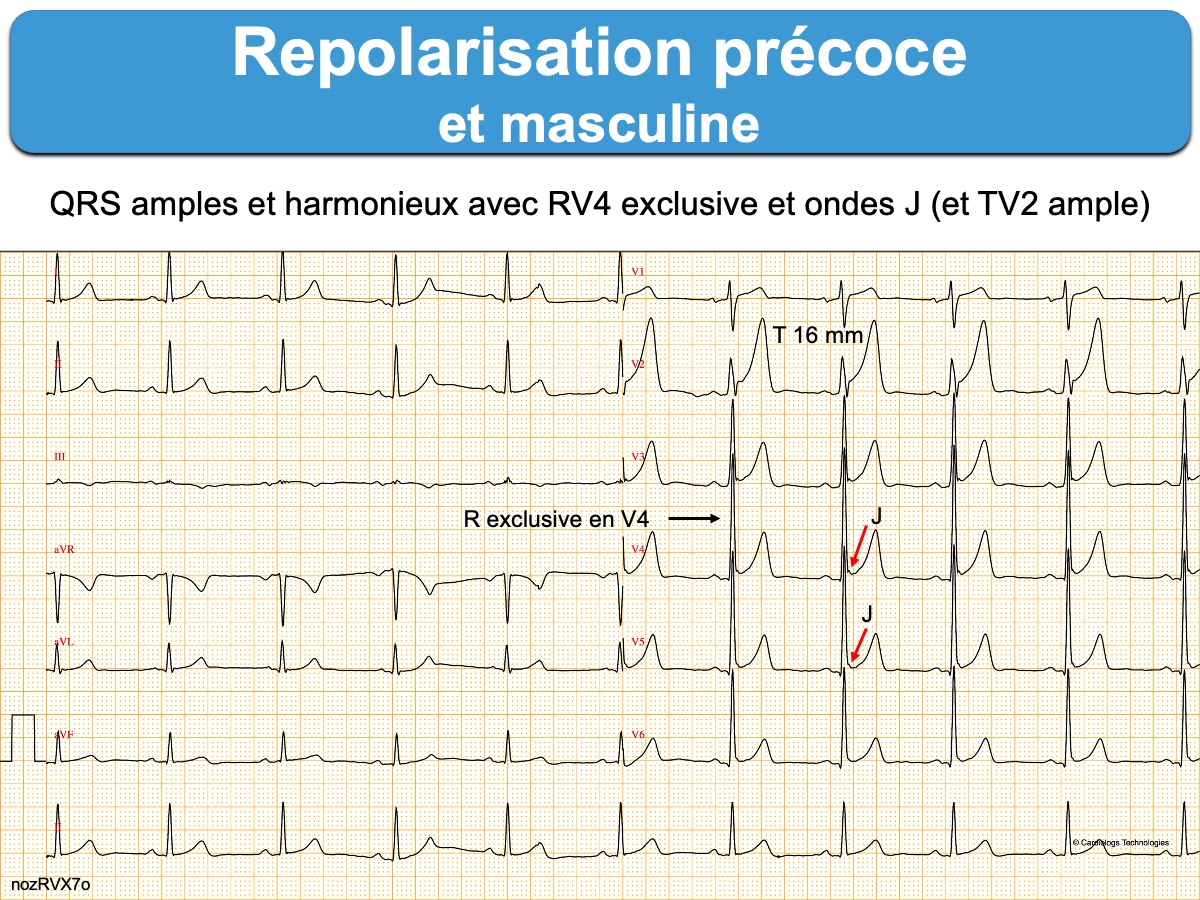
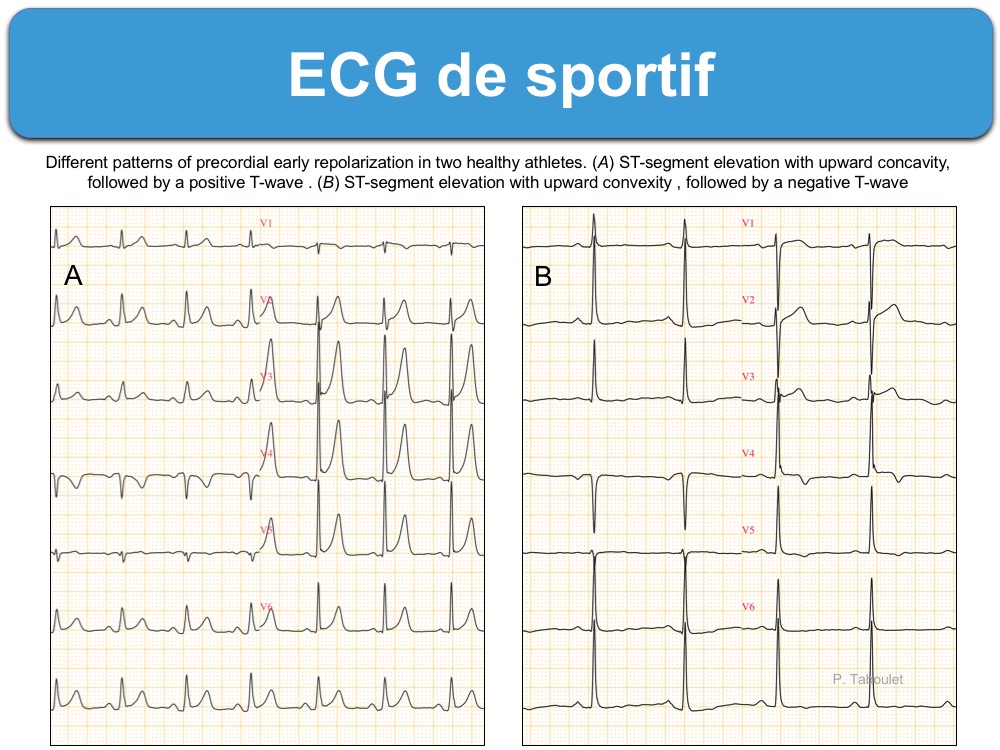
- Une repolarisation précoce (avec onde J), le plus souvent dans les dérivations latérales ou inférieures, est fréquente [23] et bénigne (cf. Repolarisation précoce), même si elle est parfois très marquée, en particulier chez l’homme sportif d’origine afro-caribéenne (voir ci-dessous).
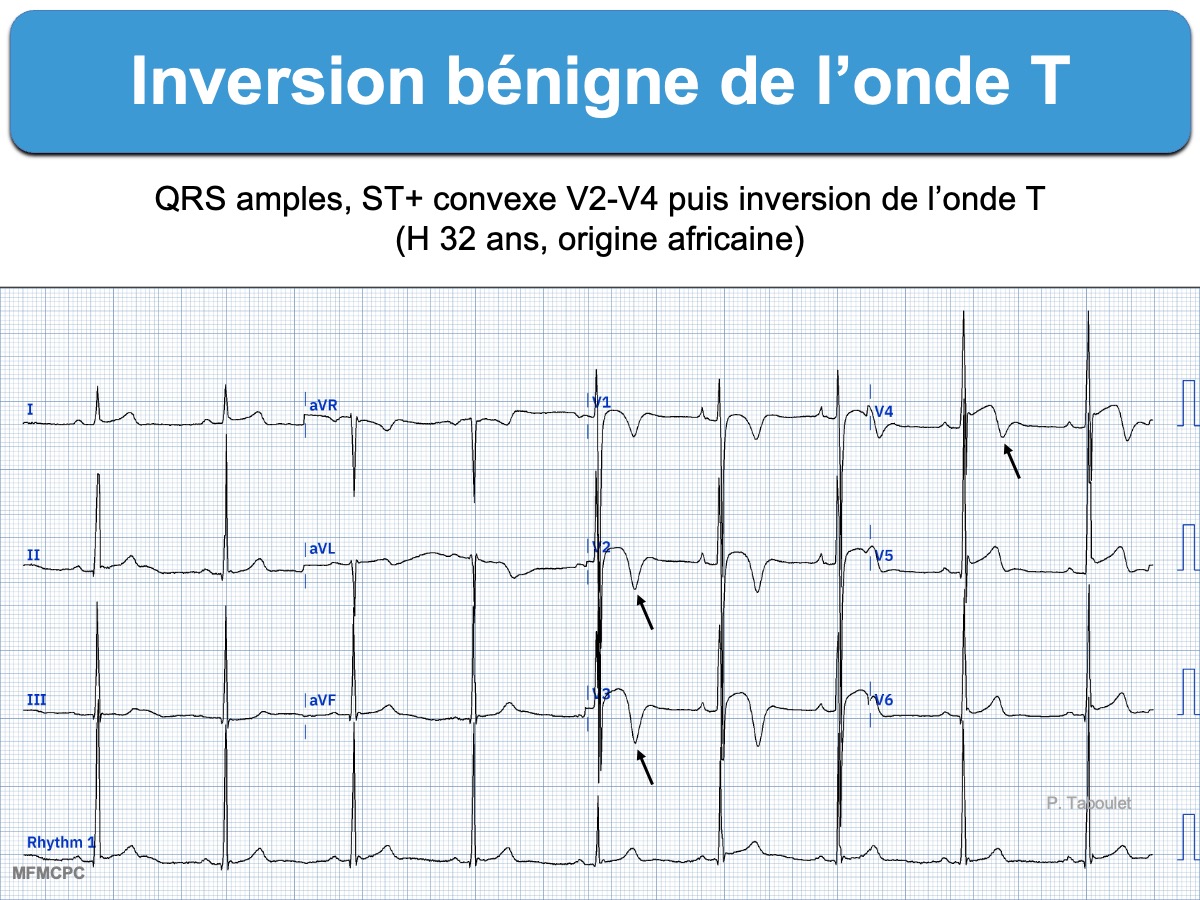
- Un sus-décalage de ST convexe (« en dôme ») associé à une onde T diphasique à convexité proximale en V1-V4 est assez caractéristique du grand sportif d’origine africaine ou afro-caribéenne (« black athlete repolarization variant » voir ECG figure 5 dans [1]), mais la bénignité est souvent assurée par une échocardiographie (cf. Inversion bénigne de l’onde T) [1bis][10][11].
- L’intervalle QTc est légèrement allongé chez le sportif de haut niveau. La durée du QTc par la formule de Bazett doit être < 460 ms chez l’homme et < 470 ms chez la femme. Au delà, une évaluation est recommandée (voir précisions ESC 2026, Table 5 [2]).
- Chez un non sportif ou occasionnel, la valeur anormale du QTc est < 460 ms sur des ECG répétés. Le calcul du QTc à partir de l’intervalle QT (cf. Intervalle QT) et de la fréquence cardiaque est souvent bien fait par les ordinateurs (fiabilité 90-95% selon Sharma 2018 [1]), mais la valeur proposée pour l’intervalle QT doit être validée par le clinicien (cf. Les auteurs du consensus de 2018 décrivent minutieusement la technique que doit utiliser le clinicien [1]]. Mais tous les algorithmes de mesure du QT ne se valent pas et la formule de Bazett – souvent utilisée – sous-estime le QTc réel en cas de bradycardie (cf. Intervalle QTc). –> Ci-dessous, le QT parait normal si on ne le mesure pas…
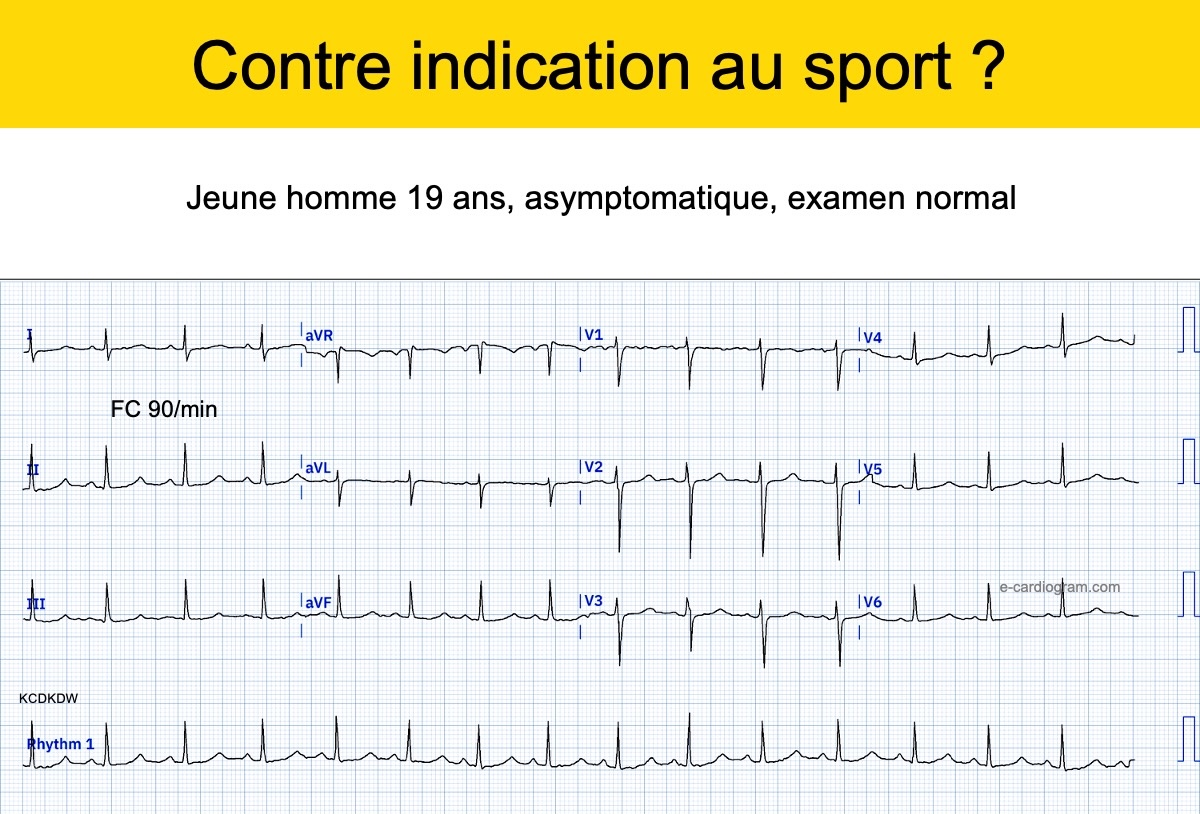
Solution dans Évaluation générale 2
Quiz ECG : demande de licence de sport (football)
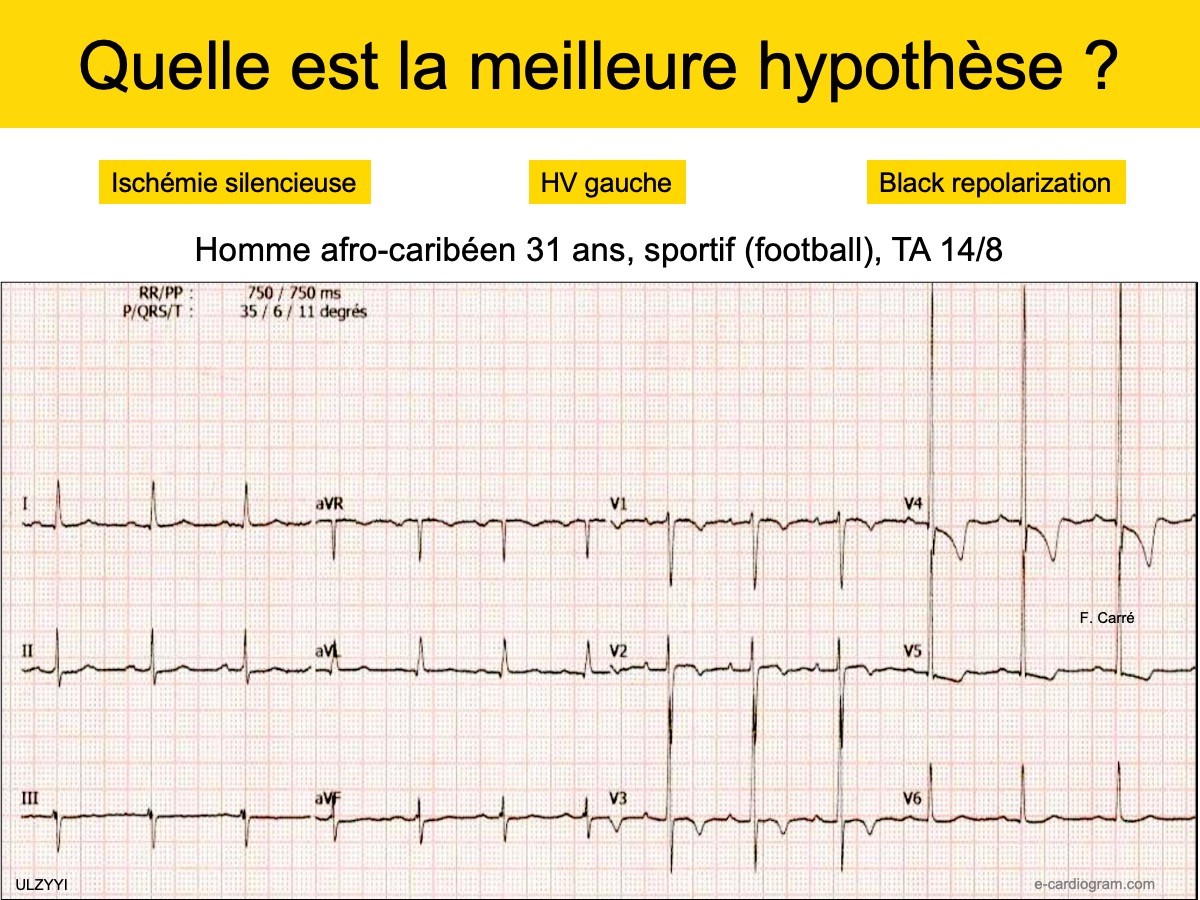
Solution dans : Repolarisation à reconnaître
Modifications pathologiques
Lire le chapitre suivant –> ECG : sportif pathologique
Lire l’article de F. Schnell. ECG du sportif: distinguer le normal du pathologique La Presse Médicale. Volume 48, Issue 12, December 2019, Pages 1393-1400 (nombreux ECG normaux et pathologiques on ligne)
MORT SUBITE (vidéo YouTube) : notez la survenue lors de la phase qui suit un effort intense (à éviter aux âmes sensibles).
YouTube vidéos (PT). Le médecin et le sportif
1 – Le certificat médical de non-contrindication
2 – Les variantes de la normale du sportif
3 – Les pathologies à haut risque
4 – Cas clinique. Un détail ECG à ne pas rater chez le sportif.
5 – ECG minute. ECG du sportif ?
Si vous souhaitez améliorer ce contenu, merci de me contacter
Autres informations (Mont 2018) et références détaillées ou commentées (réservées aux abonnés)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire