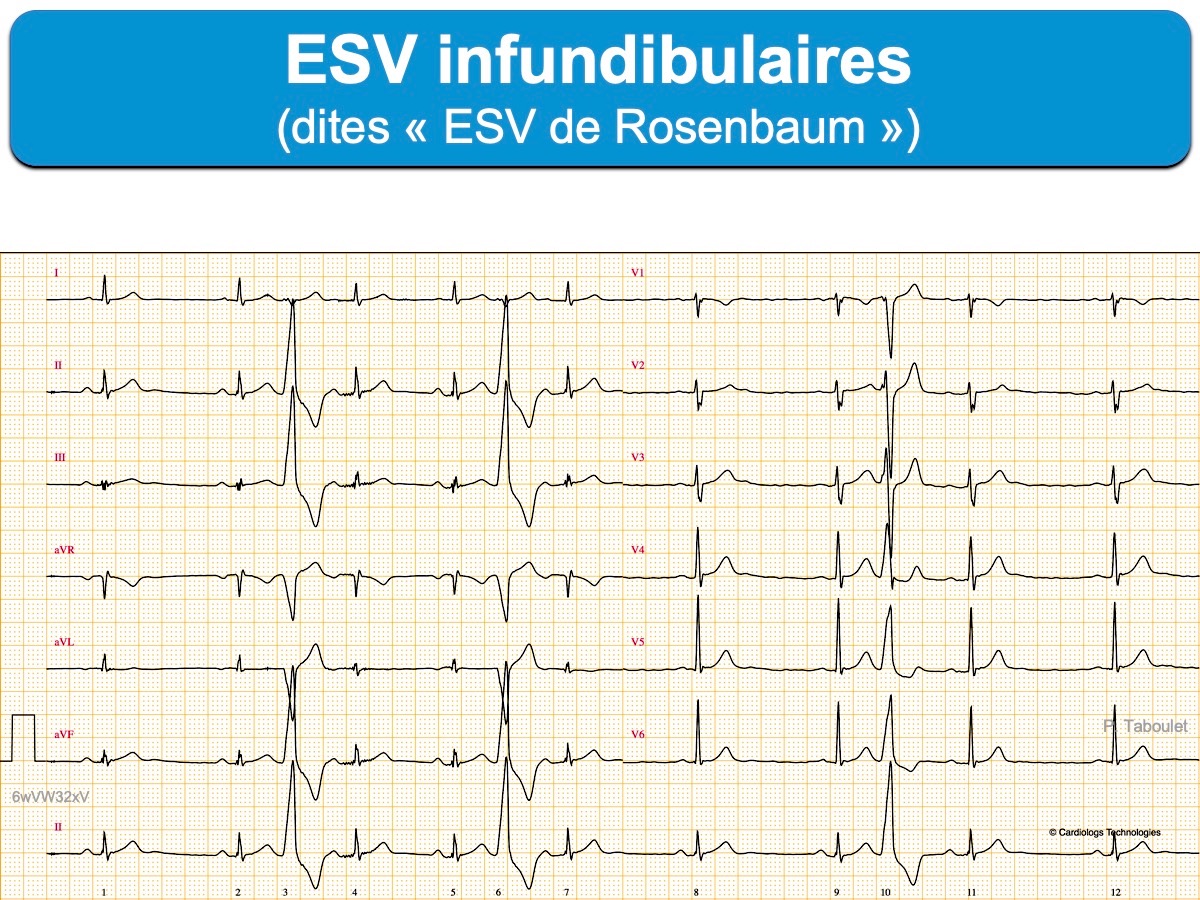
Extrasystole ventriculaire originaire de l’infundibulum ventriculaire (plus souvent le droit). Il n’y a pas de cardiopathie sous-jacente identifiable. Elles sont dues à un automatisme anormal avec activité déclenchée et considérées comme bénignes. Elles ont été décrites par MB Rosenbaum en 1969 (ESV « type Rosenbaum »)[1].
Elles surviennent au repos et sont dues à un automatisme anormal (par activité auto-déclenchée utilisant comme médiateur l’AMP cyclique), associé à une hypersensibilité aux catécholamines. Cette arythmie survient typiquement entre 20 et 40 ans (parfois avant 20 ans) avec une prédominance féminine et un déclenchement diurne, exacerbée par l’effort et le stress [5][7][8].
Diagnostic ECG
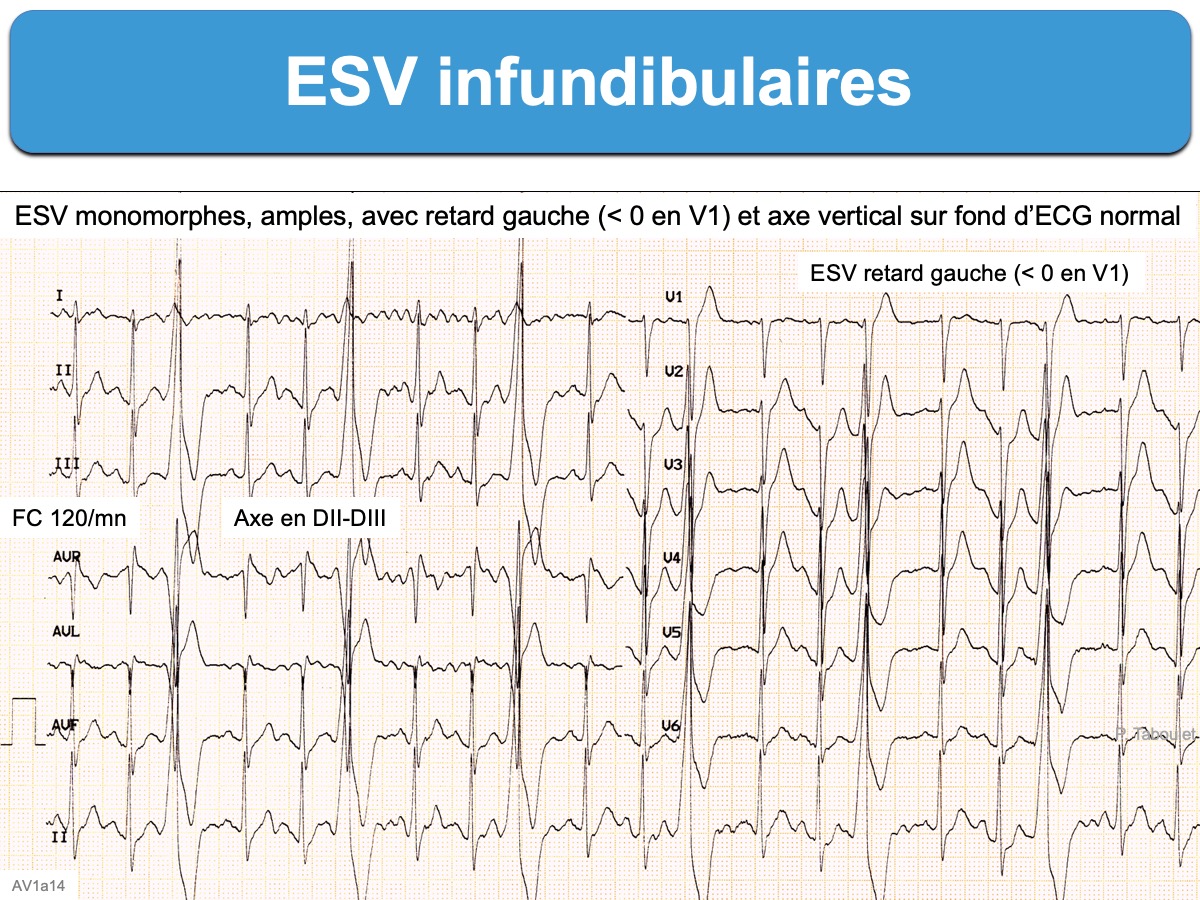
Elles sont fréquentes et reconnues à une morphologie caractéristique : plutôt fines (≤ 140 ms, parfois 120 ms si septales), monomorphes, non ou peu crochetées/fragmentées, plutôt amples avec un retard gauche (rS en V1-V2) et axe droit (environ 120°) ou vertical (aVF), une onde r septale élargie en V2 ou V3 (≥ 40 ms) et un couplage variable, mais plutôt long [(RR’/QT) > 1)].
- Une transition précordiale (R > S) tardive ≥ V4 ou/et une absence d’onde S (ou une petite onde s) en DI est fortement évocatrice d’une origine infundibulaire droite et permet d’écarter les ESV d’une autre origine (cusps aortiques, jonction mitro-aortique et celles, les plus délicates sous-épicardiques).
- En revanche, un index d’amplitude R/S ≥ 30% en V1 ou V2 et un index de durée de l’onde R (durée du QRS/durée de l’onde R la plus grande entre V1 et V2) ≥ 50% suggèrent fortement une origine gauche (chambre de chasse gauche ou cuspides coronaires) [4].
Elles ont tendance à disparaître lors des accélérations du rythme sinusal ou à l’effort, lorsque la fréquence sinusale dépasse la limite supérieure de la zone de « résonance » du foyer [2].
Elles peuvent, si elles sont très fréquentes (> 20 000/jour), induire une dysfonction ventriculaire (cf. Cardiomyopathie rythmique) réversible après suppression de l’arythmie par ablation ou médicaments.
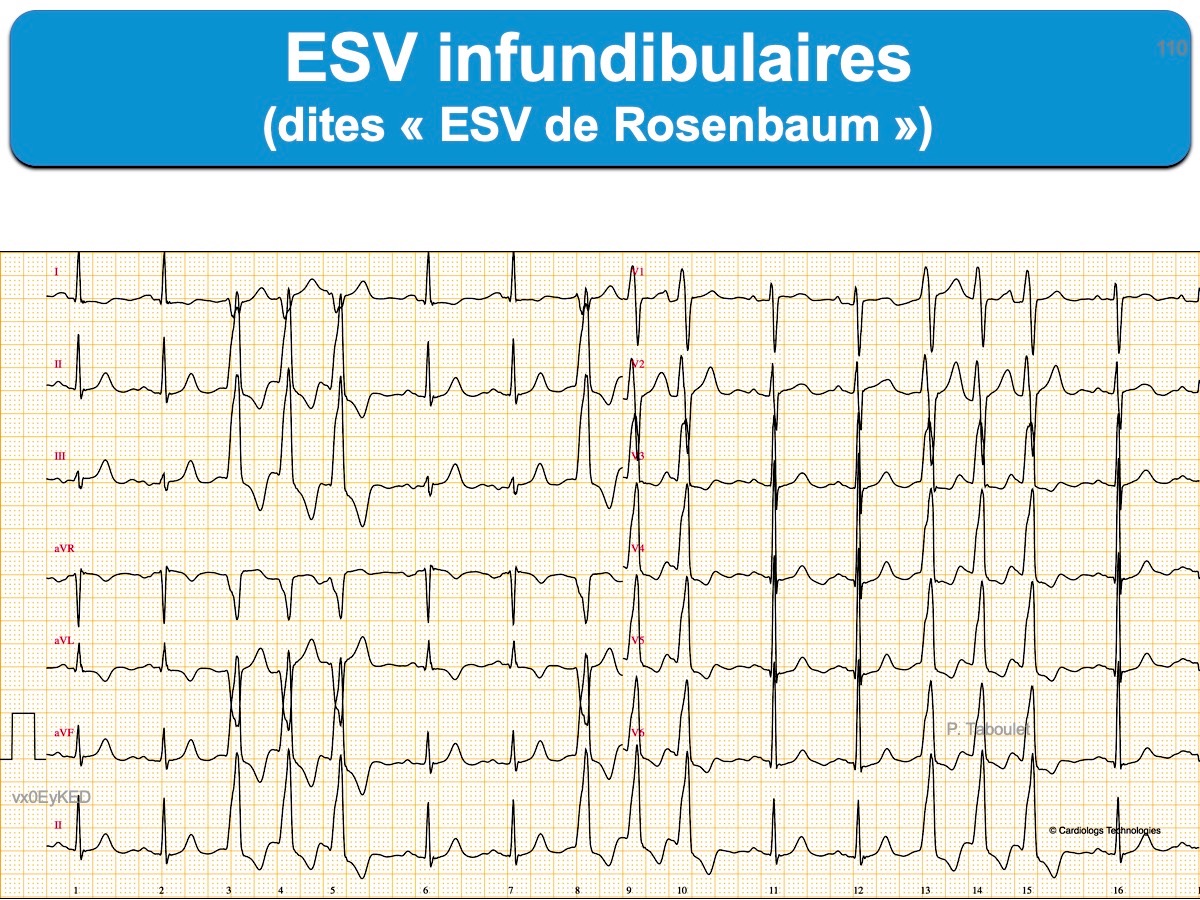
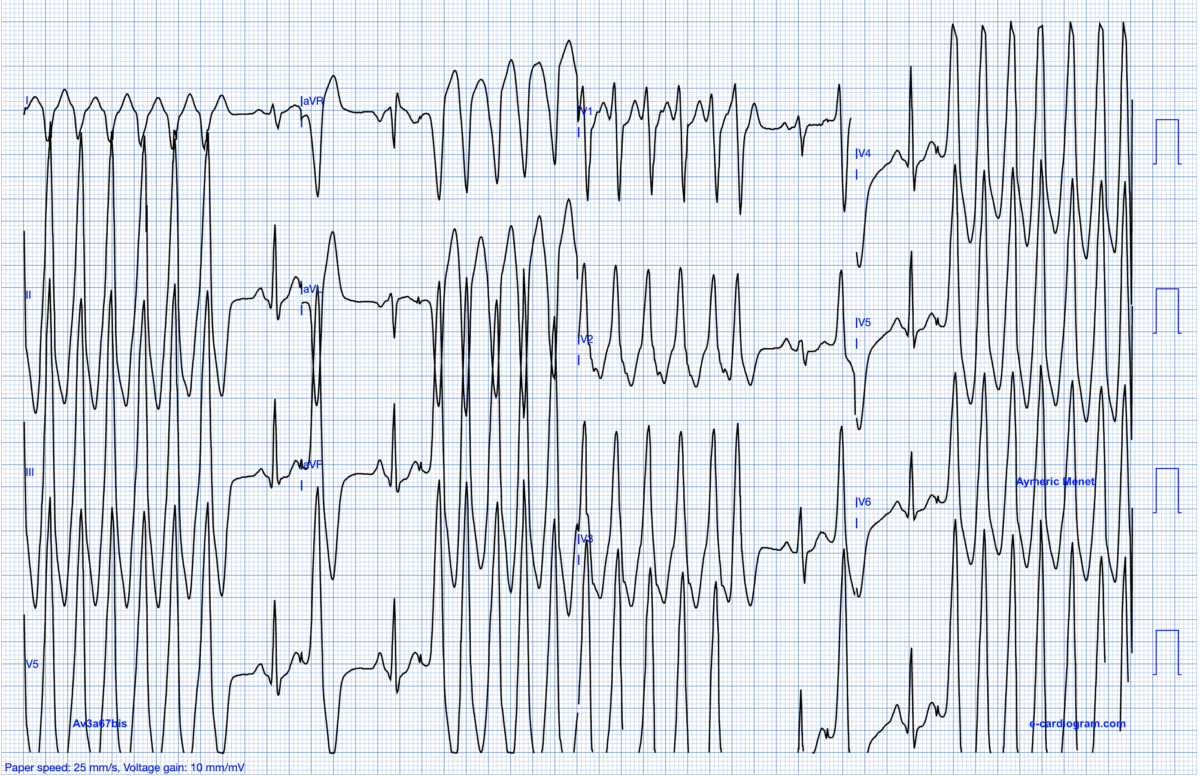
Elles peuvent s’organiser en tachycardie ventriculaire infundibulaire en salves (ou « TV infundibulaire de type Gallavardin »).
Le pronostic de ces extrasystoles est bon si les ESV sont rares (ex < 500/24h), en cas de fonction systolique normale, de couplage long, absence de syncope ou tachycardie ventriculaire et après exclusion d’une cardiopathie sous-jacente [8]. Chez un sujet jeune, si la présentation n’est pas typique pour une forme idiopathique, on évoquera une cardiomyopathie ventriculaire droite arythmogène, et on recherchera une anomalie morphologique ou cinétique du ventricule droit (écho cœur + IRM) (ESC 2022 [5]), associée éventuellement à la recherche de potentiels tardifs ventriculaires [3][5].
Traitement
La fréquence des ESV varie dans le temps. Les ESV peu symptomatiques et sans cardiopathie structurelle ne sont pas traitées; réassurer les patients est primordial [6].
Le traitement antiarythmique est exceptionnel, afin d’éviter les effets pro-arythmiques de certains antiarythmiques, sauf si les ESV sont très symptomatiques [6] ou compliquées de cardiopathie rythmique [5]. Un traitement par inhibiteurs calciques ou bêtabloquants (surtout s’il existe un déterminisme adrénergique) ou flécaïnide peut être utile (palpitations gênantes) [5]. Les ESV infundibulaires sont sensibles aux bêtabloquants (cf. Bétabloquants). Une ablation est parfois le meilleur traitement des formes symptomatiques, surtout qu’elle est plus simple dans le ventricule droit.
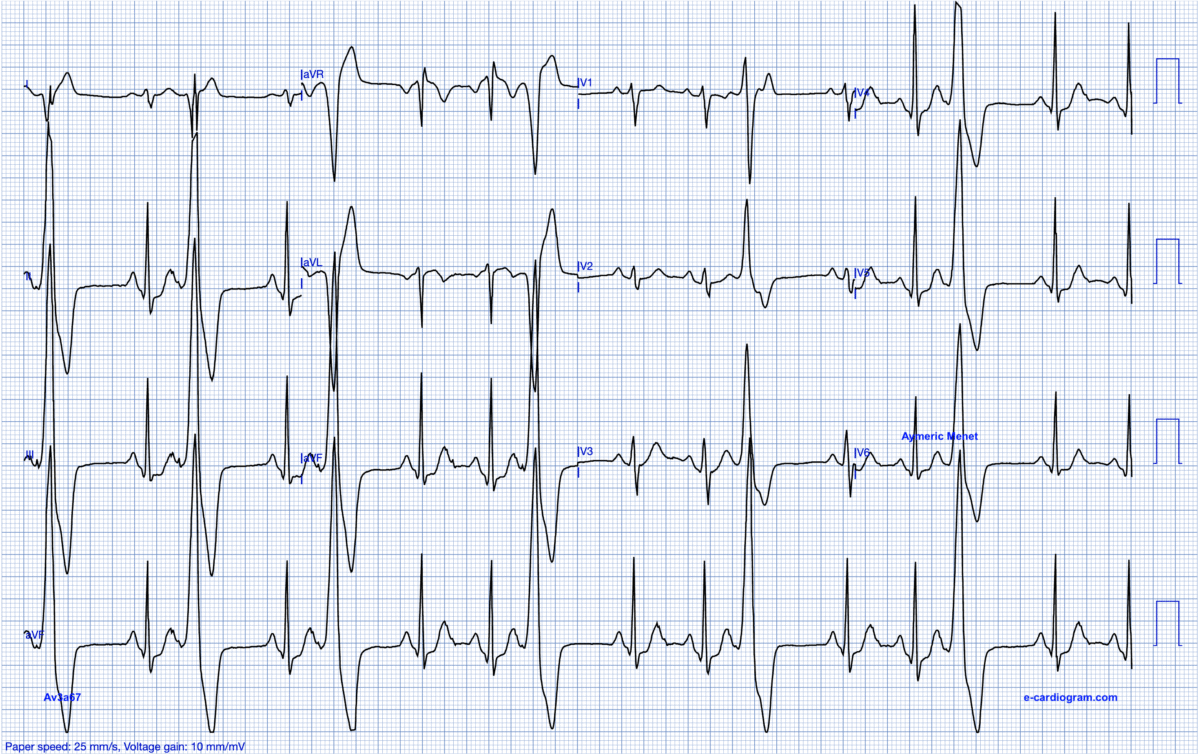
Le traitement radical repose sur l’ablation si l’ESV se complique de TV infundibulaire. Ci-dessous H 41 ans, épreuve d’effort en cours… Merci au Dr Aymeric Menet (Lille).
Note de Robert Grolleau : Le diagnostic des ESV et des tachycardies bénignes dites infundibulaires n’est pas toujours simple. Il faut non seulement les distinguer de celles de la dysplasie/cardiomyopathie arythmogène du VD, mais aussi identifier celles qui naissent de l’infundibulum, celles des valves pulmonaires, celles de la voie de sortie ventriculaire gauche (cusp aortiques antérieures droite et gauche et sous valvulaires, celles proches de de la jonction mitro-aortique et celles, les plus délicates sous épicardiques. Plus elles naissent haut, plus l’axe est droit, plus elles sont à gauche, plus la déflexion est précoce en précordiales et si elle est sous épicardique gauche elle simule une préexcitation (onde delta).
Références (abonnés)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire