Tachycardie ventriculaire polymorphe de courte durée décrite pour la première fois par un Français, F. Dessertenne, en 1966 [1].
Cette tachycardie ventriculaire (TV) est particulière en raison de la rotation en torsade des complexes ventriculaires, une durée non soutenue (< 30 sec) et un intervalle QT long en rythme sinusal.
Les torsades de pointes s’accompagnent parfois d’une syncope, mais elles peuvent être asymptomatiques, car elles sont brèves. Le risque majeur est la transformation en fibrillation ventriculaire.
Électrogénèse
- Le substrat électrophysiologique est l’allongement et l’inhomogénéité des périodes réfractaires liée à l’intervalle QT long acquis et/ou congénital (cf. Syndrome du QT long).
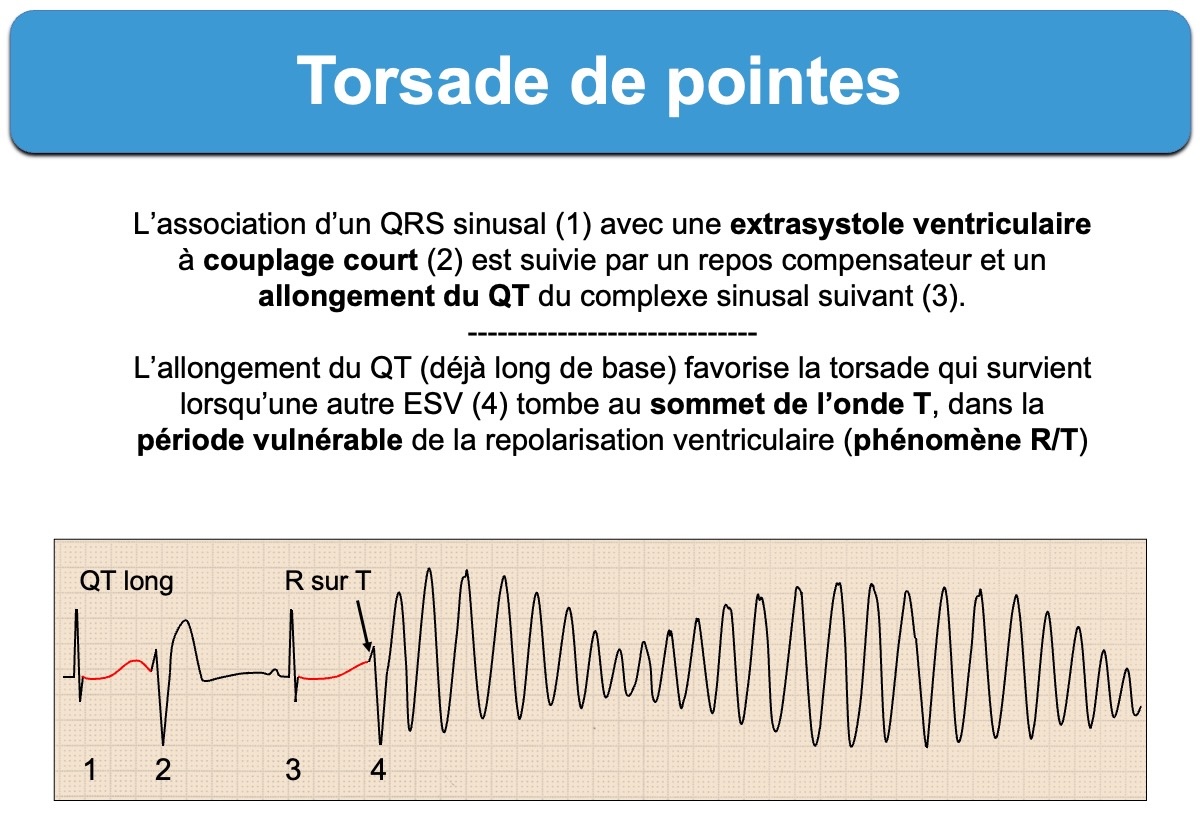
- La gâchette est une extrasystole ventriculaire qui survient au milieu de l’onde T en période vulnérable et qui dépolarise une partie du myocarde hyperexcitable jusqu’à la propagation de l’influx dans une portion du myocarde en période réfractaire.
- Les modulateurs péjoratifs sont une bradycardie et les facteurs prolongeant l’intervalle QT en particulier une hypokaliémie, mais aussi une hypomagnésémie, une substance ou médicament avec effet stabilisant de membrane, ischémie myocardique aiguë, myocardite, takotsubo, ischémie cérébrale, maladie de Steinert etc) [2].
ECG
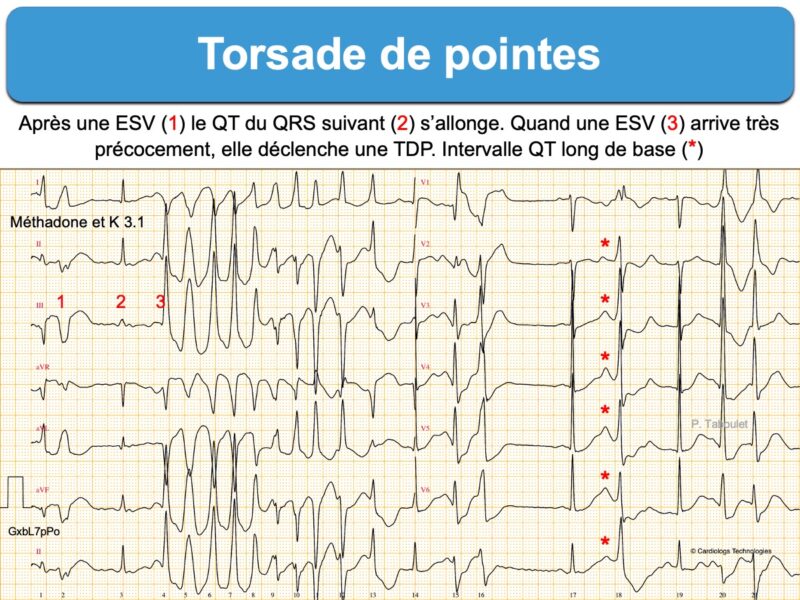
La torsade typique débute en rythme sinusal avec un intervalle QT long par une première ESV à couplage court* suivie – après une pause post extrasystolique – par un complexe QRS dont le QT s’allonge encore en raison du couplage long qui précède – puis par une seconde ESV qui « tombe » au sommet de l’onde T (période vulnérable, phénomène R sur T) ce qui déclenche la torsade [3].
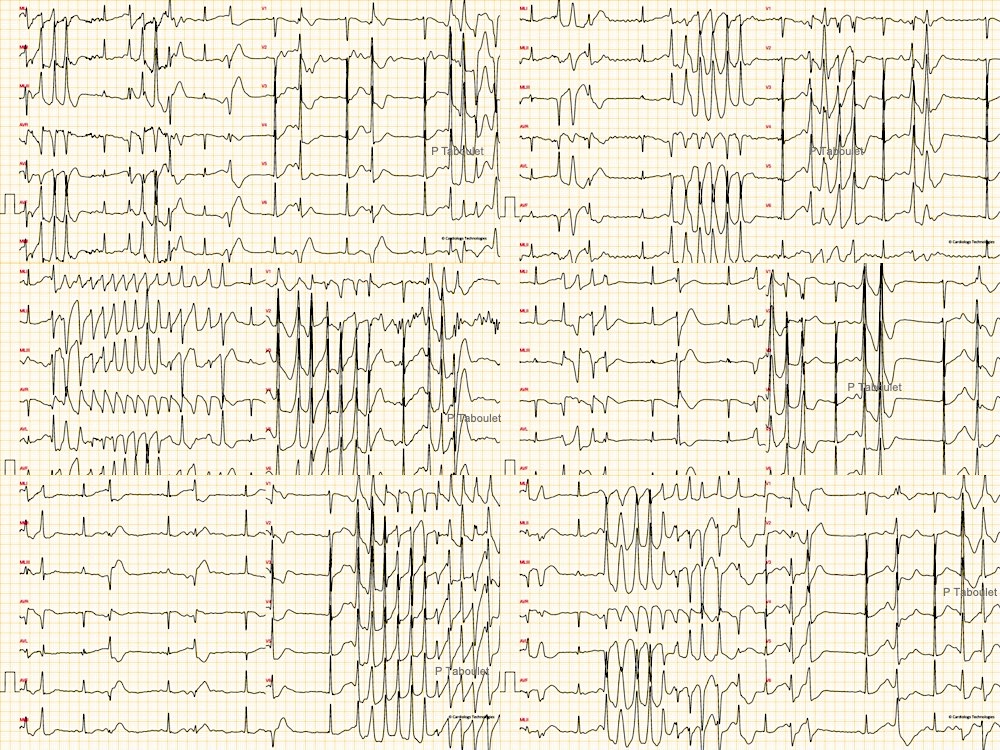
- La fréquence ventriculaire varie entre 200 et 250/min pendant généralement moins de 30 secondes. Les torsades peuvent être incessantes (1 ou 2 par minute) ou intermittentes avec des accalmies trompeuses entre les accès.
- Les complexes QRS sont peu discernables, leur amplitude varie progressivement, et tous les 5 à 10 complexes leur axe change, le sommet de l’onde R semblant tourner autour de la ligne isoélectrique selon une rotation progressive et cyclique. L’apparence est celle d’un flutter ventriculaire plus lent, avec des pointes qui s’inversent régulièrement de sens.
- Un intervalle QT long intercritique est indispensable au diagnostic.
Le diagnostic différentiel est une TV polymorphe (dans ce cas, l’ESV qui déclenche la torsade a plutôt un couplage court avec le complexe QRS précédent, et l’aspect n’est pas celui d’une rotation des pointes) [6].
Astuces et pièges
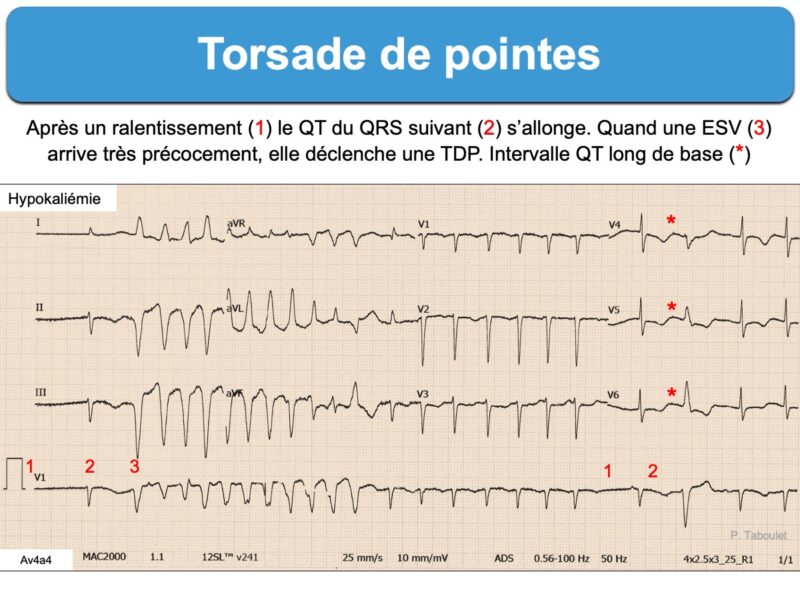
- Toute séquence qui réalise un couplage court-long-court à l’origine d’une prolongation exagérée de l’onde T-U peut déclencher une torsade par les oscillations du potentiel de membrane cellulaire en phase 4 qu’elle provoque (cf. Post-dépolarisations tardives) à l’origine d’ESV [4]. Les torsades pause-dépendante (pause-dependent torsades) sont donc favorisées par les variations rapides de durée de l’intervalle R-R (bradycardie sinusale, dysfonction sinusale et bloc AV, extrasystoles ventriculaires et parfois extrasystoles atriales [7] ou FA [8]).
Torsades favorisées par une fibrillation atriale à réponse ventriculaire variable et QT long.
- Au cours du syndrome du QT long congénital, le QT peut s’allonger brutalement sous l’action accrue du tonus sympathique ce qui reproduit la séquence de couplage court-long-court et favorise la torsade (catecholamine-dependent torsades). La pause qui précède la torsade n’est donc pas habituelle. En revanche, une onde U proéminente et une alternance des ondes U (ou T) sont des signes prémonitoires. NB. Certaines torsades surviennent sur syndrome du QT court (idiopathique ou digitalique).
- Certains BAV 3 s’accompagne d’une fréquence cardiaque lente et d’une prolongation du QT qui peut se compliquer de torsade de pointes.

Traitement
– Des recommandations existent pour la prévention et le traitement (ESC 2022 [5]).
Intravenous magnesium with supplementation of potassium is recommended in patients with TdP.
Isoproterenol (Increases sinus node frequency, shortens QT interval) or transvenous pacing to increase heart rate is recommended in patients with acquired LQT syndrome and recurrent TdP despite correction of precipitating conditions and magnesium.
– Voir Torsades de pointe. Traitement et Magnésium
Autres images de torsades, cas cliniques et références (abonnés)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire