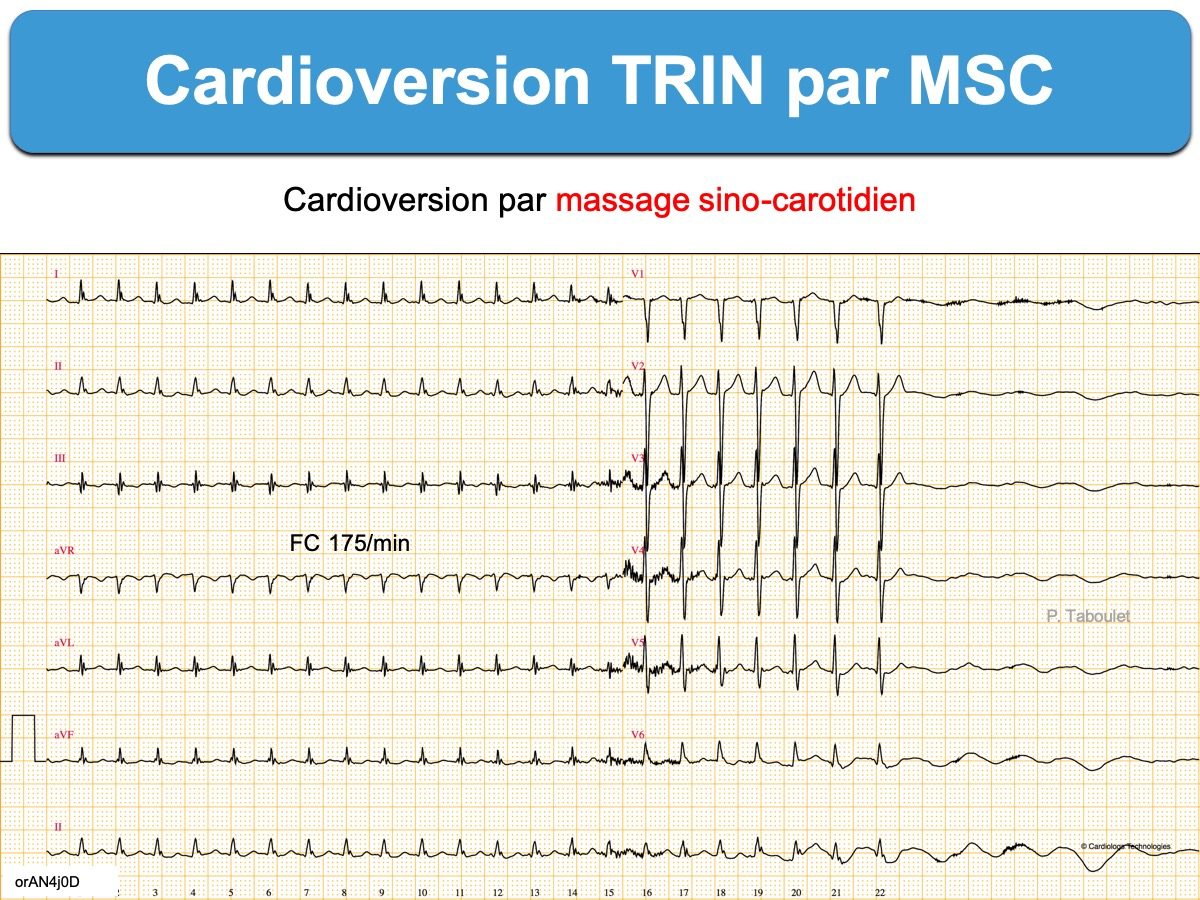
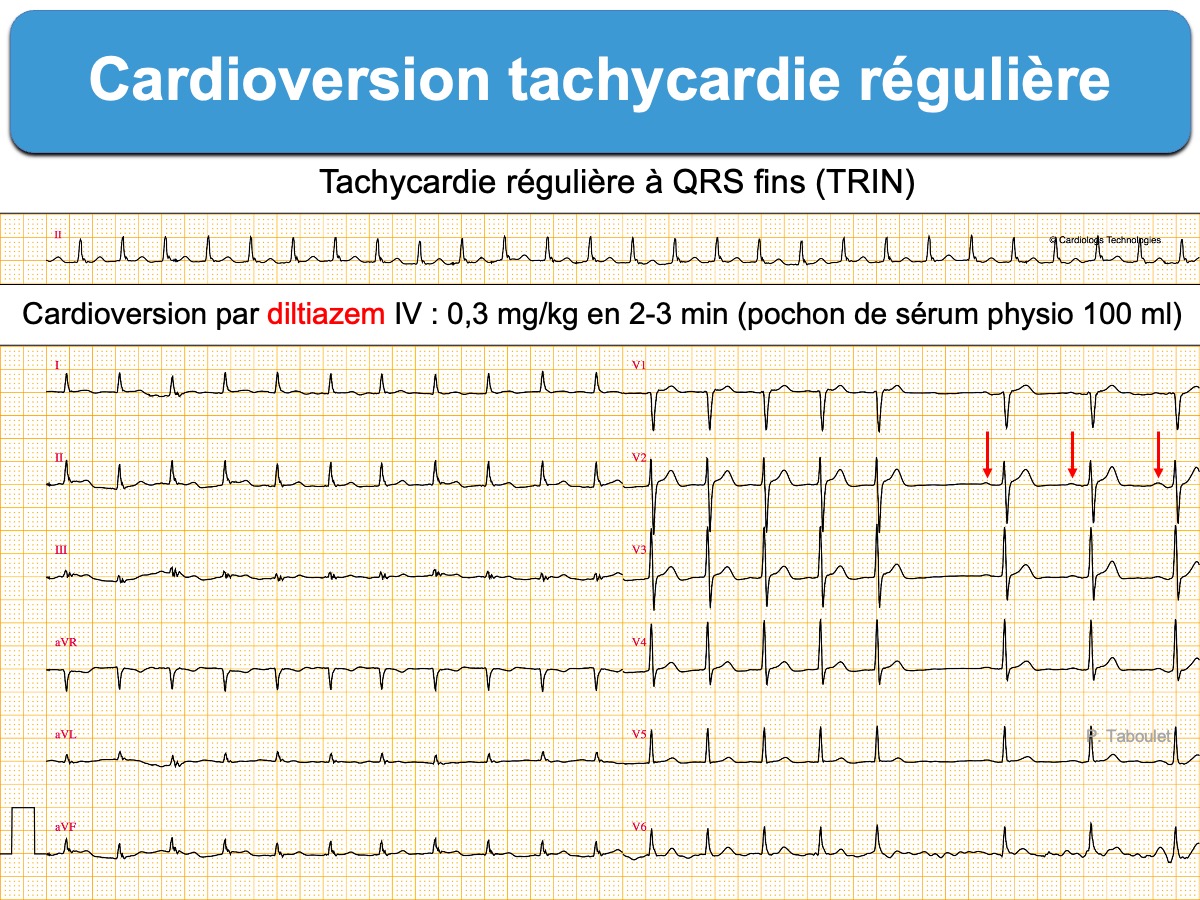
Le traitement d’urgence d’une tachycardie régulière avec hémodynamique stable dépend du mécanisme de l’arythmie et de la fonction ventriculaire gauche.
Les Recommandations proposées ont été actualisées en 2023 avec
- ESC 2019 [1]
- ACC/AHA/HRS 2015 [2]
- European Resuscitation Council Guidelines for Resuscitation 2015 [3]
Si les complexes QRS sont fins (< 120 ms)
Il s’agit, sauf exception, d’une tachycardie supraventriculaire (TSV) [1].
- Si l’identification précise est incertaine, le traitement d’urgence sera non spécifique. Il repose sur les manœuvres vagales et en cas d’échec sur l’adénosine (classe I). Si cette étape est non réalisable ou inefficace, il est recommandé d’utiliser les inhibiteurs calciques non dihydropyridines (diltiazem ou vérapamil) (Classe IIa B) ou un bétabloquant injectable (ex. esmolol = Brevibloc®) (Classe IIa C). On peut intercaler une manœuvre vagale (cf. Massage sinocarotidien) après chaque tentative de traitement médicamenteux.
- A mon avis, il faut – de préférence à l’adénosine – utiliser un inhibiteur calcique IV (diltiazem ou vérapamil) si le diagnostic de tachycardie par réentrée intranodale (TRIN) est quasi certain, car leur tolérance est légèrement meilleure (notamment sujet âgé ou fragile, sauf si CI hémodynamique) (cf. Biblio dans Adénosine) et réserver l’adénosine aux diagnostics incertains en raison de sa vitesse d’action et de son apport diagnostique (quelle TSV ?, TV ?). Leur forme orale est également efficace, mais plus lente. Enfin, l’adénosine nécessite un plateau technique important (incluant pour certains un défibrillateur en raison du risque, certes exceptionnel, d’engendrer une fibrillation atriale préexcitée) ce qui rend compliqué son emploi dans certaines structures de soins.
- Le magnésium ne fait pas partie des recommandations, mais peut être envisageable sous certaines conditions (efficacité moindre, perfusion plus lente).
Si l’identification précise du mécanisme de la TSV est possible, la cardioversion pharmacologique sera plutôt spécifique du mécanisme (cf. Tachycardie jonctionnelle, Flutter atrial, Tachycardie atriale focale).
L’ESC recommande en 2019 [1] :
- Tachycardie atriale focale : le traitement repose sur l’adénosine (classe IIa B) et si inefficace, un bétabloquants ou un inhibiteur calcique (classe II a C). Si inefficace, flecaïnide ou propafénone, ibutilide ou l’amiodarone (classe IIb C)
- Flutter atrial : le traitement repose sur les bétabloquants ou les inhibiteurs calciques (classe IIa B). Si inefficace envisager une cardioversion électrique ou ibutilide (non dispo en France, Classe I B) ou l’amiodarone (classe IIb C). Un pacing atrial non invasif (électrode oesophagienne) peut être envisager Une ablation peut être proposée d’emblée dans certains cas.
- Tachycardie atrioventriculaire par réentrée (synonyme tachycardie orthodromique) : le traitement repose en priorité sur l’adénosine (Classe I B) et si inefficace un inhibiteur calcique(classe IIa B) ou un bétabloquant injectable (classe IIa C). Il existe un risque de passage en fibrillation atriale conduite par faisceau accessoire (Cf. Super Wolff).
————-
Si les complexes QRS sont larges
Il peut s’agir d’une TSV à complexes QRS larges ou d’une tachycardie ventriculaire.
Voir tachycardie régulière à QRS larges (fév. 2026) –> 3 e étape
Synthèse superbe sur le blog de Steve Smith ici
[1] Brugada J, Katritsis DG, Arbelo E et al; ESC Scientific Document Group. 2019 ESC Guidelines for the management of patients with supraventricular tachycardiaThe Task Force for the management of patients with supraventricular tachycardia of the European Society of Cardiology (ESC). Eur Heart J. 2020 Feb 1;41(5):655-720. (téléchargeable)
[2] Page RL, Joglar JA, Caldwell MA et al. 2015 ACC/AHA/HRS Guideline for the Management of Adult Patients With Supraventricular Tachycardia: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines and the Heart Rhythm Society. J Am Coll Cardiol. 2016 Apr 5;67(13):e27-e115. (téléchargeable)
[3] Soar J, Nolan JP, Böttiger BW, et al. European Resuscitation Council Guidelines for Resuscitation 2015: Section 3. Adult advanced life support. Resuscitation. 2015;95:100–147.
Taboulet P. Prise en charge par l’urgentiste d’une tachycardie ou d’une fibrillation ventriculaire. Journal Européen des Urgences 2005; 18: 81-91