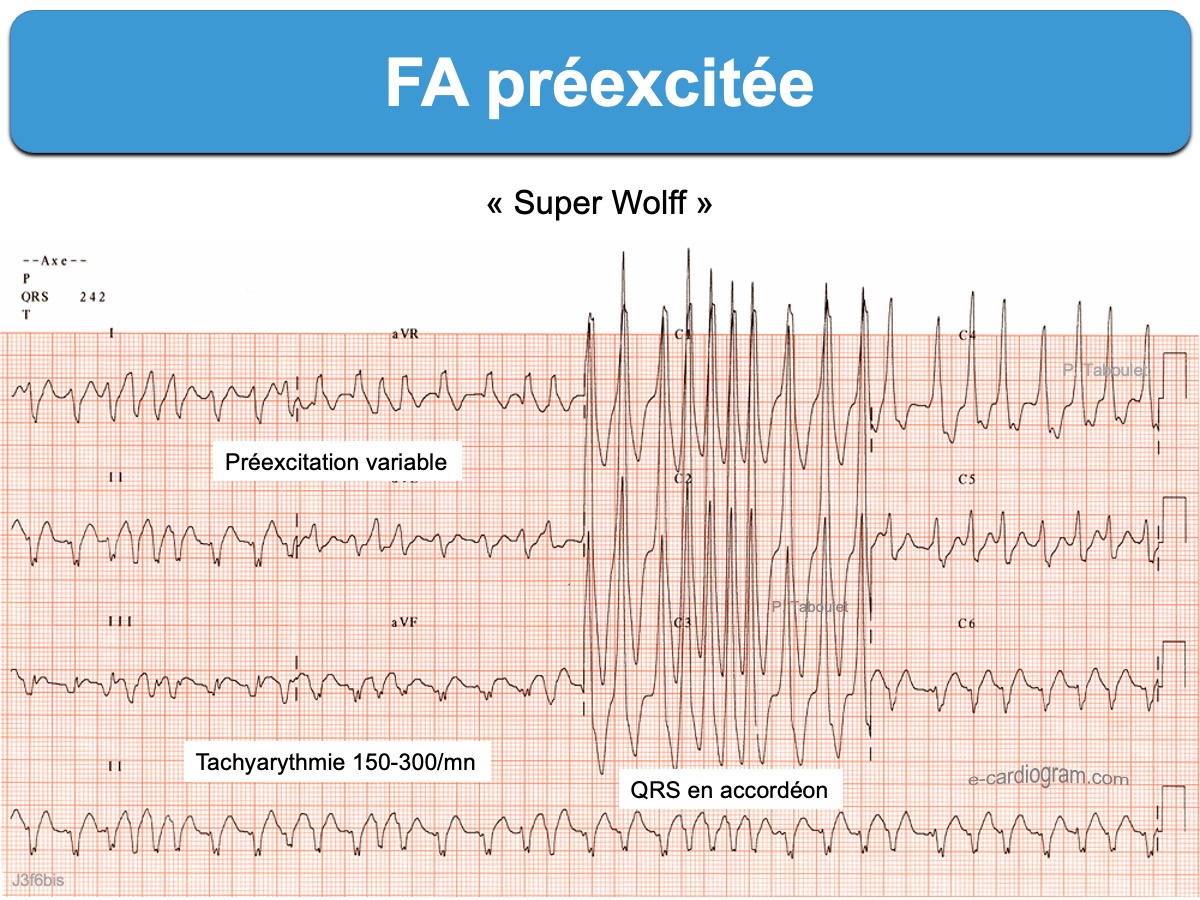
Fibrillation atriale conduite aux ventricules avec préexcitation ventriculaire (pre-excited atrial fibrillation) via un faisceau accessoire [1][2]. Cette entité survient plutôt chez l’homme jeune, sur cœur sain, dans l’enfance ou avant 40 ans, mais elle peut s’observer à tout âge. Elle est souvent révélatrice du syndrome de Wolff-Parkinson-White ou précédées par des crises de tachycardies paroxystiques (cf. Tachycardie par réentrée atrioventriculaire), à distance ou lors de la cardioversion.
On estime que les patients qui ont une préexcitation patente sur l’ECG ont un risque de fibrillation atriale proche de 10-30% [6][7]. De façon exceptionnelle, une FA préexcitée peut survenir chez un patient dont la préexcitation est absente ou intermittente à l’état de base sur l’ECG (cf. Préexcitation mineure ou cachée) [10][11].
Physiopathologie
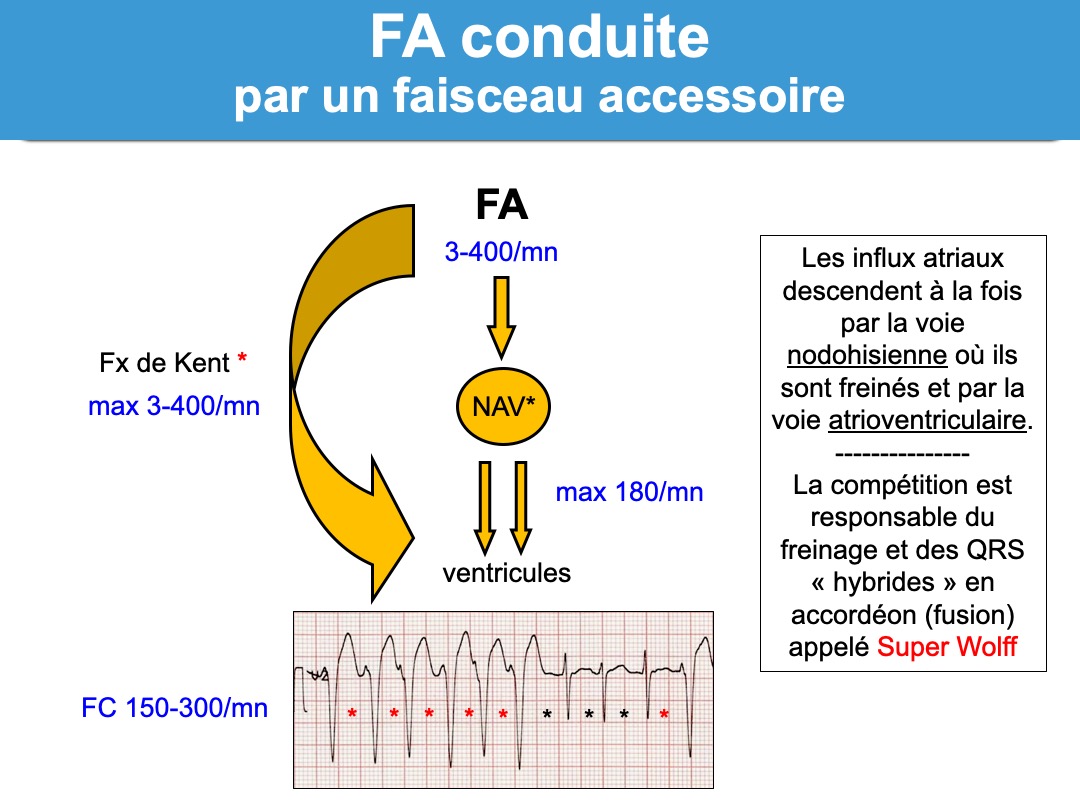
En cas de FA préexcitée, les influx atriaux chaotiques et rapides sont conduits aux ventricules, soit par la voie nodo-hissienne (QRS fins), soit par le faisceau accessoire (QRS larges), soit par les deux voies (préexcitation variable) [1].
La FA survient parfois après cardioversion par l’adénosine d’une tachycardie supraventriculaire au cours de la pause ventriculaire qui s’en suit. Le risque d’apparition d’une FA préexcitée augmente en cas de préexcitation connue, de tachycardie antidromique ou de syndrome de WPW, aussi son emploi doit particulièrement prudent ou éviter dans ce contexte [1].
FA préexcitée
Le diagnostic repose sur l’existence d’une tachyarythmie complète (absolute arrhythmia) conduite aux ventricules avec une préexcitation ventriculaire. Cette tachyarythmie, par méconnaissance, est souvent confondue avec une tachycardie ventriculaire [8].
- La fréquence de la FA dépasse souvent 200/min par instant ce qui est hautement inhabituel pour une FA conduite au travers du nœud AV et donc hautement en faveur du passage des influx par une voie accessoire privée de conduction décrémentielle (cf. Faisceau de Kent).
- Les complexes QRS sont totalement irréguliers, leurs largeurs varient selon la perméabilité de la voie accessoire (QRS en accordéon) et cette variation ne respecte ni les règles de l’aberration ventriculaire (cf. Complexes QRS aberrants) ni les règles de l’ectopie (cf. Complexes QRS ectopiques).
- Des QRS non préexcités (fins) sont souvent intercalés (absence de pause) entre des QRS préexcités (larges) sur des tracés longs.
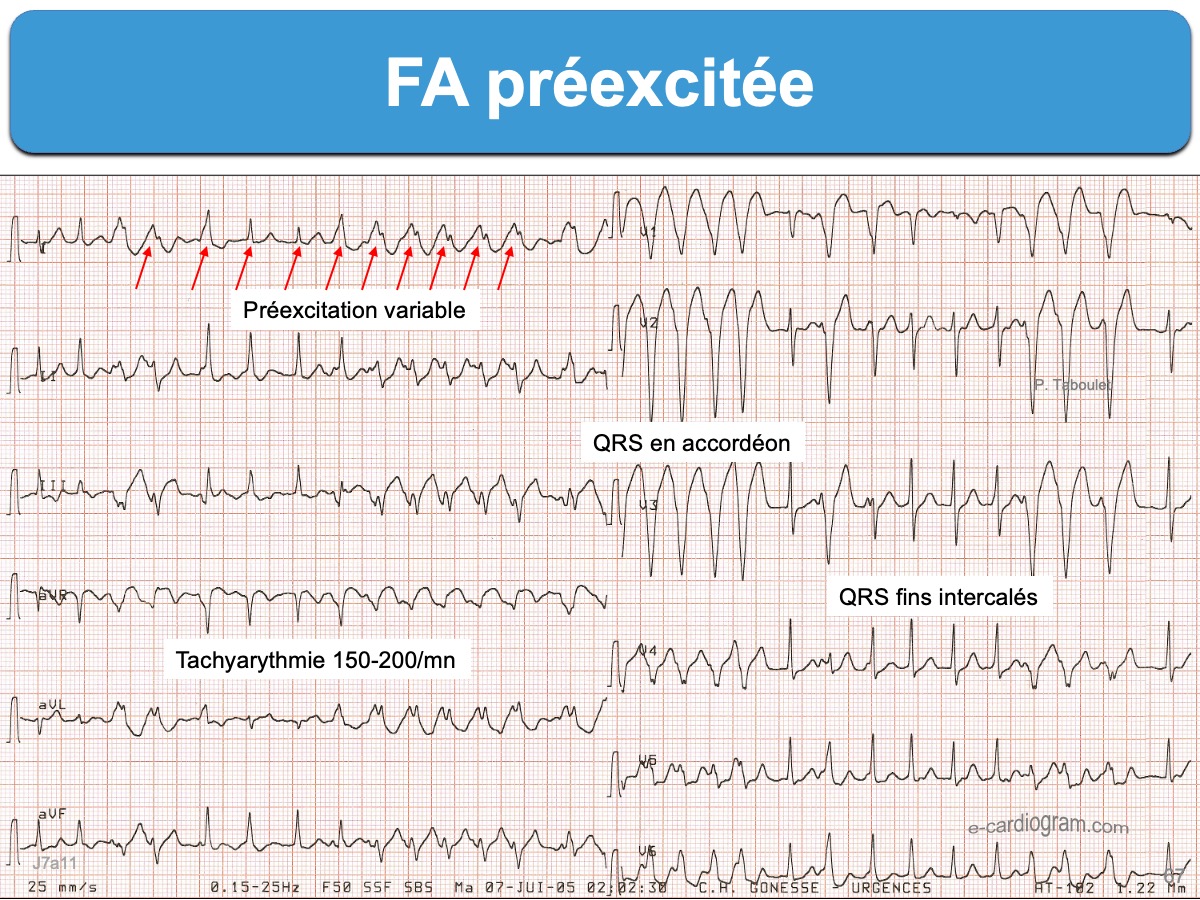
Diagnostics différentiels
1. Une TV ou TSV ou une conduite avec aberration ventriculaire, mais l’arythmie est complète et suggère une FA, les QRS varient de forme en accordéon et sont différents des complexes QRS aberrants, et il ne peut donc s’agir que d’une FA préexcitée
2. Une FA conduite avec aberration ventriculaire (cf. FA avec aberration), mais une préexcitation ralentit la déflexion initiale des QRS et une « super » onde delta appelée parfois « super-Wolff » est décelable dans certaines dérivations en cas de FA préexcitée.

3. Des salves de tachycardie ventriculaire en alternance avec des salves de FA conduites avec des QRS fins, mais contrairement aux salves de TV non soutenues, les salves de QRS préexcités se présentent souvent « en accordéon » avec des QRS larges de façon indue malgré un ralentissement de fréquence et ne sont pas suivies de pause avant leur affinement (cf. Complexes QRS ectopiques). Voir ci-dessous (FA préexcitée du Dr Aymeric Menet).

En cas de conduction atrioventriculaire accélérée (enhanced AV node conduction), les QRS peuvent rester fins et ce n’est que la fréquence inhabituelle très rapide pour une FA et le terrain qui doivent faire évoquer le diagnostic.
Pronostic vital
Il peut être engagé lorsque la période réfractaire de la voie accessoire est courte (intervalle R-R ≤ 250 ms) ou en cas de conduction supernormale car cela autorise une fréquence ventriculaire élevée (200 à 300/min) (voir cas clinique [7]). Une fibrillation ventriculaire peut survenir soit parce que l’influx qui descend tombe sur la période vulnérable (cf. Phénomène R/T), soit parce que le débit cardiaque chute et qu’une ischémie myocardique en résulte [3][4].
–> Extrait de : Préexcitation conduite à tenir
La fréquence des formes mortelles est extrêmement rare, mais difficilement chiffrable car les patients décédés sans que leur préexcitation soit connue ne peuvent pas être comptabilisés (« mort subite inexpliquée » avec autopsie blanche). Elle est estimée en général à partir d’une population de patients asymptomatiques non ablatés.
- Dans une méta-analyse publiée en 2012 incluant 1869 patients avec une préexcitation initialement asymptomatique, le risque de mort subite a été estimé à 1,25 cas par an pour 1000 patients (plus fréquent chez l’enfant que l’adulte) (Obeyesekere MN, méta-analyse 2012 [3]).
- Dans une série publiée en 2014 incluant 2169 jeunes patients (moyenne 19 ans, 60% hommes) suivis dans un registre prospectif (médiane de suivi 8 ans), les 1001 patients qui n’avaient pas eu d’ablation du/des faisceau(x) accessoire(s) ont fait un arrêt cardiaque/fibrillation ventriculaire avec une incidence de 2,4 cas par an pour 1000 patients, sans évolution fatale (âge médian 11 ans) (Pappone C [2]).
- Dans une large population pédiatrique publiée en 2018 (25 centres couvrant parfois des villes de millions d’habitants) suivie en moyenne pendant 16 ans, on a dénombré 96 évènements rythmoloqiques conduisant à 14 morts ou séquelles cérébrales [4][5]. Le nombre de morts subites en rapport avec une préexcitation serait ainsi proche de 3,6 cas par an pour dix millions d’habitants [5].
En France, on ne peut pas donner un chiffre officiel, mais les décès liés au WPW sont aujourd’hui exceptionnels grâce aux progrès du diagnostic et de l’ablation. On peut raisonnablement dire que le nombre de décès annuels en France est probablement inférieur à quelques dizaines, voire proche de zéro dans les cohortes suivies, mais il n’existe pas de chiffre officiel consolidé (IA Copilote nov 2025).
Néanmoins, en raison de la mauvaise tolérance des accès de FA préexcitée et du risque réel, mais exceptionnel, de mort subite en particulier chez l’enfant et l’adulte jeune [4][6][7][8][9][9][10][11], la Société européenne de cardiologie en 2019 recommande d’évaluer précisément les propriétés de conduction de la voie accessoire lors de la découverte fortuite d’une préexcitation ventriculaire et a fortiori si elle est symptomatique [2][5].
–> Voir lexique. Préexcitation conduite à tenir
–> Vidéo YT. Pierre Taboulet. Un détail ECG à ne pas rater chez le sportif.
Voir d’autres ECGs
- Super Wolff
- life in the fast lane
- Blog de S Smith (2024 nombreux exemples)
- ekgrhythm.com For a very fast irregular wide QRS rhythm : consider WPW
Traitement
Le traitement de référence (ESC 2019 [1], ESC 2024 [9]) est la cardioversion électrique (Cf. Cardioversion d’une FA avec préexcitation)
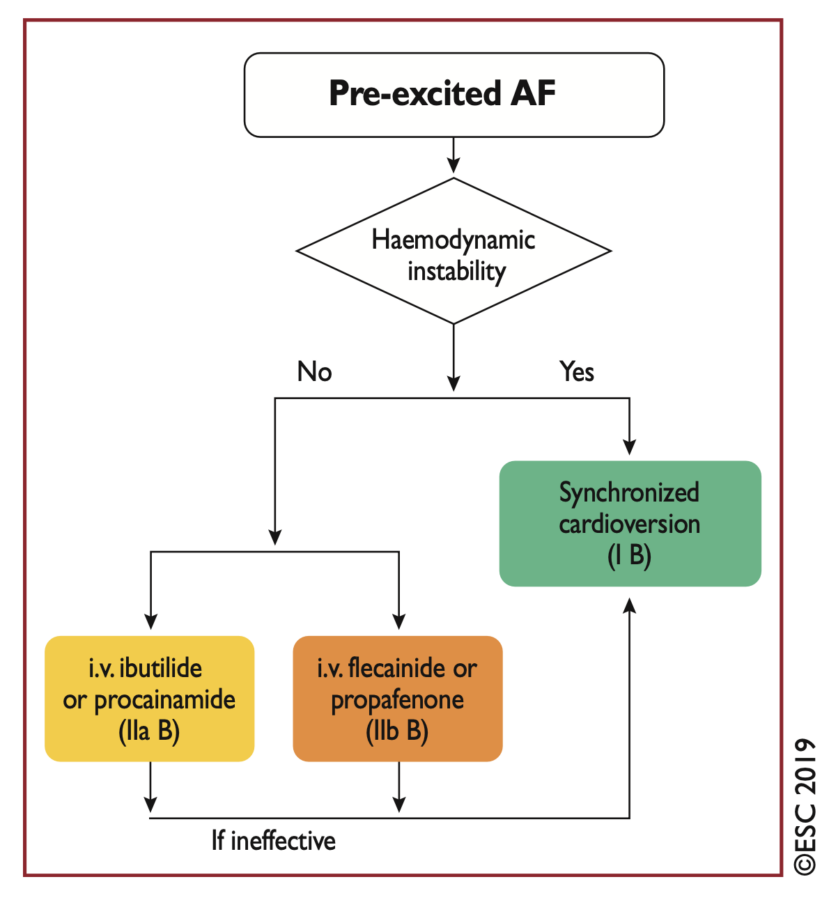
La cardioversion pharmacologique IV peut être envisager chez un patient stable à l’aide de :
- l’ibutilide ou la procaïnamide (non disponibles en France) sont recommandés si l’hémodynamique le permet (classe IIa).
- la flecaïnide ou la propafénone sont envisageables (classe IIb).
- l’amiodarone n’est plus recommandée (In pre-excited AF, i.v. amiodarone may not be as safe as previously thought, because enhanced pathway conduction and ventricular fibrillation have been reported, and should not be considered (ESC 2019 [1], ESC 2024 [9]).
- Les bétabloquants, l’adénosine, les inhibiteurs calciques non DHP et la digoxine sont à éviter (classe III).
NB. Les risques liés à l’usage de l’amiodarone dans les pays qui n’ont pas d’autres alternatives. apparait faible et ces pays l’utilisent en raison de son bon ratio risque/bénéfice (Ali ZS 2026 [19]).
Vidéo YouTube (35 min). La fibrillation atriale aux urgences. 5 cas cliniques (selon ESC 2024)
Si vous souhaitez améliorer ce contenu, merci de me contacter
Livre ECG de A à Z et autres (P. Taboulet, 2e ed. 2025)
Faîtes des quiz (site web)
YouTube : ma playlist https://www.youtube.com/c/PierreTaboulet-ECG)
YouTube : ECG Minute (hebdomadaire 10 min)
Inscrivez-vous à ma newsletter hebdomadaire (https://www.e-cardiogram.com/newsletter)
Autres ECG et références commentées réservés aux abonnés
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire