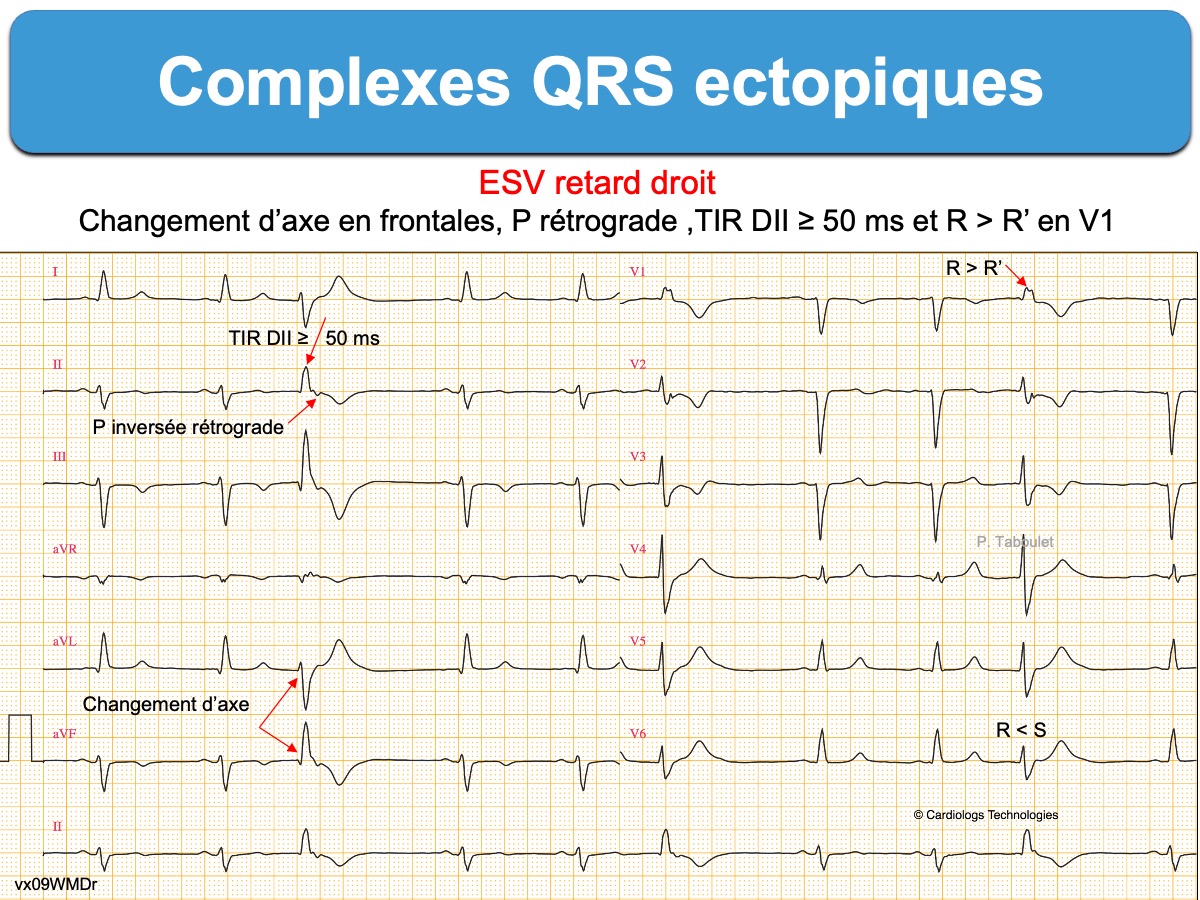
Complexe QRS secondaire à un influx d’origine ventriculaire (arythmie ventriculaire).
- Extrasystoles ventriculaires
- Rythme d’échappement ventriculaire
- RIVA
- Tachycardie ventriculaire ou torsade de pointes
Critères morphologiques en faveur d’une ectopie
Les complexes QRS ectopiques n’ont en général pas les caractéristiques morphologiques d’un bloc de branche ou d’un bloc bifasciculaire (cf. Complexes QRS aberrants) car une ESV est initiée dans le myocarde ventriculaire, plus ou moins loin des voies rapides de conduction intraventriculaire. Plus elle en est éloignée, plus sa morphologie est distincte d’un complexe QRS aberrant et en particulier leur déflexion initiale, souvent élargie, déformée ou inversée par rapport aux QRS fins du patient.
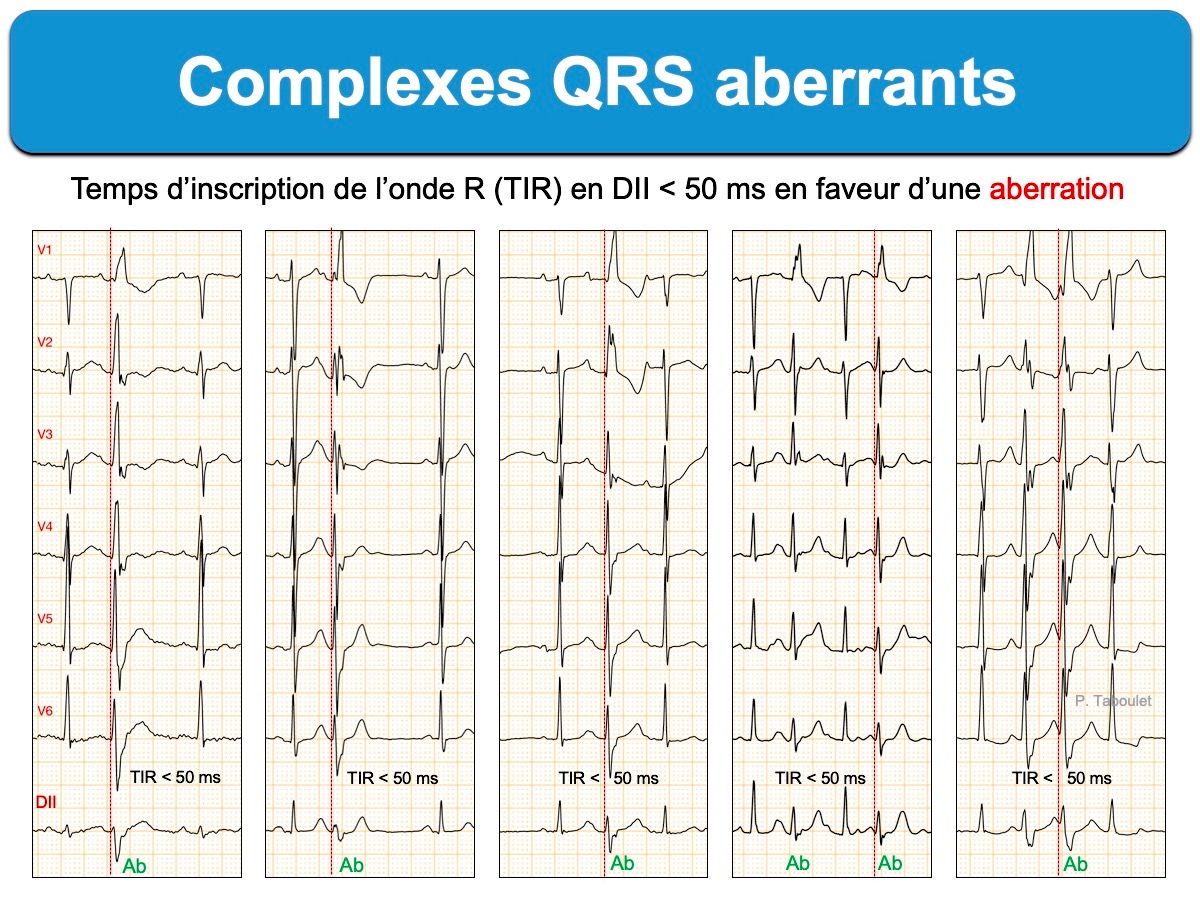
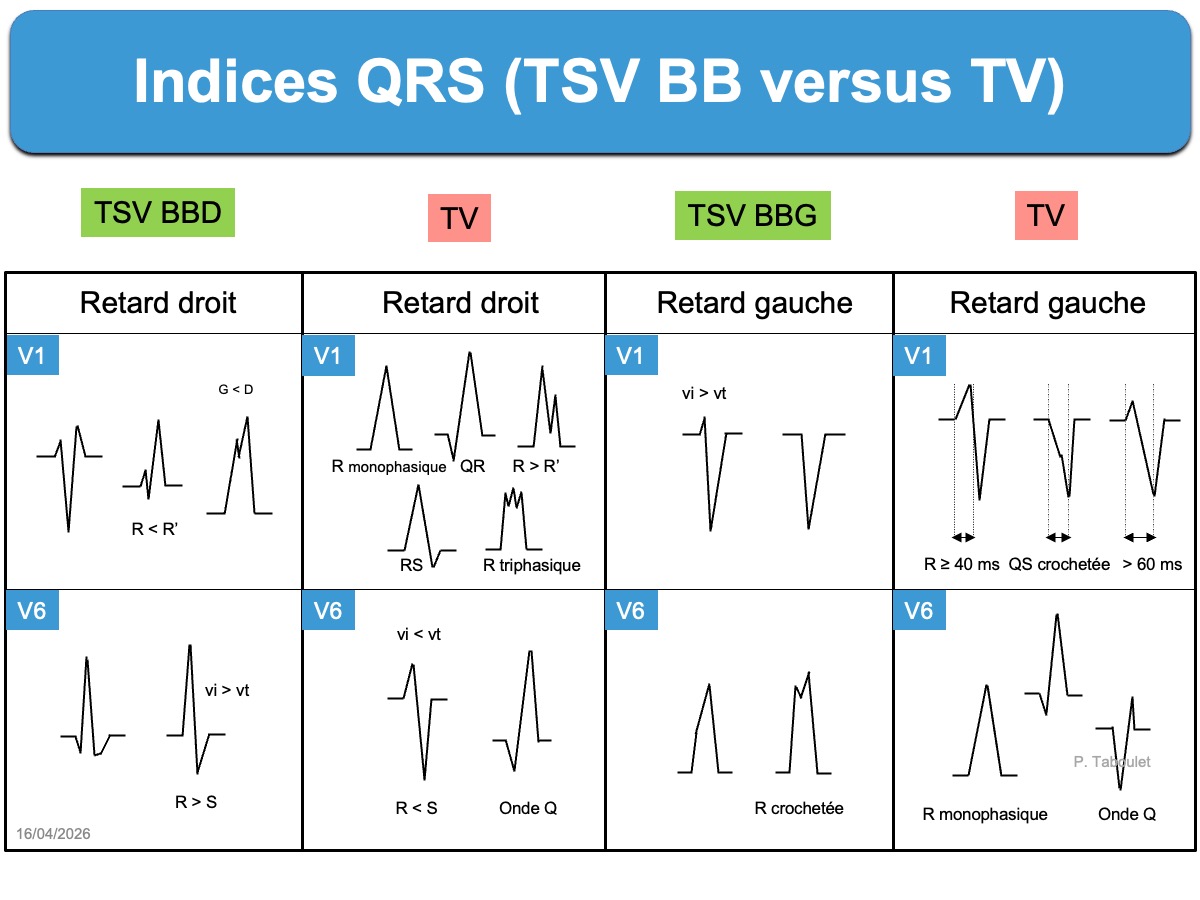
La reconnaissance d’un complexe aberrant ou complexe ectopique débute par l’analyse des QRS en V1 et V6 (voir tableau ci-dessous).
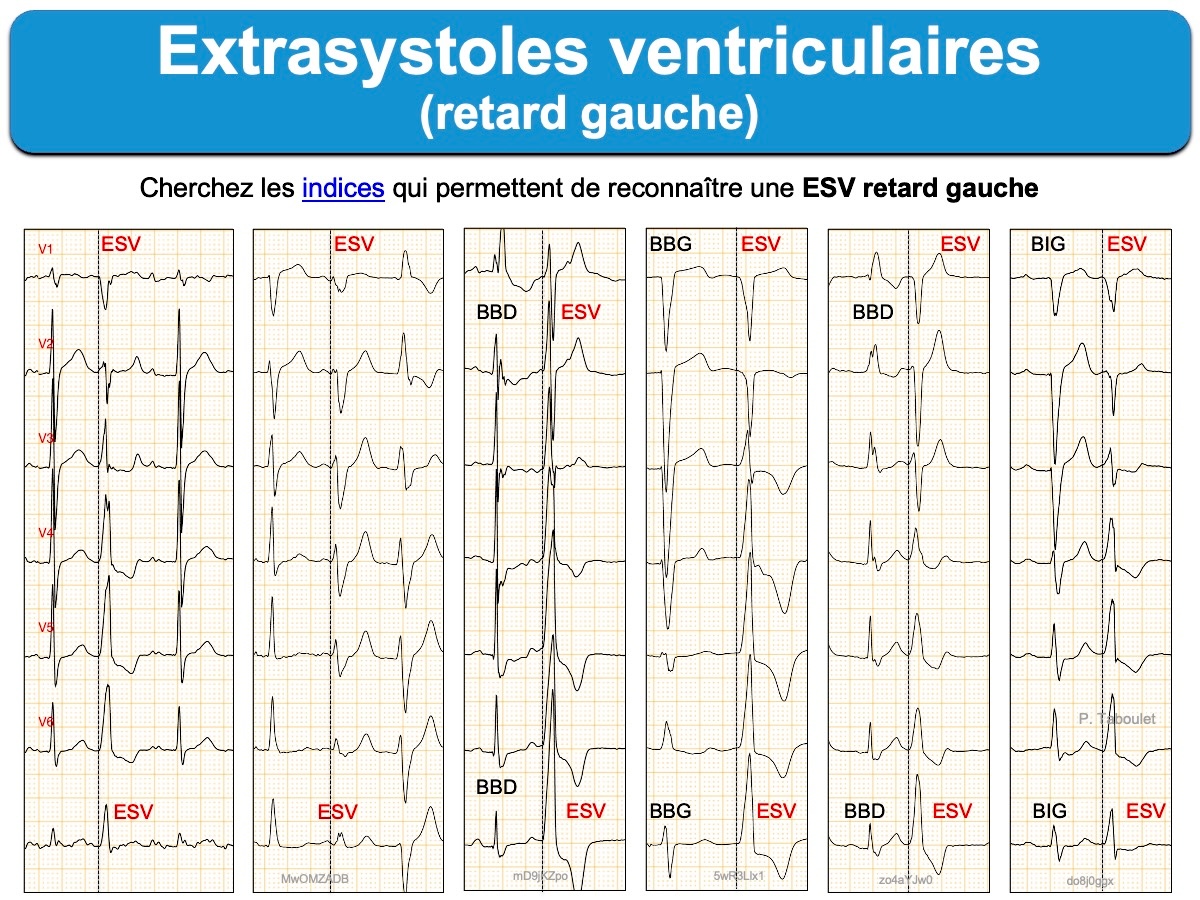
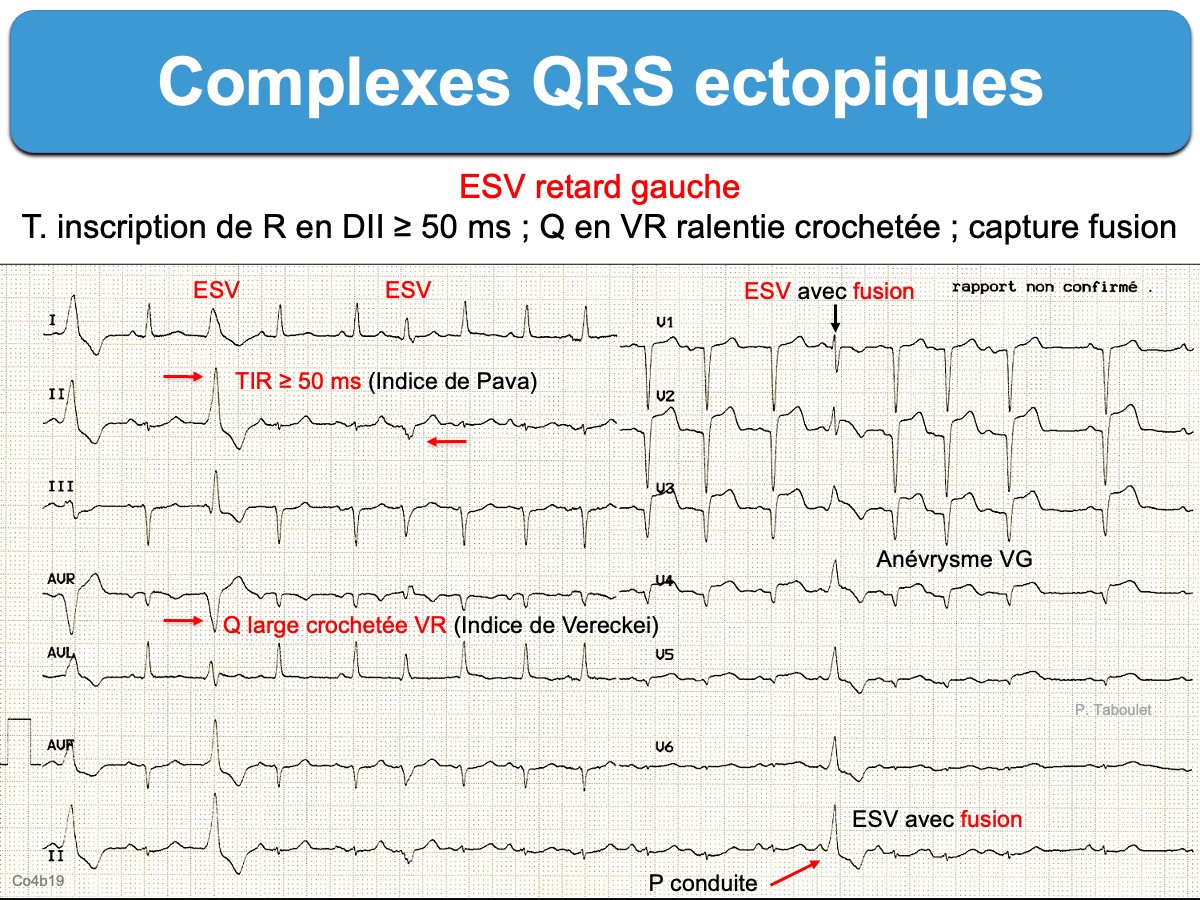
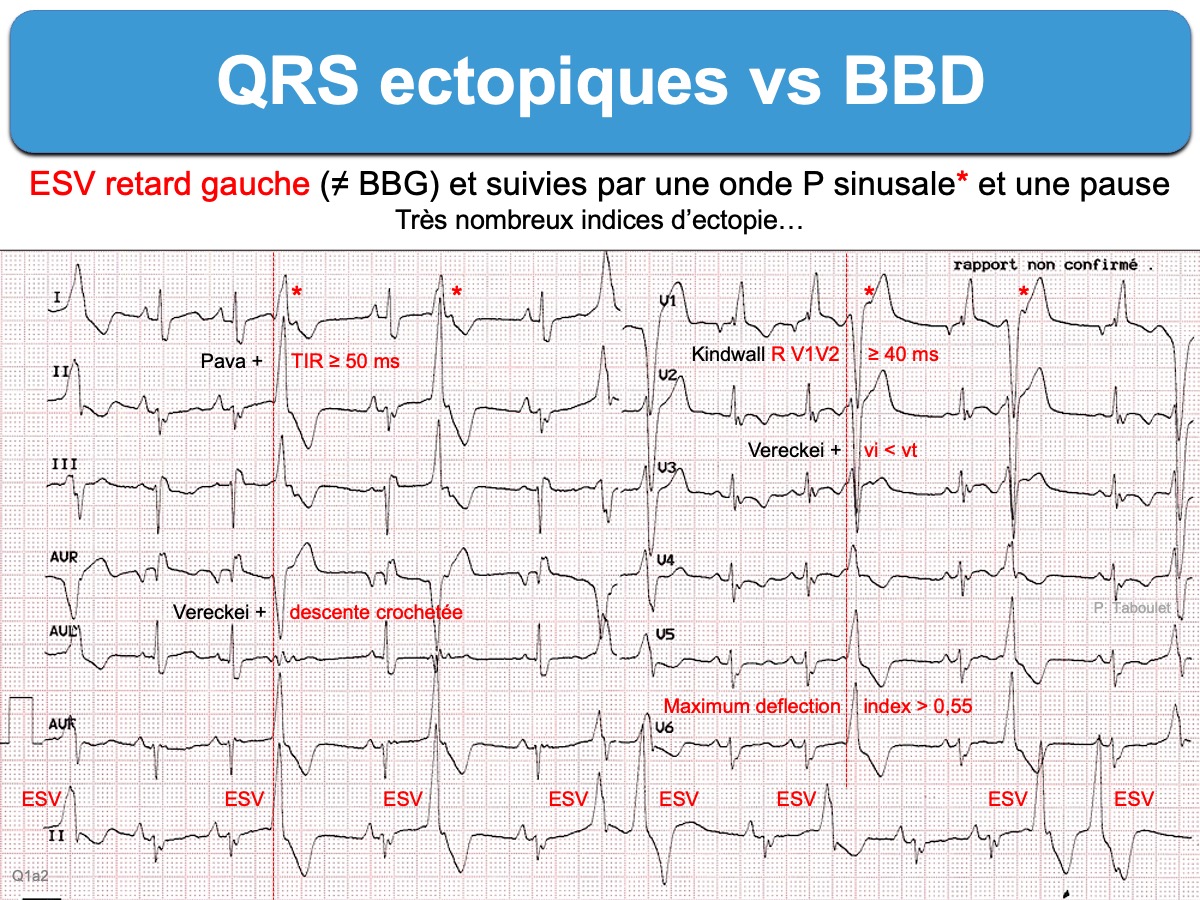
Ci dessous. ESV retard gauche. Le complexe QRS prématuré est large (123 ms) avec une onde P rétrograde. On note un retard à l’inscription en D2 une onde R ≥ 50 ms (indice de Pava), en V1 une descente crochetée de S et en V2 une onde r > 40 ms (indices de Kindwall) qui témoignent d’une activation initiale lente du ventricule (donc d’un QRS ectopique ventriculaire).
D’autres critères/indices diagnostiques existent, intégrés dans les algorithmes utilisés pour le diagnostic des tachycardies à QRS larges (cf. Indices de TV, tachycardies régulières à QRS larges).
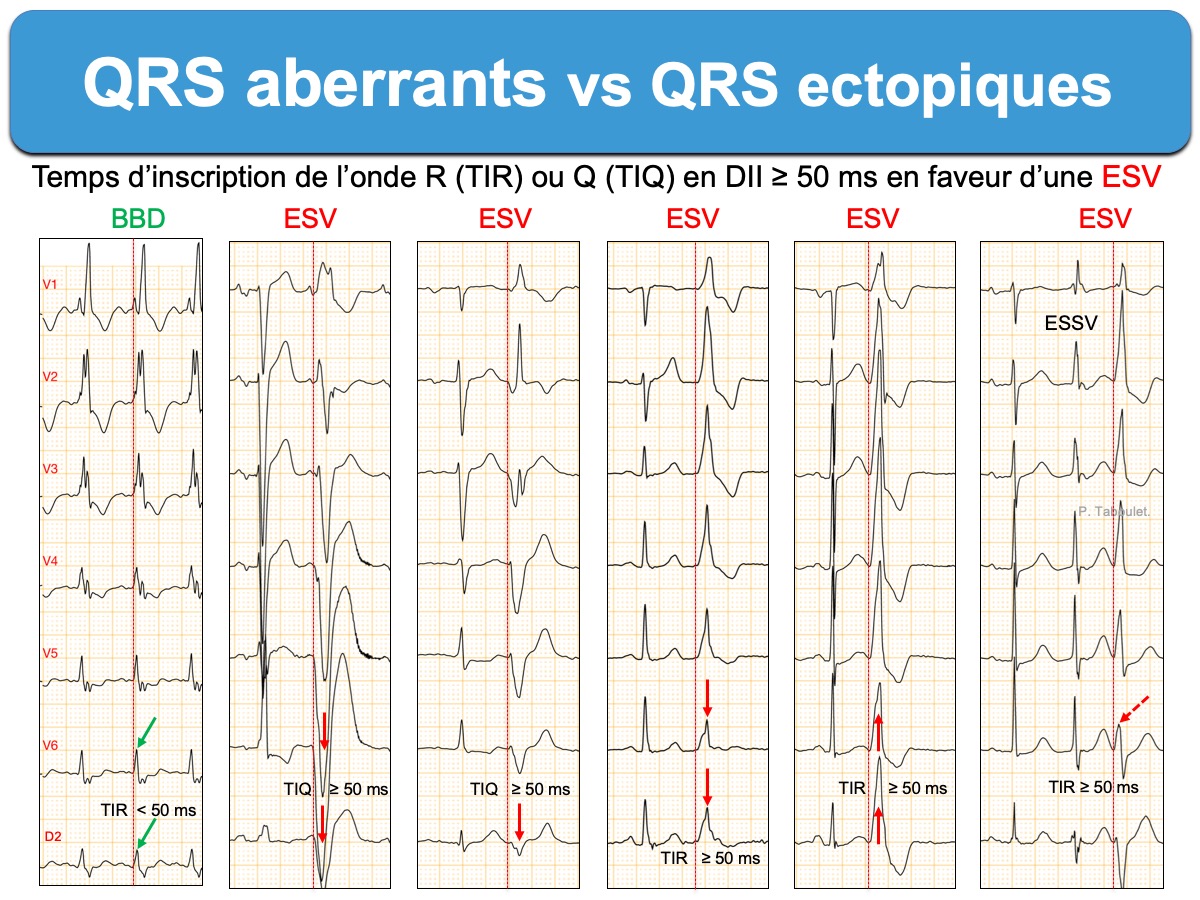
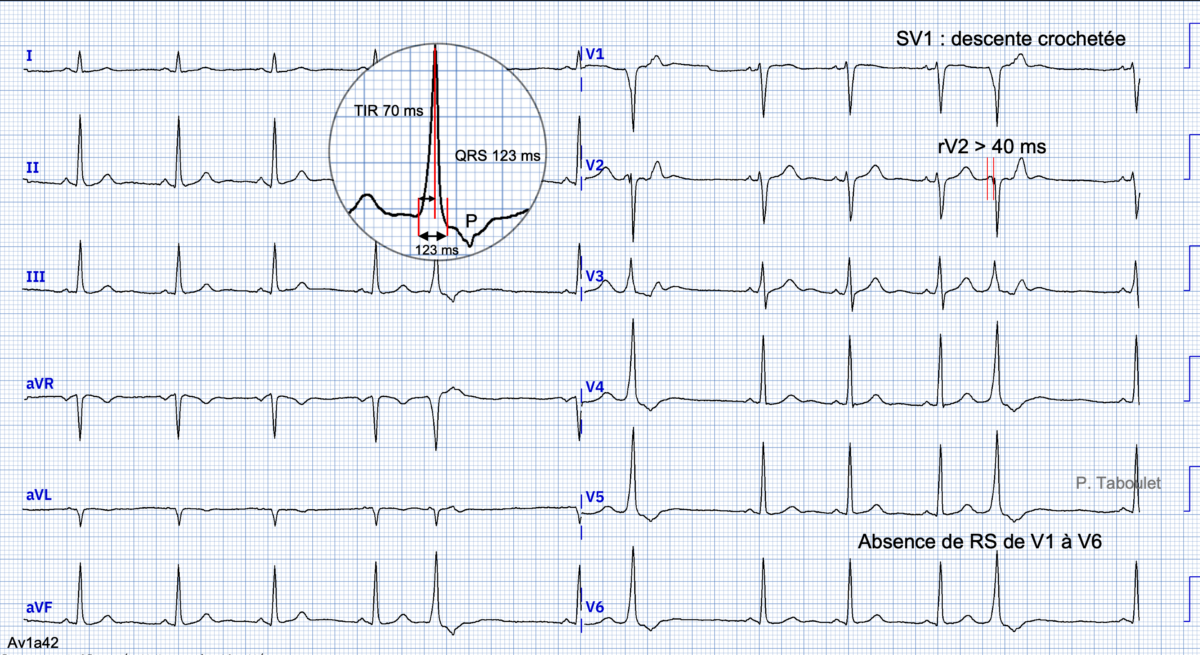
Ci-dessous : intérêt de l’indice de Pava en DII pour distinguer aberration d’une ectopie.
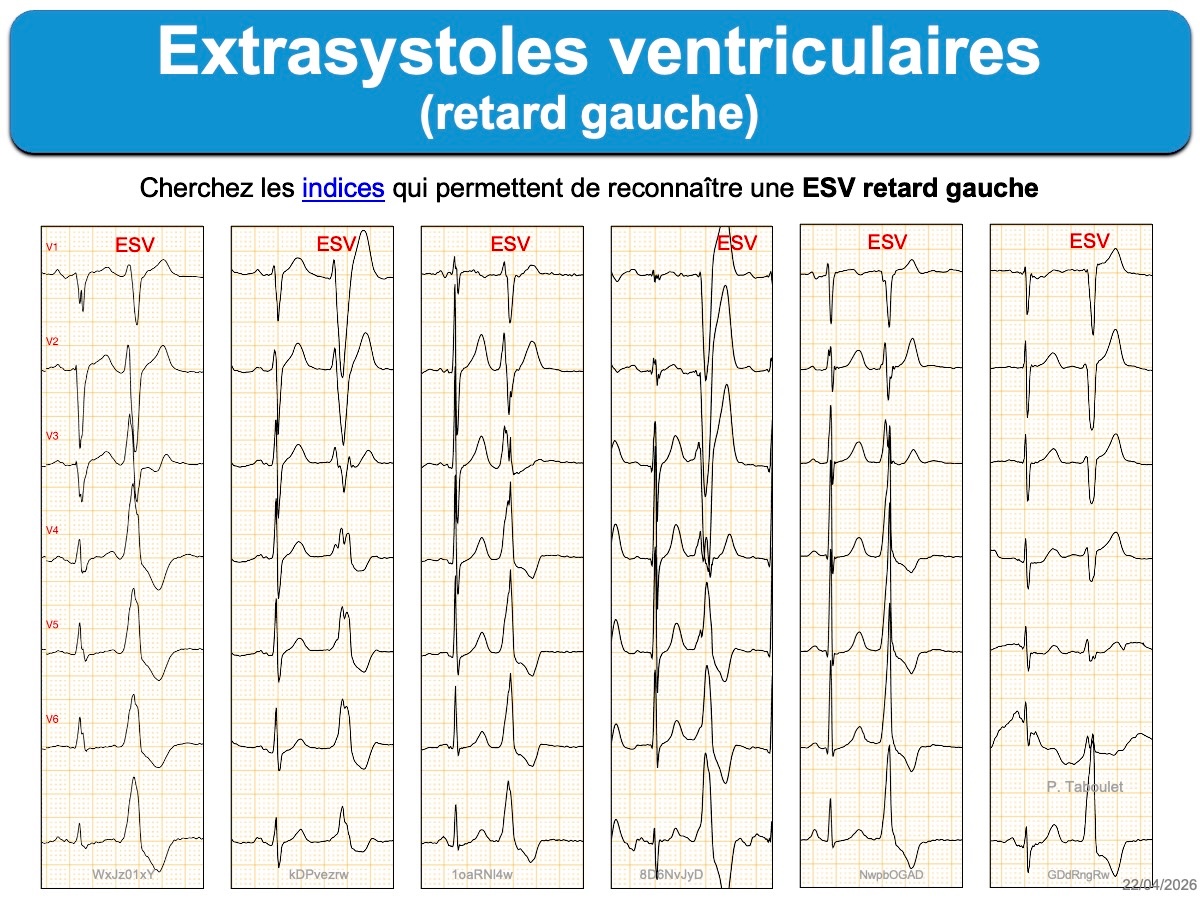
Exemples de QRS d’origine ectopique
Autres exemples
Ci-dessous. révision des indices ! profitez pour comparer avec le BBD (cf. Indices de TV)
Les critères morphologiques ne suffisent pas toujours en cas de tachycardie irrégulière avec des QRS larges pour distinguer un complexe QRS aberrant d’un complexe QRS ectopique, surtout en cas de tachycardie à QRS larges. Il faut alors s’aider des règles de l’aberration et de celles de l’ectopie.
Règles en faveur en faveur d’une ectopie ventriculaire [1][2][3]
- Une onde P avant le(s) QRS large(s) est absente ou trop précoce pour être conduite (mais un complexe de fusion est possible)
- Le couplage entre le QRS précédant et le(s) QRS large(s) est très court (prématurité indue)
- Une pause ventriculaire est visible après le(s) QRS large(s) (réinitialisation ou inhibition)*
- La morphologie de(s) QRS larges(s) est compatible avec une ectopie ventriculaire (voir ci-dessus)*.
- Le(s) QRS large(s) est/sont similaire(s) à une ectopie connue.
Ci-dessous, les ESV sont similaires aux QRS per tachycardie
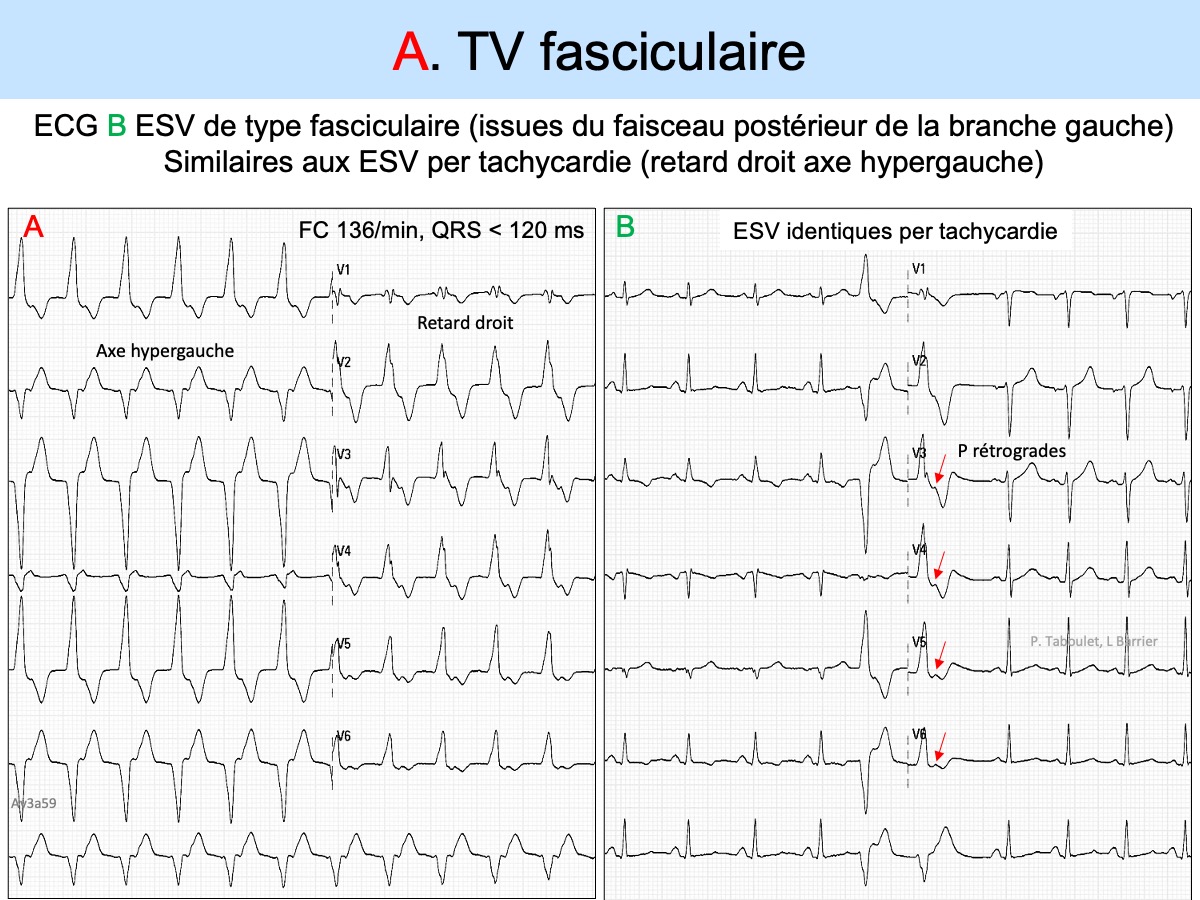
Certains critères peuvent manquer : certaines ESV interpolées ne décalent pas l’onde P sinusale ou le complexe P-QRS consécutif (cf. Conduction cachée) ; certaines ESV ont un couplage très court (cf. ESV maligne) ; certaines ESV ont un aspect de bloc de branche ou de bloc bifasciculaire, car l’influx ectopique est issu ou proche du faisceau de His (cf. TV de branche à branche, TV fasciculaire, TV septale).
Lire : Complexes QRS aberrants/ectopiques
Pour tester vos connaissances
Faites des quiz sur le site web (plusieurs niveaux de connaissance de 1 à 3)
- Aberration ou ectopie (ESV) 1
- Aberration ou ectopie (ESV) 2
- Extrasystoles 1
- Extrasystoles 2
- Tachycardie à QRS larges 1
- Tachycardie à QRS larges 2
- Tachycardie à QRS larges 3
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire