Signal électrique qui correspond à la phase de repolarisation des deux ventricules (cf. Repolarisation ventriculaire) [1][2].
Physiologie
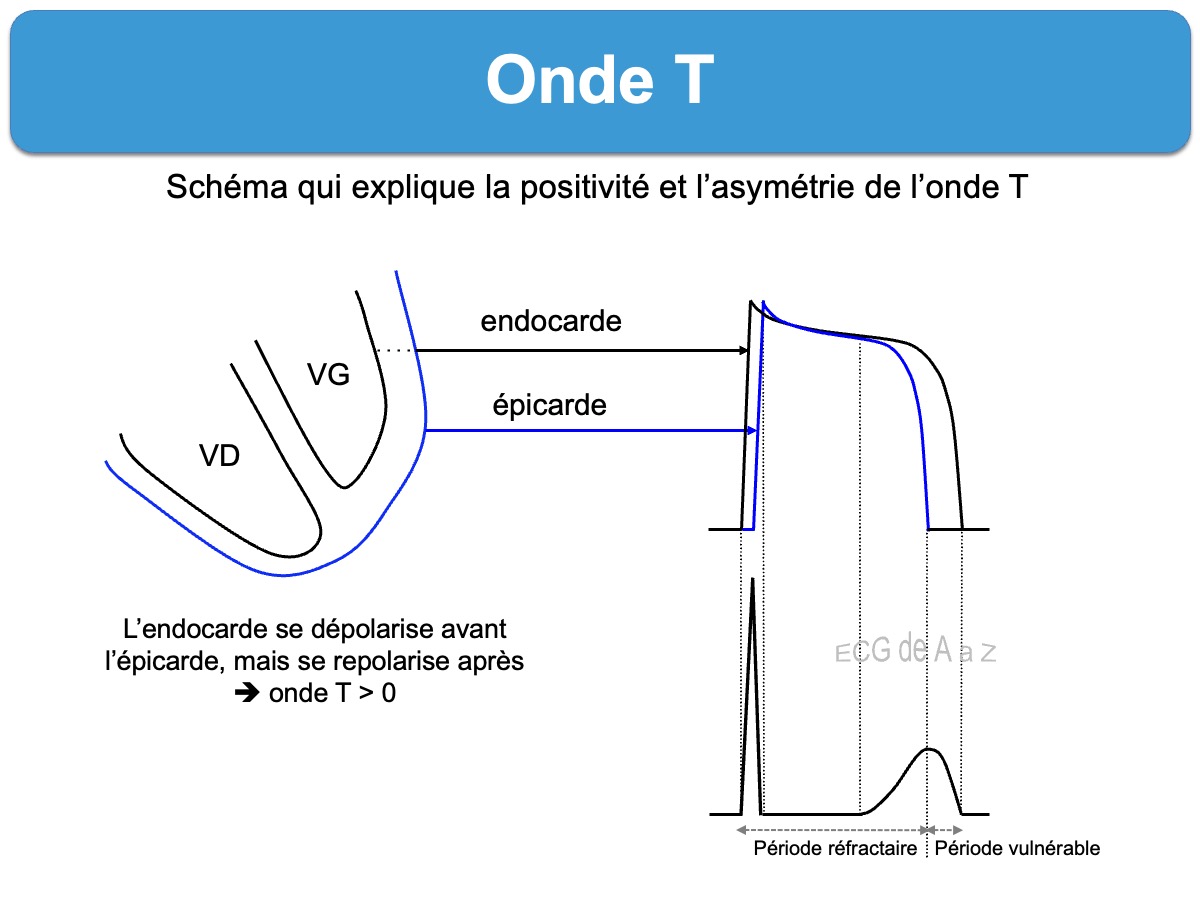
L’aspect de l’onde T reflète le décalage temporel de repolarisation du myocarde entre la couche sous-endocardique et l’épicarde. Comme la couche sous-endocardique se dépolarise avant l’épicarde et se repolarise après lui, l’onde T est physiologiquement positive et asymétrique dans les dérivations où l’onde R domine (cf. Repolarisation ventriculaire).
L’intervalle entre le début du complexe QRS et le sommet de l’onde T correspond à la période réfractaire absolue. La seconde moitié de l’onde T correspond à la période réfractaire relative (ou période vulnérable), durant laquelle une dépolarisation précoce peut engendrer une arythmie ventriculaire. La fin de l’onde T coïncide avec la relaxation ventriculaire (diastole électrique).
L’onde T, comme le segment ST, est sensible aux conditions métaboliques de travail du cœur (oxygène, ATP, potassium, calcium, température…) et à la présence de certains médicaments ou toxiques. De même, une anomalie génétique de l’électrogénèse influence la repolarisation et donc la forme de l’onde T (cf. Syndrome du QT long congénital).
ECG [1][2]
L’analyse de l’onde T comprend l’étude de son axe/polarité, amplitude, symétrie et contour et sa relation avec les complexes QRS, le segment ST et l’intervalle QT dans chacune des dérivations cardiaques (cf. Repolarisation ventriculaire).
L’interprétation doit tenir compte des variations physiologiques possibles dues à l’âge, au sexe et à la morphologie et des autres données circonstancielles. La fréquence cardiaque, la posture, la prise d’aliments, la respiration, l’émotion… peuvent faire varier légèrement la forme, la durée, l’amplitude et même la polarité des T chez un même individu [3][4].
L’axe/polarité de l’onde T (axe de la repolarisation ventriculaire) correspond à peu près à celui des complexes QRS (axe de la dépolarisation). Son calcul fait appel à la méthode utilisée pour le calcul de l’axe des QRS.
L’axe de T en dérivations frontales est en fait légèrement plus à gauche que celui des QRS, et cette différence d’axe (QRS-T environ 20° jusqu’à 45°) explique que la polarité de certaines ondes T normales soit inversée par rapport à la polarité du QRS (notamment en DIII ou VL).
L’axe de T en dérivations précordiales V1-V3 est très antérieur chez l’adulte, ce qui explique que les ondes T normales soient positives dans ces dérivations alors que les QRS sont de polarité négative. En revanche chez l’enfant et l’adulte jeune, l’axe de T dans ces dérivations est très postérieur aussi, l’onde T est négative physiologiquement (1 à 5 mm) de V1 jusque V3(V4) (cf. Repolarisation atypique du sujet jeune). Un sus-décalage de ST associé à une onde T inversée en précordiales est une variante normale de repolarisation chez certains adultes (cf. Inversion bénigne de l’onde T) [1].
Un axe QRS-T > 45 ° est en faveur d’anomalies primitives de la repolarisation comme une ischémie myocardique.
Les ondes T inversées entre 1 et 5 mm sont dites négatives ; au-delà de 5 mm elles sont appelées « ondes T négatives profondes » (« deep negative« ) et au-delà de 10 mm « ondes T inversées géantes » (« giant negative ») dont les étiologies possibles sont nombreuses (cf. Ondes T inversées) (AHA 2009 [2]).
L’amplitude de l’onde T varie chez les individus en fonction de leur âge, leur sexe et leur morphologie.
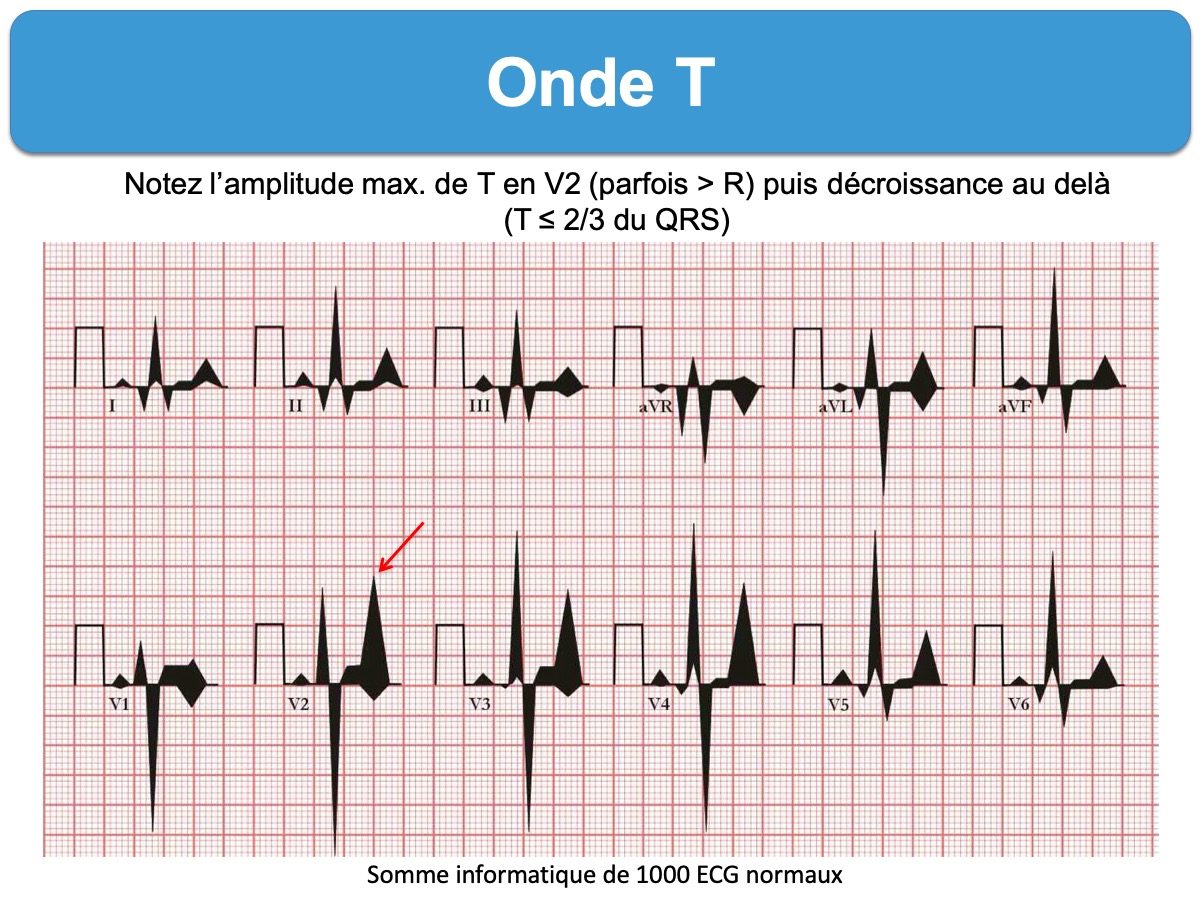
Elle est généralement proportionnelle à l’amplitude du QRS (entre 10 et 66% de l’onde R ou inférieure à 75% de l’amplitude du QRS*), ce qui se traduit dans le plan frontal par une croissance-décroissance de VL à DIII (max en DII 0,60 mV soit 6 mm) et dans le plan sagittal de V1 à V6 (max en V2 où elle peut dépasser l’onde R, mais reste en général < 1,4 mV soit 14 mm) et < 1 mV chez la femme) [2]. Une onde T normale peut égaliser voire dépasser 16 mm en V2 chez l’homme jeune (cf. Repolarisation masculine).
- Lorsqu’elle dépasse ces repères* (classiques, mais non académiques), on parle d’onde T ample dont les causes sont nombreuses (cf. Onde T amples) [2].
- Les ondes T plates ou légèrement inversées (< 0,05 mV en DI-DII ou ≤ 10% de l’amplitude de R en précordiales) peuvent être des indicateurs de remodelage électrique des ventricules (cf. Surcharge ventriculaire gauche) ou de fibrose myocardique [5] ou partager les étiologies communes aux ondes T inversées [1].
Le contour de l’onde T doit être arrondi et asymétrique avec une pente initiale moins rapide que la pente finale. Le caractère asymétrique d’une onde T est essentiel : on ne voit pas exactement où elle débute. Néanmoins, une forme légèrement pointue peut être une variante de la normale en cas d’anxiété et un certain crochetage est possible chez l’enfant et le sujet jeune. Un contour biphasique est généralement pathologique (ischémie coronaire, hypertrophie ventriculaire, syndrome du QT long…).
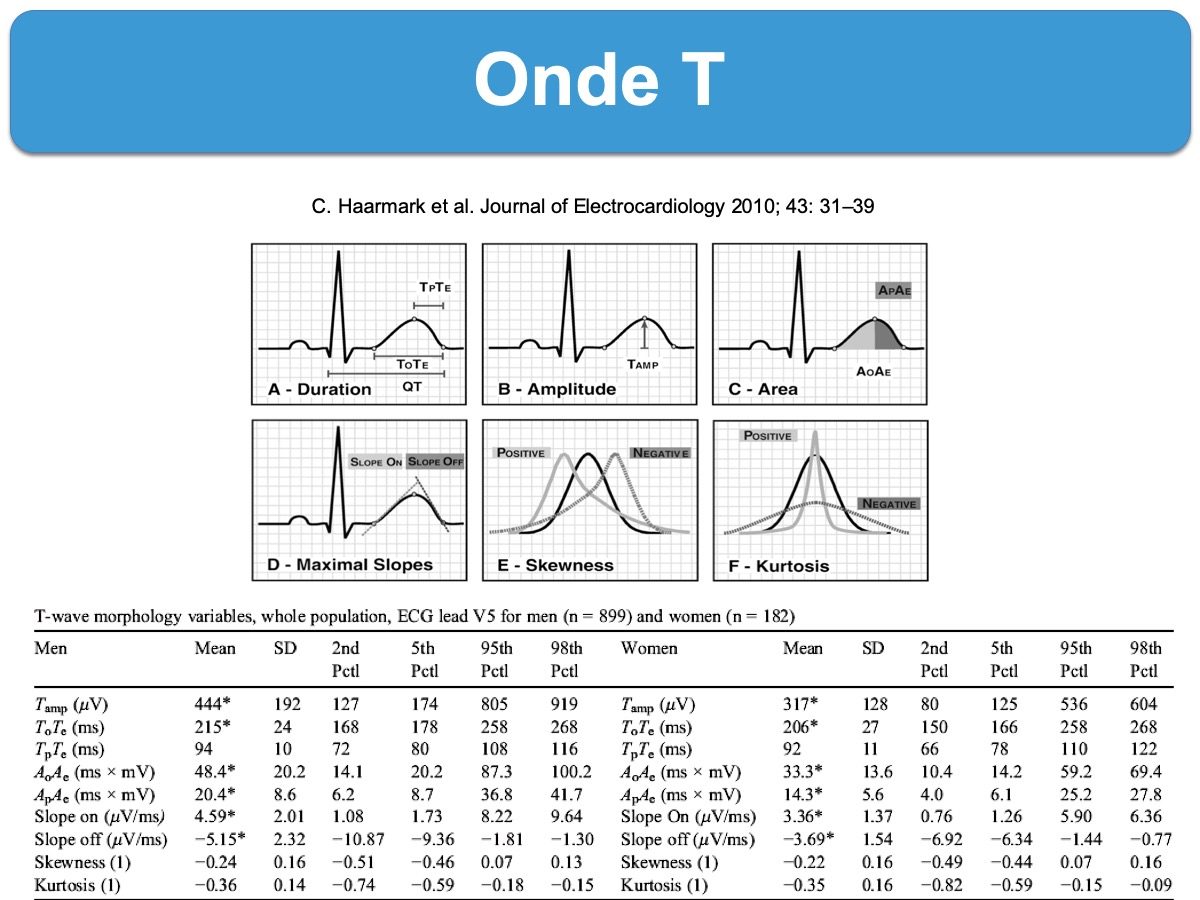
La durée moyenne de l’onde T est voisine de 200 ms (largeur de sa base); elle n’est pas mesurée en pratique, car le début de l’onde T est rarement identifiable et sa durée varie parfois considérablement selon les dérivations et la fréquence cardiaque. Cette durée est incluse dans l’intervalle Q-T qui explore l’ensemble dépolarisation-repolarisation. Plusieurs études suggèrent que l’intervalle entre le pic à la fin de l’onde T (Tp-e) peut correspondre à la dispersion transmurale de la repolarisation et qu’un intervalle Tp-e et un ratio Tp-e /QT sont associés à arythmie ventriculaire maligne.
L’onde T est parfois suivie par une petite onde U (mieux visible en V3-V4) (cf. Onde U).
Complexe QRS larges
Un complexe QRS large décale la repolarisation d’un ventricule ou d’une paroi ventriculaire par rapport à l’autre à l’origine d’une inversion physiologique de l’onde T (cf. Anomalie secondaire de la repolarisation). Ainsi, en cas de bloc de branche ou bloc intraventriculaire, hypertrophie ventriculaire, préexcitation ventriculaire, rythme ventriculaire ou rythme électro-entrainé, la polarité de l’onde T doit être opposée à la déflexion terminale du complexe QRS large sinon l’onde T est inversée (cf. Discordance appropriée).
Ondes T pathologiques. La polarité de l’onde T, son amplitude, sa largeur à la base, sa surface, etc., sont utilisées comme indice pour reconnaitre de nombreuses maladies aiguës (ex. ischémie myocardique, takotsubo, embolie pulmonaire, etc.) ou chroniques (ex. cardiomyopathie, CIA, HTAP, etc.), des anomalies métaboliques (ex. hyperkaliémie, hypercalcémie) ou classer un syndrome du QT long congénital.
Au terme de l’analyse ECG couplée à la clinique, on doit pouvoir dire si les ondes T sont normales ou en rapport avec une variante de la normale, si les anomalies observées sont mineures et non significatives, et lorsqu’elles sont significatives s’il s’agit d’anomalies primaires évocatrices d’une pathologie cardiaque ou extracardiaque aiguë ou chronique ou s’il s’agit d’anomalies secondaires de la repolarisation ou d’un syndrome du QT long.
Si vous souhaitez améliorer ce contenu, merci de me contacter
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire
