Le terme ischémie myocardique est large et s’emploie quand la perfusion coronaire est insuffisante pour les besoins du cœur.
L’ischémie peut être asymptomatique et chronique (silencieuse) ou s’accompagner de signes cliniques ± bruyants d’ischémie myocardique (ex. angor, syndrome de Wellens, syndrome coronaire aigu, infarctus, arythmie ventriculaire, insuffisance cardiaque). Elle peut être en relation avec une maladie des coronaires ou un déséquilibre fonctionnel entre les besoins et les apports en oxygène au myocarde (cf. SCA définitions). Les étiologies non coronaires de l’ischémie sont traitées dans leurs chapitres respectifs (ex. Anomalies secondaires de la reperfusion, takotsubo)
ECG
L’ECG 12 dérivations au repos est un outil incontournable pour la détection des signes d’ischémie coronaire, quel qu’en soit le stade. Un ECG d’effort peut être utile en l’absence de signes évidents d’ischémie clinique ou électrique.
Les signes ECG dépendent de la sévérité de l’ischémie (occlusion complète ou incomplète, qualité du lit d’aval, préconditionement…), la durée et la couche de cellules myocardiques ischémiées. Ils s’observent dans un territoire coronaire en cas d’ischémie coronaire, mais ils peuvent être diffus ou mal systématisé en cas d’ischémie diffuse, voire absents en cas d’ischémie mal explorée par les 12 dérivations (ou pseudo-normalisation [7]). La couche sous-épicardique est plus résistante à l’ischémie que la couche sous-endocardique, en raison d’une meilleure perfusion naturelle et d’un moindre travail musculaire. Une atteinte de cette couche correspond donc à une ischémie transmurale.
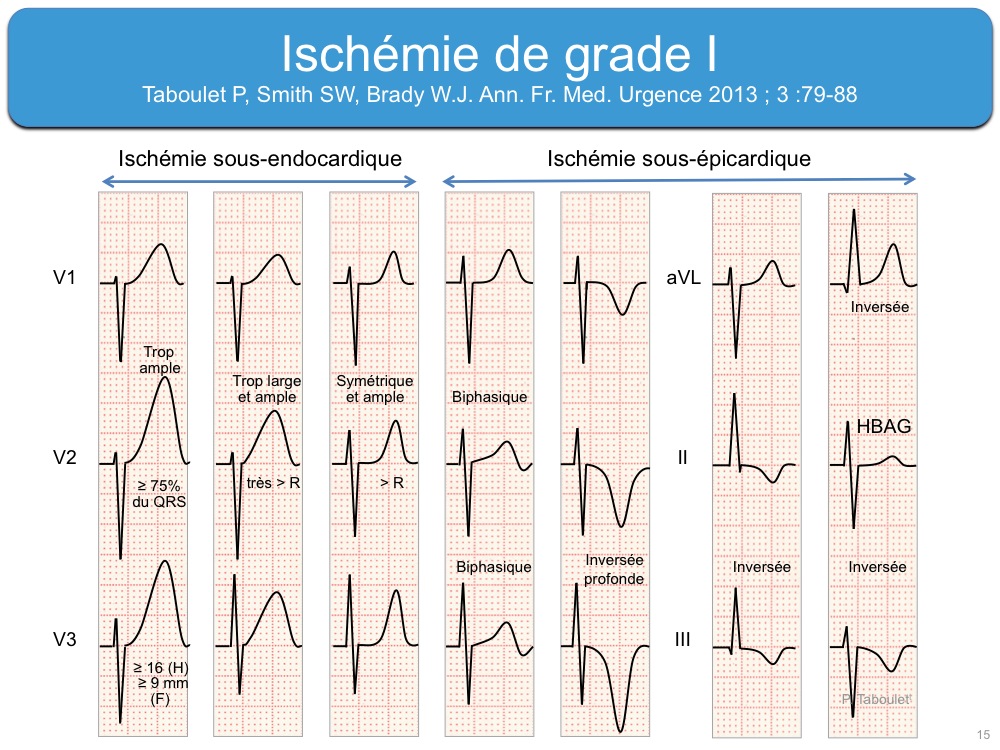
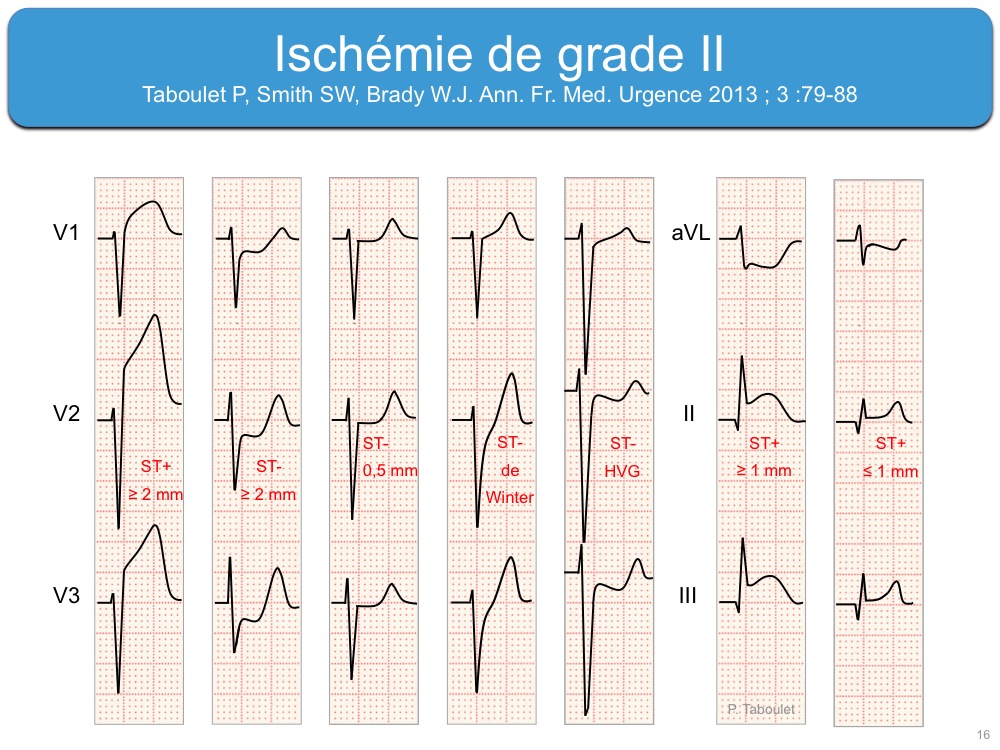
En cas d’ischémie incomplète ou brève, seule la repolarisation est altérée et on observe des signes réversibles d’« ischémie » ou de « lésion » dans des dérivations concordantes avec un territoire électrique coronaire. Ces signes correspondent aux deux premiers grades d’une ischémie coronaire décrits dans la classification de Sclarovsky-Birnbaum [1].
- une « ischémie » aiguë (grade 1) correspond classiquement à une onde T trop ample, symétrique et large (cf. Ischémie sous-endocardique, alternance électrique de l’onde T). Si l’ischémie persiste, une onde T ample peut se transforme un infarctus ST+. Pour cette raison, ce signe est considéré, en situation clinique compatible, comme un équivalent ST+ (et traduire une occlusion coronaire aiguë).
- une « lésion » (grade 2) est une anomalie du segment ST (cf. Lésion sous-endocardique ou Lésion sous-épicardique).
- une prolongation de l’intervalle QT ou une anomalie des ondes U, trop amples ou inversées sont parfois visibles dans les cas sévères.
L’ECG peut être normal ou fluctuant [6].
 Évolution
Évolution
- si l’ischémie régresse, les anomalies de l’onde T et du segment ST régressent, tandis que l’onde T s’inverse puis se normalise (cf. Ischémie sous-épicardique, onde T inversée, reperfusion coronaire, Syndrome de Wellens). Une onde T inversée dans les dérivations où le segment ST est isoélectrique traduit une phase subaiguë ou une reperfusion (« postischemic changes »), mais n’est pas un signe d’ischémie active [5].
- si l’ischémie est incomplète, mais prolongée, une anomalie définitive de l’onde T ou du segment ST est possible (« infarctus non transmural »).
Voir cette petite animation qui illustre l’évolution des signes d’ischémie en cas d’occlusion coronaire aiguë https://wave-morph-showcase.lovable.app/
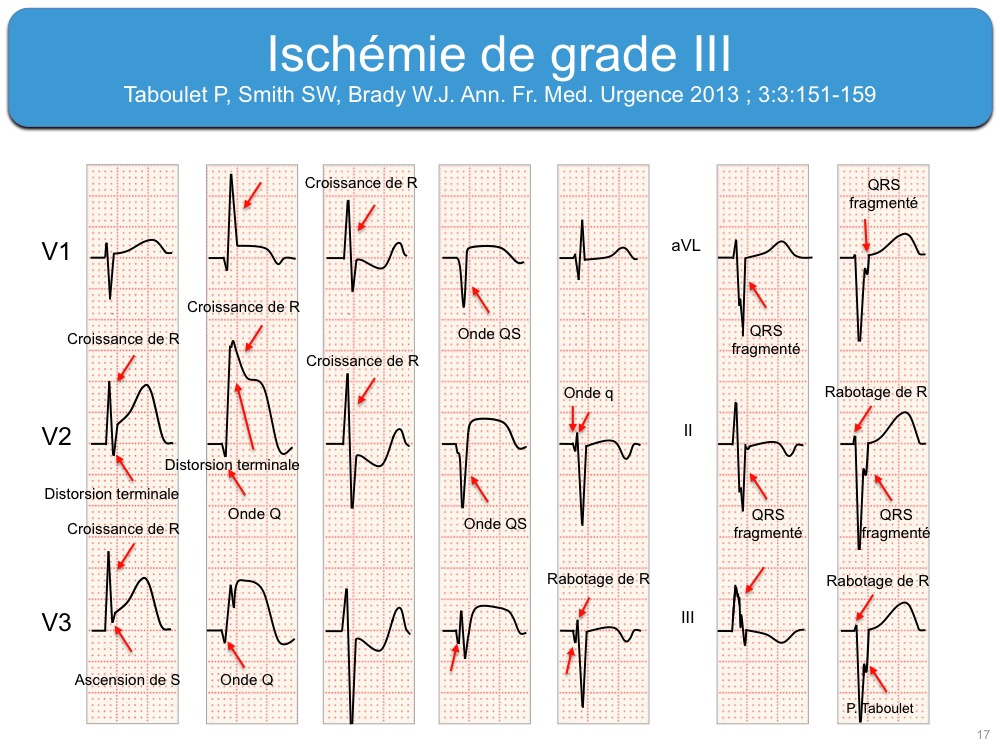
En cas d’ischémie sévère et prolongée, la dépolarisation et la repolarisation sont altérées. On observe des signes d’infarctus transmural.
- une lésion sous-épicardique est habituelle en regard du territoire ischémié en cas d’occlusion coronaire (cf. SCA avec sus-décalage du ST).
- une lésion sous-épicardique peu ample ou une lésion sous-endocardique peuvent aussi témoigner de lésions coronaires sévères cf. SCA sans sus-décalage du ST).
- des anomalies du QRS sont fréquentes (dès la 30e minute). Elles traduisent une ischémie de grade 3 (cf. Complexes QRS modifiés par l’ischémie).
Les signes ECG observés doivent être interprétés avec rigueur en combinaison avec la clinique et si besoin la biologie et l’imagerie (cf. ECG en situation ischémique) [4]. Ils peuvent régresser spontanément ou après traitement (cf. Reperfusion coronaire).
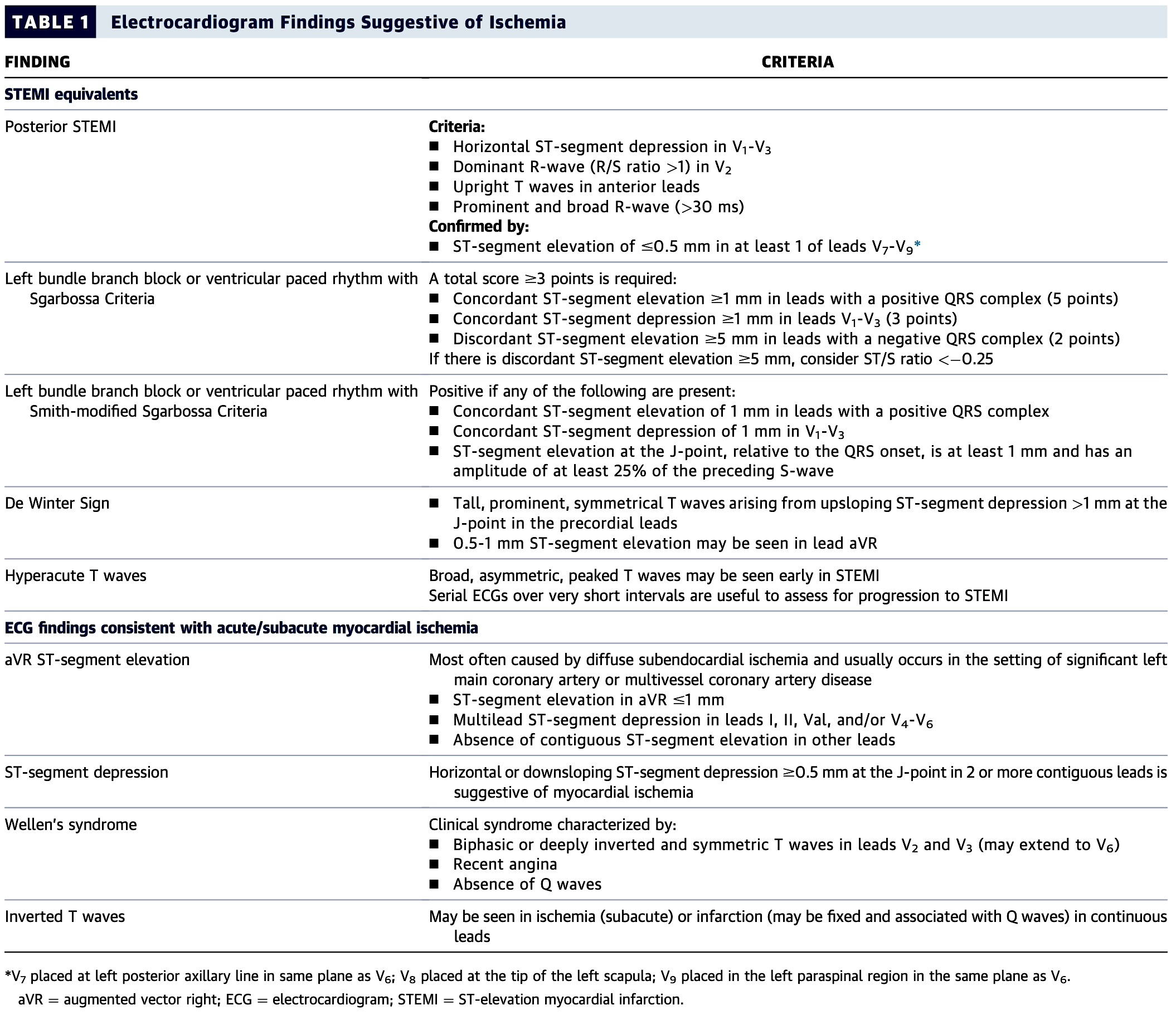
Kontos 2022. ACC Expert Consensus Decision Pathway Table 1 Electrocardiogram Findings Suggestive of Ischemia
Livre de Steve Smith (Ed 2002, complet en pdf! ): ECG in acute myocardial infarction
Si vous souhaitez améliorer ce contenu, merci de me contacter
[1] Birnbaum Y, Sclarovsky S. The grades of ischemia on the presenting electrocardiogram of patients with ST elevation acute myocardial infarction. J Electrocardiol 2001;34 Suppl:17-26.
[2] Taboulet P, Smith SW, Brady W.J. Diagnostic ECG du syndrome coronarien aigu : Partie 2. Les anomalies de la repolarisation. Ann. Fr. Med. Urgence 2013; 3:79-88
[3] Taboulet P, Smith SW, Brady W.J. Diagnostic ECG du syndrome coronarien. Partie 3. Les anomalies des complexes QRS. Ann. Fr. Med. Urgence 2013; 3:151-159
[4] Collet JP, Thiele H, Barbato E, et al. 2020 ESC Guidelines for the management of acute coronary syndromes in patients presenting without persistent ST-segment elevation [published online ahead of print, 2020 Aug 29]. Eur Heart J. 2020;ehaa575.Voir Blog de SW Smith
[5] de Luna AB, Zareba W, Fiol M, et al. Negative T wave in ischemic heart disease: a consensus article. Ann Noninvasive Electrocardiol. 2014;19(5):426-441. (téléchargeable)
[6] Blog S. Smith A 76 Year Old Female With Recurrent Syncope, Lightheadedness, Palpitations and Negative Stress Test
[7] Blog S. Smith Subtle LAD Occlusion with Pseudonormalization of Wellens’ Waves.