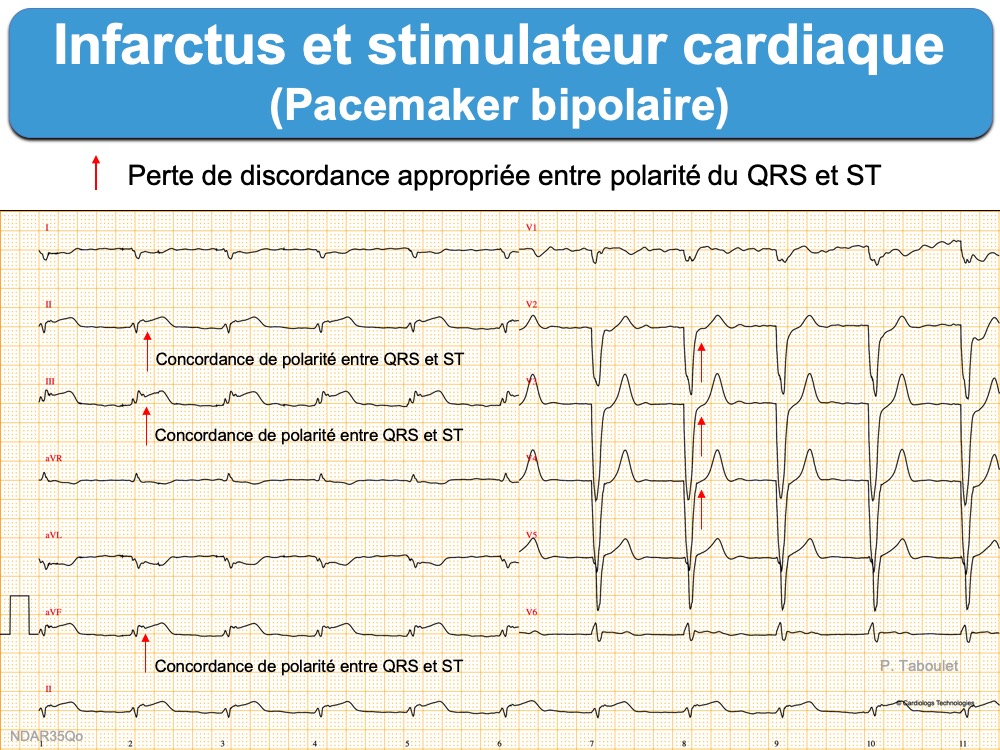
Un stimulateur cardiaque gêne le diagnostic ECG de SCA/infarctus en cas de rythme ventriculaire électroentraîné.
Néanmoins, il est possible de repérer les anomalies de la repolarisation secondaires à l’ischémie coronaire aiguë qui s’ajoutent ou se soustraient à celles secondaires à l’électrostimulation, comme dans le cas d’un infarctus avec bloc de branche gauche (cf. Infarctus avec BBG).
Rappel. En cas d’électrostimulation ventriculaire droite, les complexes QRS électro-entraînés ressemblent à ceux d’un bloc de branche gauche dont la repolarisation respecte normalement la règle de la discordance appropriée. Il est donc possible, d’utiliser les critères de Sgarbossa pour repérer une perte de la discordance appropriée et renforcer une hypothèse clinique d’infarctus [1][2]. Cette méthode est très fiable mais malheureusement peu connue (des cardiologues eux-mêmes parfois).
Critères de Sgarbossa en cas de pacemaker
Le diagnostic de SCA/infarctus repose sur le non-respect de la discordance appropriée comme en cas d’infarctus avec BBG [1].
- sous-décalage de ST ≥ 1 mm en V1, V2 ou V3 (« concordance négative »),
- sus-décalage de ST ≥ 1 mm lorsque les QRS sont positifs (« concordance positive »),
- sus-décalage de ST ≥ 5 mm lorsque les QRS sont négatifs (« majoration de la discordance »)
La sensibilité des critères de Sgarbossa est faible, mais la spécificité d’une « concordance » est forte [3]. Comme en cas de BBG, le critère « majoration de la discordance » doit tenir compte de l’amplitude des QRS en V1-V3, car certains QRS électro-entraînés sont très amples et peuvent générer des élévations de ST > 5 mm dans ces dérivations ou vice versa [2][4].
Critères modifiés de Smith en cas de BBG
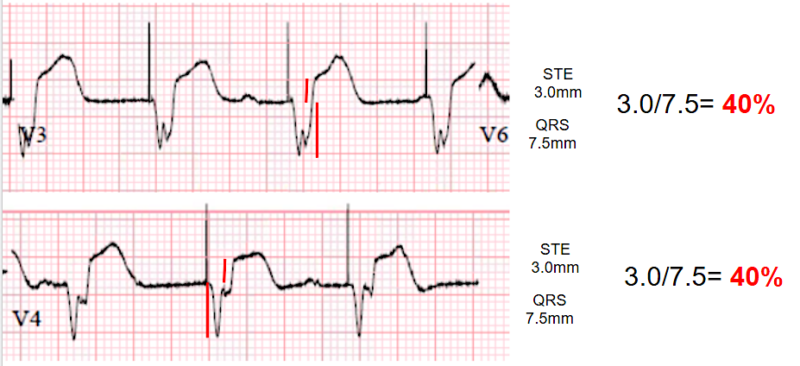
Les critères modifiés de Smith conservent les critère de concordance 1 et 2 de Sgarbossa comme signes électriques positifs d’infarctus, mais modifient la définition du critère 3 (divergence majorée) et pour cela utilisent les seuils de proportionnalité habituels entre l’amplitude du décalage de ST et celle des QRS pour avancer qu’un sus- ou sous-décalage de ST est anormal.
- En cas de QRS à polarité négative et sus-décalage de ST (ex. V1-V3), un ratio ST/QRS > 25% peut être interprété comme un signe électrique d’infarctus.
- En cas de QRS à polarité positive et sous-décalage de ST (ex. V5-V6 ou DI-VL), un ratio ST/R > 30% (ou ST/R) peut être interprété comme un signe électrique d’infarctus.
Trucs et astuces
- L’intérêt de la combinaison des critères de Sgarbossa et de Smith pour améliorer la détection d’un infarctus en présence d’un pacemaker a été confirmé [3].
- Attention à bien chercher la discordance appropriée (ou non) dans toutes les dérivations [5] !

- Rappelons l’intérêt de comparer l’ECG percritique en situation ischémique avec un tracé antérieur électroentraîné.
- Le score de Selvester est moins utilisé [(« ST elevation greater than the STEMI threshold (2 mm in V2 and V3; 1 mm for all other leads) plus 10% of |R − S| amplitude »)
Quiz. H 65 ans qui présente une douleur thoracique. Un critère de Sgarbossa est-il positif ?

Réponse au Quiz : ci-dessous (abonnés)
Quiz infarctus et pacemaker ? Video YouTube (11 min)
Blog de S Smith. Pour tout savoir sur infarctus et pacemaker
Réponse au Quiz, autres ECG et références réservés aux abonnés
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire