Une fibrillation atriale préexiste ou apparait à la phase aiguë d’un infarctus dans environ 13% des cas (revue Jabre 2011, [1]). Elle apparait au cours de l’évolution à 30 jours dans 4-10% des cas et aggrave le pronostic [2][3][4][6]. Elle s’observe plus fréquemment en cas d’infarctus compliqué d’insuffisance cardiaque, péricardite aiguë ou lésion ischémique de l’oreillette droite (cf. Infarctus atrial) [5]. Elle peut être à l’origine de l’infarctus lui-même (embolie coronaire).
Elle entraîne des conséquences hémodynamiques et cliniques, majorées dans le contexte d’un infarctus.
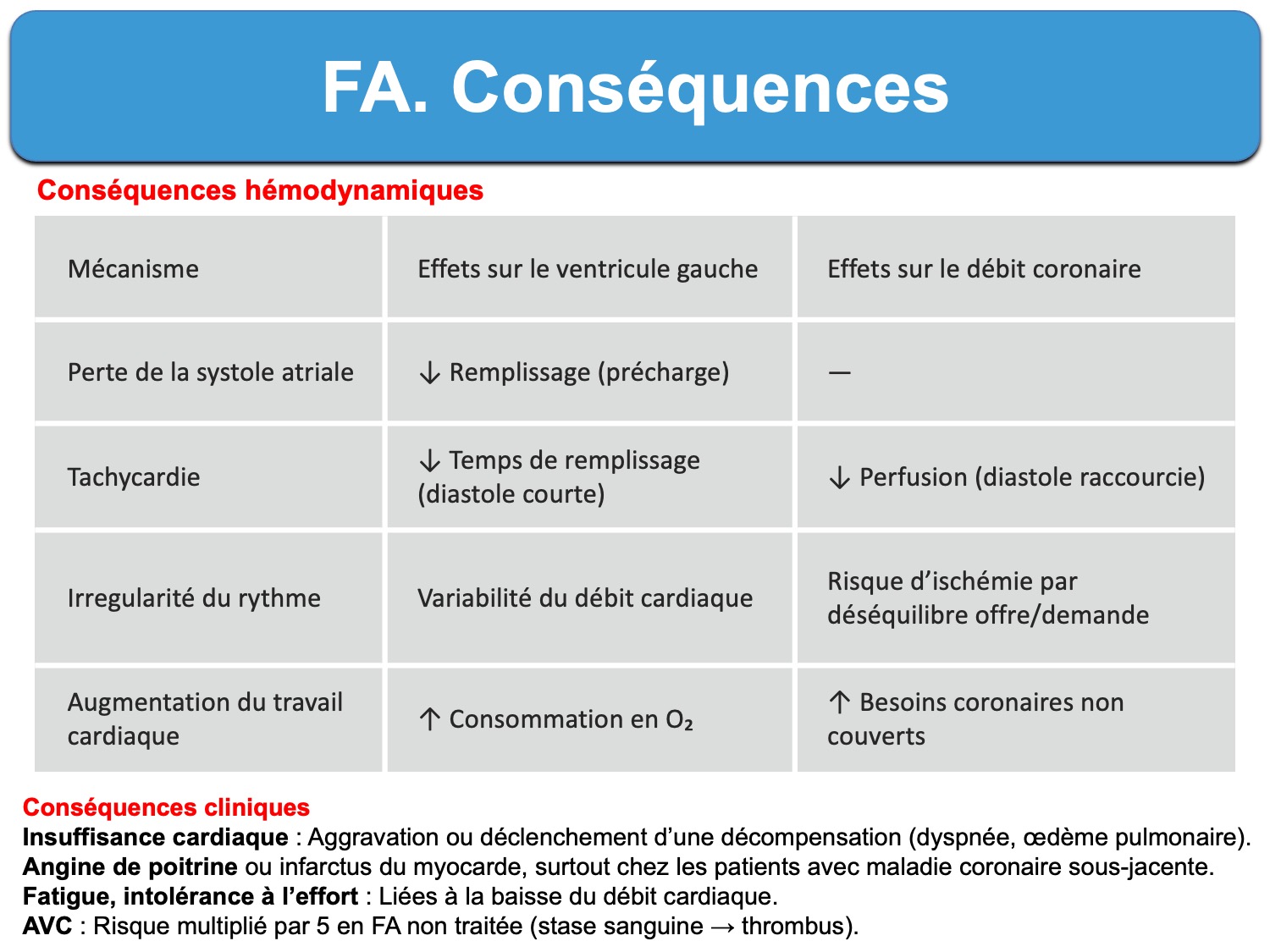
ECG et infarctus
La FA complique l’interprétation des signes ECG d’ischémie coronaire, avec le risque de ne pas voir les signes d’occlusion coronaire (faux négatif) ou son contraire (faux positif). Cet article présentera des cas plutôt difficiles.
1. Infarctus ST+
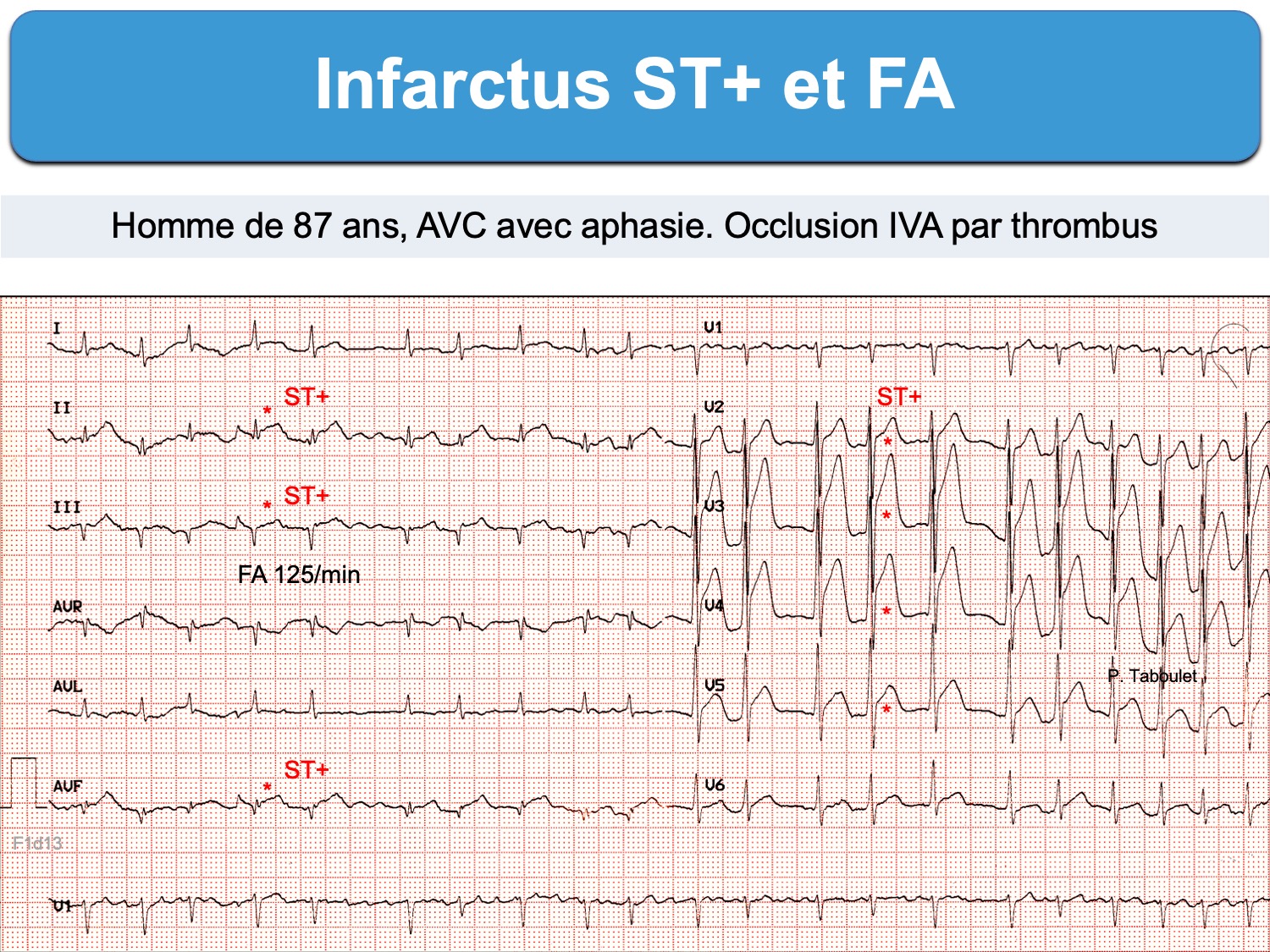
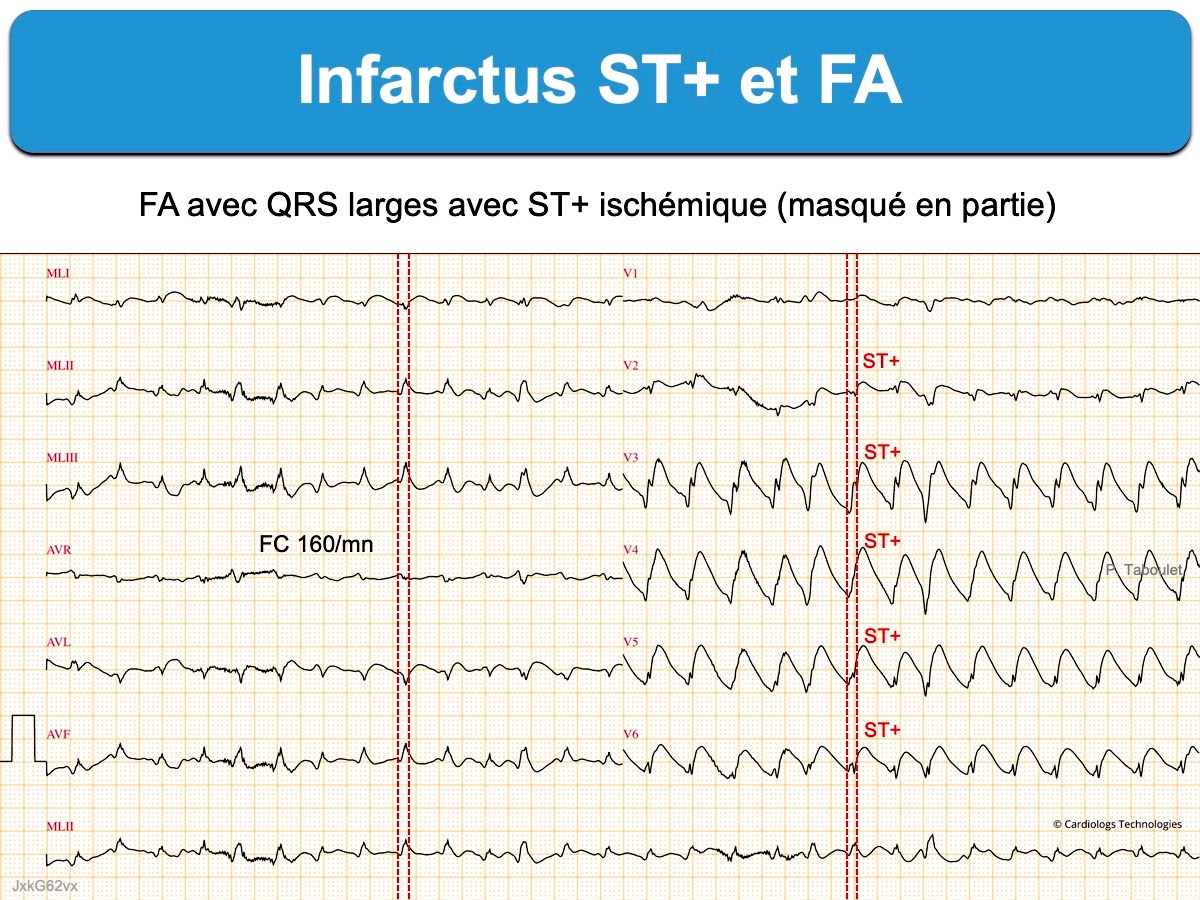
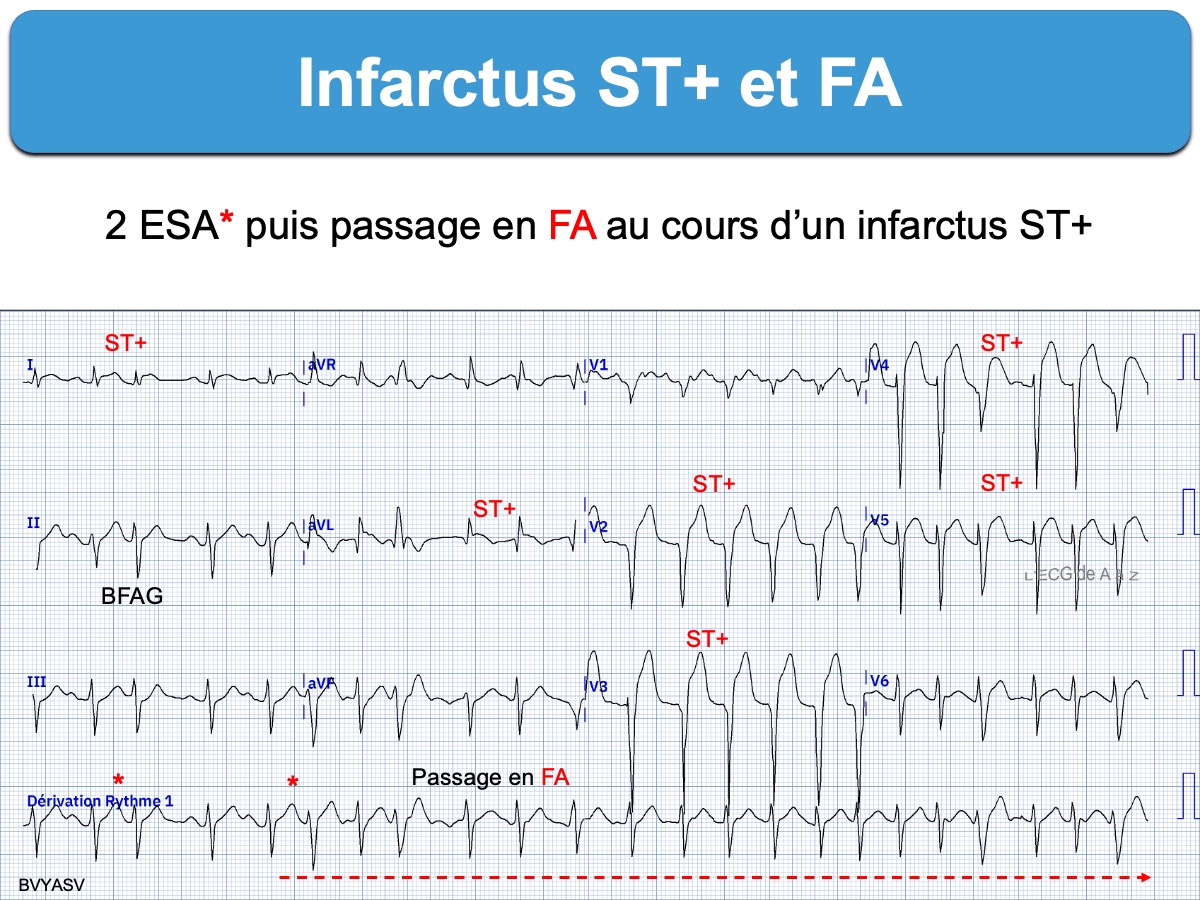
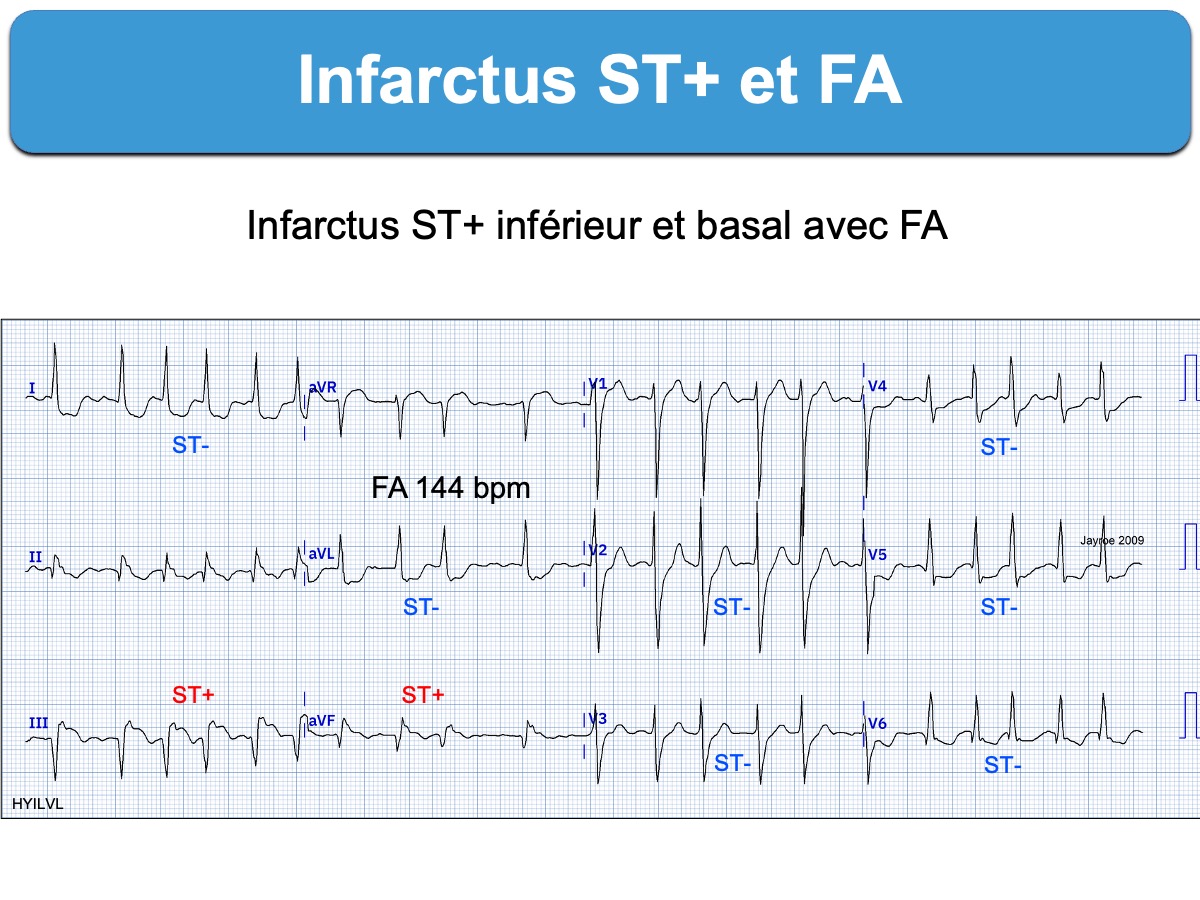
Le diagnostic ECG d’occlusion coronaire aiguë avec sus-décalage de ST est généralement facile en présence d’une fibrillation atriale. Néanmoins, une cadence ventriculaire rapide (ex. > 120/min) peut gêner le repérage du sus-décalage de ST.
2. Infarctus non ST+
Infarctus de type 1 (occlusion coronaire)
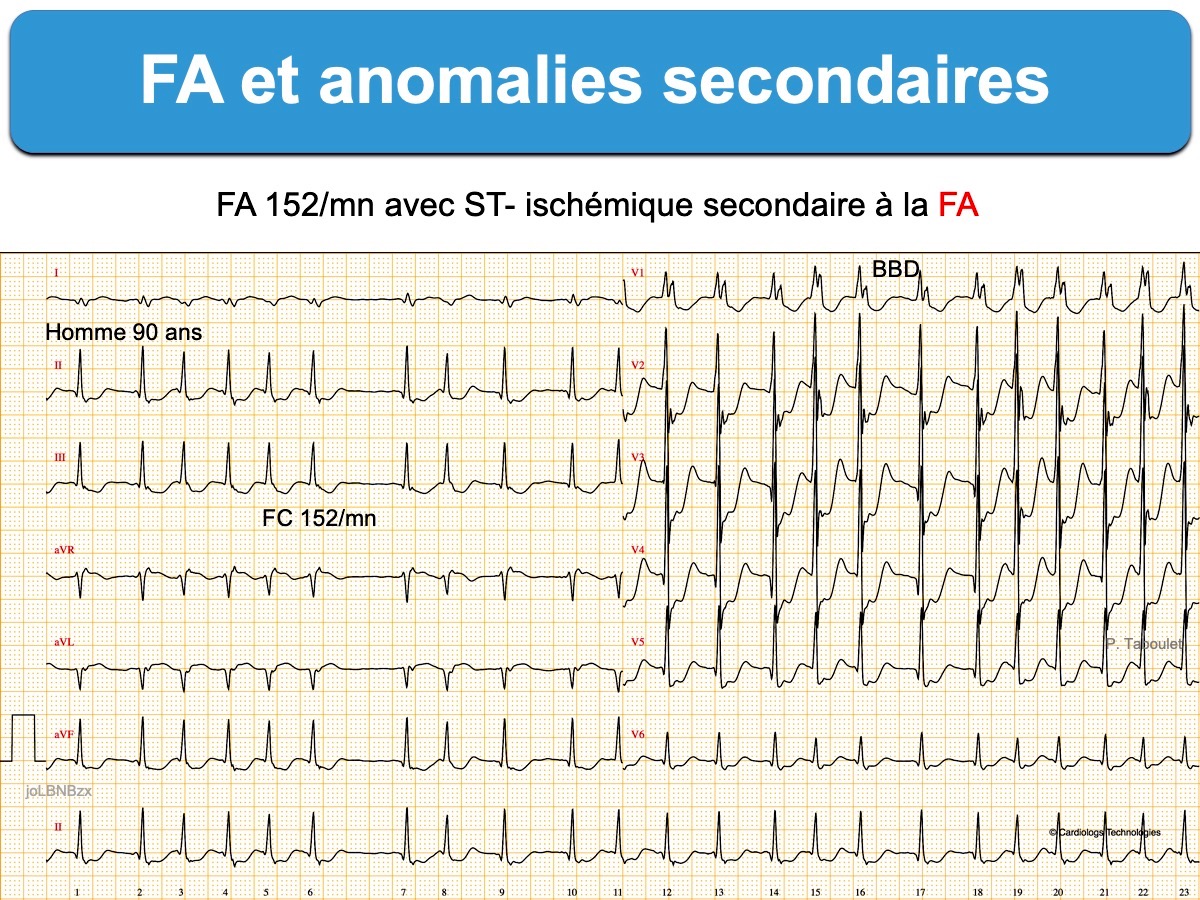
Le diagnostic ECG d’occlusion coronaire aiguë sans sus-décalage de ST est très difficile en cas de FA à cadence ventriculaire rapide, car la tachycardie et/ou des besoins accrus en oxygène (anémie, hypoxie, acides…) s’accompagnent souvent – en l’absence d’occlusion coronaire – d’un ST- diffus avec ST+ en VR. Ces anomalies – dites secondaires – témoignent d’une ischémie fonctionnelle, comme au cours d’une épreuve d’effort. Elles sont plus fréquentes chez les sujets âgés ou en cas de pathologie préexistante, comme une séquelle d’infarctus ou une hypertrophie VG. De plus, une (légère) élévation de la troponine simule parfois une occlusion coronaire aiguë alors qu’il s’agit d’un infarctus de type II (sans occlusion coronaire aiguë), secondaire à une augmentation – non compensée – des besoins en oxygène.
L’ECG peut faire croire à une forme grave de lésion sous-endocardique circonférentielle ischémique par occlusion d’une IVA proximale, de lésions coronaires multiples, voire d’une occlusion du tronc commun de la gauche (cf. SCA non ST+ avec ST+ en VR). Ces anomalies ECG régressent – et la troponine se normalise – avec le ralentissement de la fréquence cardiaque et l’amélioration de l’hémodynamique/oxygénation [9].
Infarctus de type 2 (pas d’occlusion coronaire)
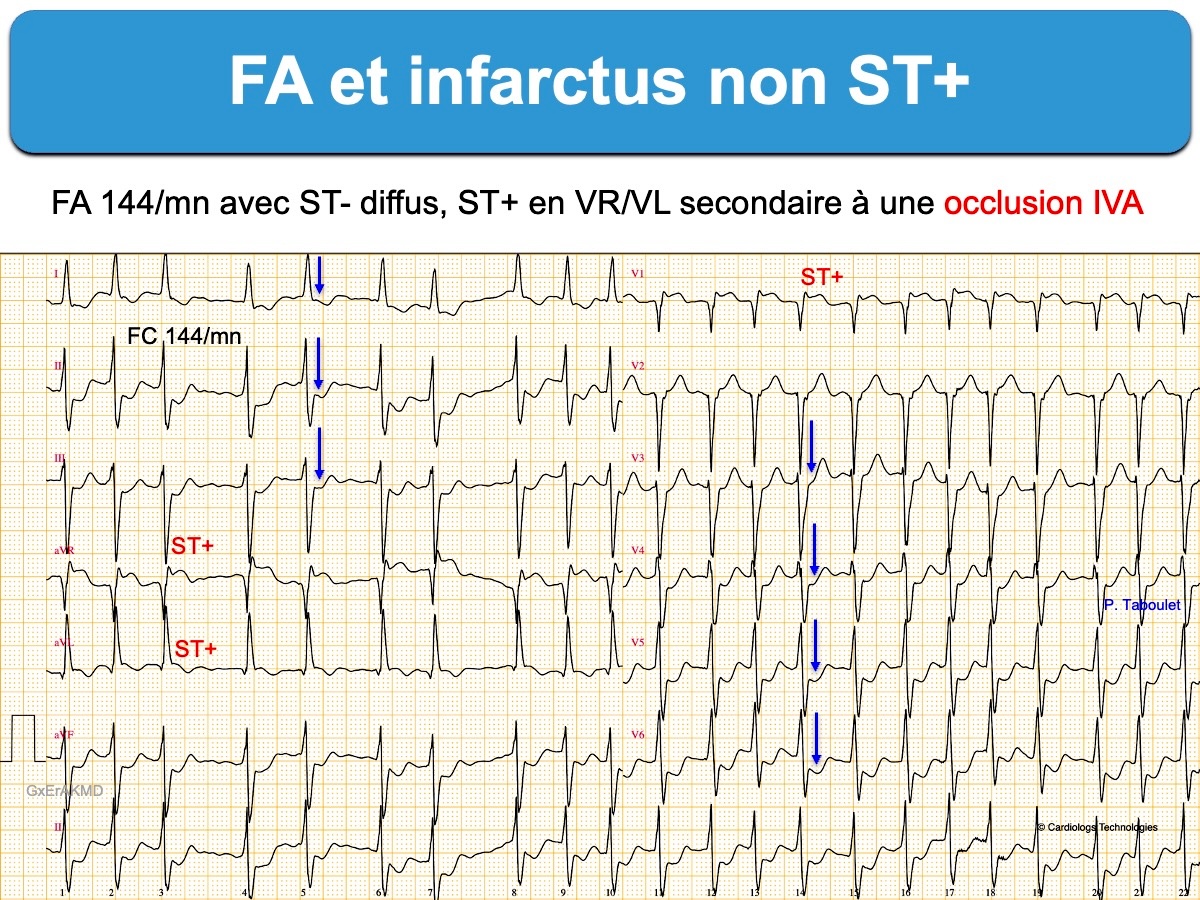
Les anomalies de repolarisation peuvent être secondaires à une authentique occlusion coronaire sans sus-décalage de ST (cf. Infactus équivalent ST+). L’existence d’un ST+ en VR et en VL (« northern OMI ») avec ST- en DII-DIII-VF et V4-V6 peut aider à reconnaitre une occlusion aiguë [10]. La différence peut être très subtile, c’est pourquoi la clinique et la biologie sont déterminantes.
De façon exceptionnelle, une fibrillation atriale à cadence ventriculaire rapide peut engendrer/majorer un ST+ en cas d’antécédent coronaire) (ex. ci-dessous, pas d’occlusion coronaire).

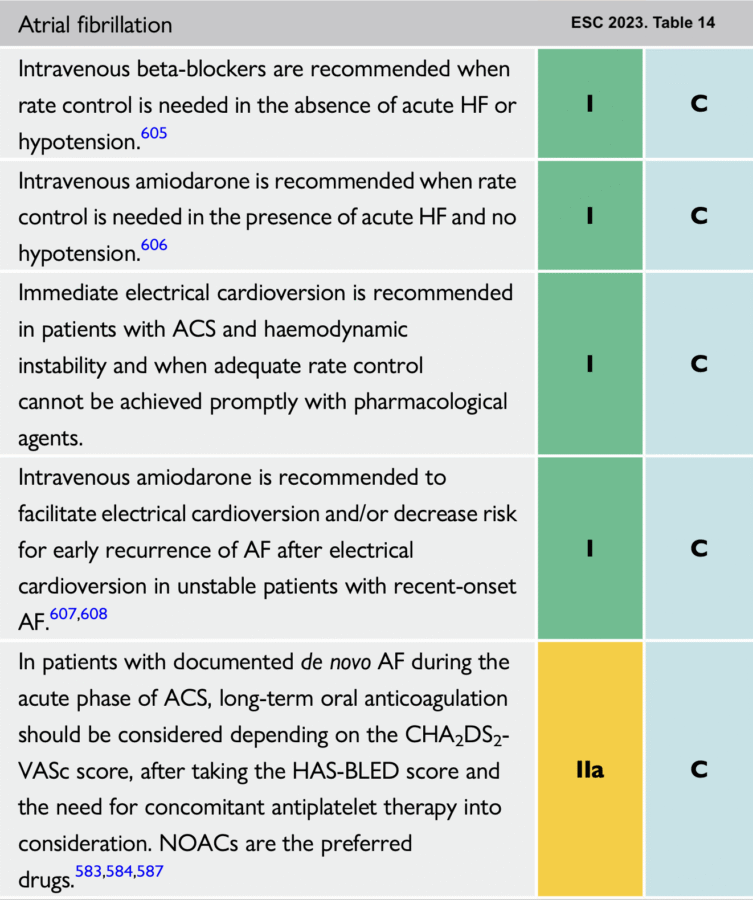
Traitement
Voir FA contrôle de la FC
Byrne, ESC 2023 [7]
Vidéo YouTube (35 min). La fibrillation atriale aux urgences. 5 cas cliniques (selon ESC 2024)
Risque embolique
Le risque embolique à 1 an des patients chez qui on découvre pour la première fois une FA au cours d’un infarctus (« first-time detected AF ») est important (contrairement aux idées anciennes). Dans une gigantesque étude (2021) réalisée au Danemark, ce risque était au moins égal (supérieur peut-être) chez ces patients, comparé aux patients avec une histoire préalable de FA (« history of AF ») et très supérieur aux patients qui n’ont pas d’histoire préalable ou concomitante de FA (« without AF prior to or during ACS« ) [6]. Ces résultats feront peut-être envisager davantage de traitement au long cours par ACG et clopidogrel après un premier épisode ?
Vidéos YouTube (P. Taboulet)
Blog de SW Smith (en anglais)
- Acute Cardiogenic Shock: What is the Diagnosis?
- Does this ST Depression Maximal in V3 Represent Posterior OMI?
Livre. P. Taboulet. 100 ECG autour de l’infarctus. Ed S-edition oct 2020
Quiz. Patient coronarien connu. Cet ECG est en faveur d’une occlusion coronaire aiguë ?
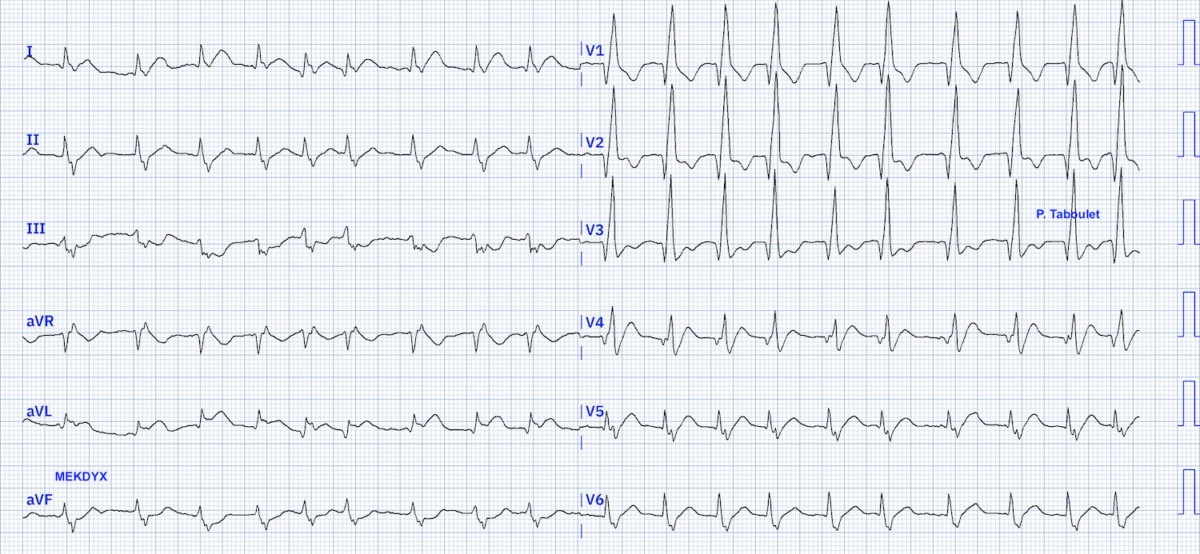
Réponse par IA (QoH fév 2025) : ci-dessous
Références (abonnés)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire