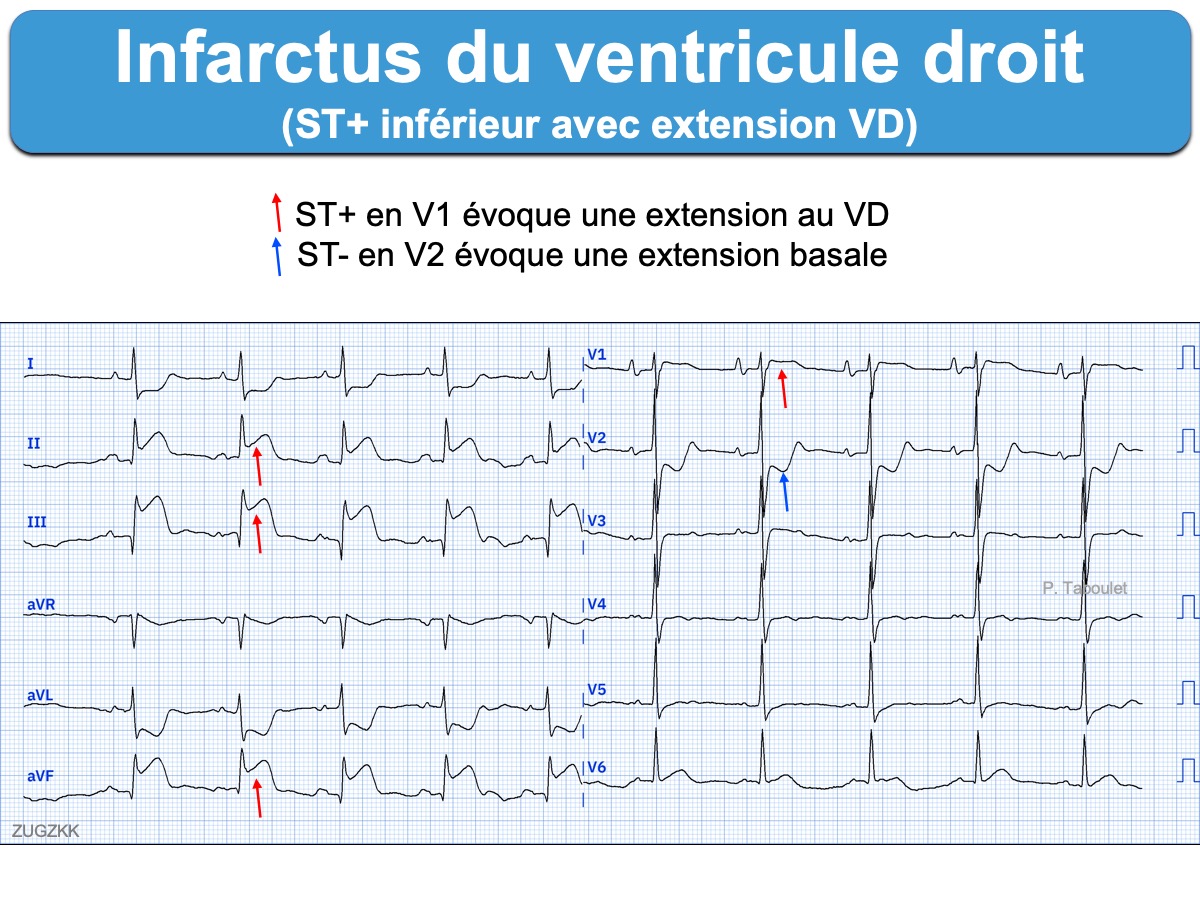
Infarctus de la paroi libre du ventricule droit (VD). Il est consécutif généralement à l’occlusion proximale de la coronaire droite (ou de sa marginale du bord droit), plus rarement d’une branche de l’interventriculaire antérieure [1]. L’occlusion isolée de l’artère ventriculaire droite, branche de la coronaire droite, est exceptionnelle [11][12].
L’infarctus du ventricule droit peut s’accompagner de signes cliniques sévères (chute de tension, turgescence jugulaire, hépatomégalie et fuite tricuspide) et engager le pronostic vital. Il est souvent silencieux et seuls 25% des patients développent des manifestations hémodynamiques évocatrices lors du diagnostic (pâleur, chute de tension, bas débit) [1]. La suspicion d’infarctus du VD contrindique l’usage de la trinitrine a fortiori si la tension artérielle est basse (risque de collapsus par diminution du retour veineux).
1- Infarctus du VD associé à un infarctus inférieur
Un infarctus inférieur par occlusion de la coronaire droite (CD) s’accompagne dans environ un tiers/quart des cas d’un infarctus du ventricule droit (partie postérieure).
Le diagnostic doit être évoqué devant tout infarctus ST+ en territoire inférieur associé à un sus-décalage de ST ≥ 1 mm en dérivations V1(V2) [7][14] (dérivations proches de la paroi antérieure du VD) ou en dérivation VR (dérivation proche de la paroi postérieure) [2]. Néanmoins, l’existence d’un sus-décalage de ST en dérivation V4R ou V3R est plus sensible et plus spécifique qu’en dérivation V1. C’est pourquoi, en présence d’un infarctus inférieur, il est recommandé d’enregistrer systématiquement et précocement les dérivations précordiales droites (ESC 2018) [2]. Cette pratique augmente la sensibilité de l’ECG pour la reconnaissance d’une extension de l’infarctus au ventricule droit, sans affecter la spécificité qui reste proche de 90% (métaanalyse 2026 [15]).
L’existence d’un sus-décalage de ST ≥ 0,5 mm (≥ 1 mm chez l’homme avant 30 ans) dans au moins une des dérivations précordiales droites (V3R ou V4R) permet d’envisager le diagnostic d’infarctus du VD [2] avec une sensibilité proche de 80% [15]. Les complexes QRS sont souvent microvoltés et l’onde r rabotée dans ces dérivations (Chou p. 169). L’apparition d’ondes Q renforce la certitude, mais elles sont inconstantes [8]. Attention, des petites ondes q en V4R peuvent être physiologiques.
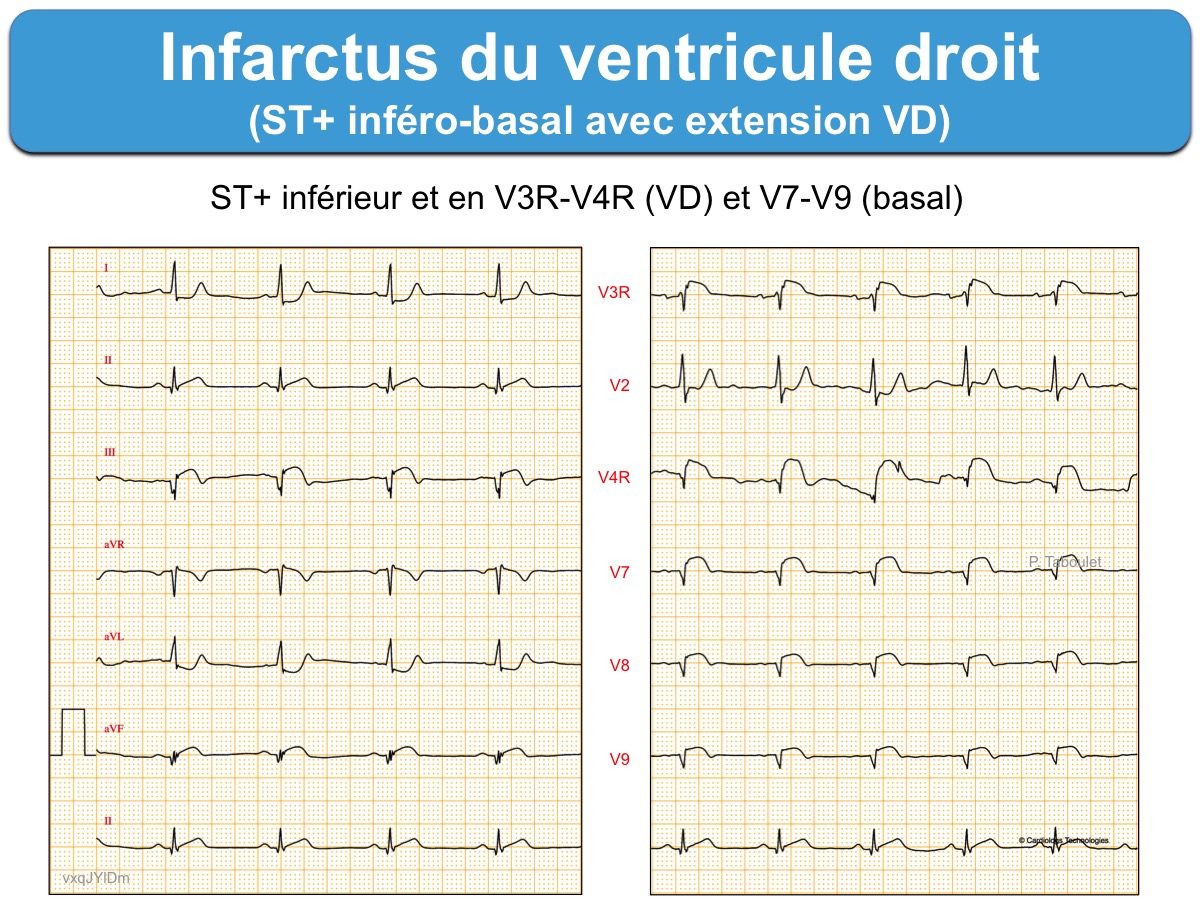
L’enregistrement des dérivations V3R-V4R est mal codifié. On peut laisser en place V1 et V2 puis poursuivre avec V3R jusqu’à V6R ce qui offre une progression plus exhaustive des dérivations précordiales droites de V1 à V6R (voir ci-dessous [13]). On peut aussi enregistrer V1-V2-V3R-V4R-V8-V9, ou V3R-V4R-V5R-V7-V8-V9 (ci-dessous infarctus inférieur avec extension au VD, aigu tardif).
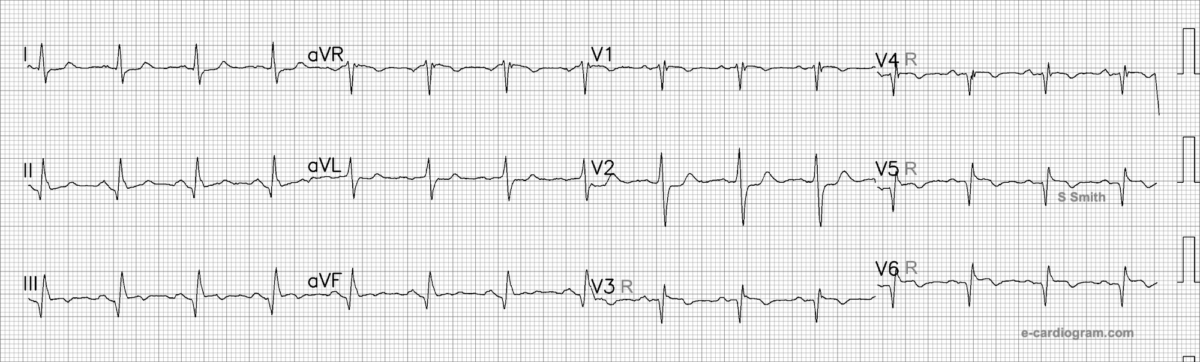
Pièges et astuces
 La dérivation V4R est la plus sensible pour détecter un sus-décalage de ST [8], mais V3R est plus spécifique [4]. Un sus-décalage de ST en V4R > V3R est en faveur d’une occlusion proximale de la CD (vs distale) [7]. V4R peut être normale en cas d’infarctus basal associé [4].
La dérivation V4R est la plus sensible pour détecter un sus-décalage de ST [8], mais V3R est plus spécifique [4]. Un sus-décalage de ST en V4R > V3R est en faveur d’une occlusion proximale de la CD (vs distale) [7]. V4R peut être normale en cas d’infarctus basal associé [4].
La dérivation V1 illustre parfois mieux le ST+ que les dérivations V3R-V4R souvent microvoltées. La dérivation VE (électrode précordiale posée sur l’épigastre) n’apporte rien de plus et n’est pas recommandée.
Le sus-décalage de ST en V3R-V4R est généralement transitoire en cas d’infarctus du VD (paroi postérieure) par occlusion de la CD (< 10 heures dans 50% des cas [8]) et peut manquer en cas d’infarctus du VD (paroi antérieure) par occlusion de la branche de l’interventriculaire antérieure destinée au VD. Son absence n’exclut donc pas un infarctus du VD [2].
La présence d’un sus-décalage de ST en V3R-V4R n’implique pas forcément un retentissement hémodynamique ou échocardiographique [1][10].
Pour toutes ces raisons, l’enregistrement des dérivations V3R-V4R apporte peu – sinon rien à mon avis – à la prise en charge d’un infarctus inférieur, car l’implication du VD doit être envisagée, quel que soit l’ECG, a fortiori en présence de signes cliniques évocateurs, et le diagnostic formel repose sur l’imagerie [9] (ECG 15 dérivations. BOF !).
2- Infarctus isolé du VD
De façon exceptionnelle, une occlusion isolée de l’artère ventriculaire droite (branche de l’interventriculaire antérieure, voir territoire coronaire), peut se traduire par un sus-décalage de ST isolé en V1-V2-V3 (ou décroissant jusqu’à V5-V6), généralement sans onde Q (pseudo-infarctus antéroseptal). C’est alors l‘enregistrement d’un ST+ dans les dérivations V4R-V3R qui peut permettre d’incriminer le réseau coronaire droit et non pas gauche [3][11][12]. Cette information peut avoir une utilité clinique en cas de chute tensionnelle, de souffle tricuspide ou de signes cliniques droits.
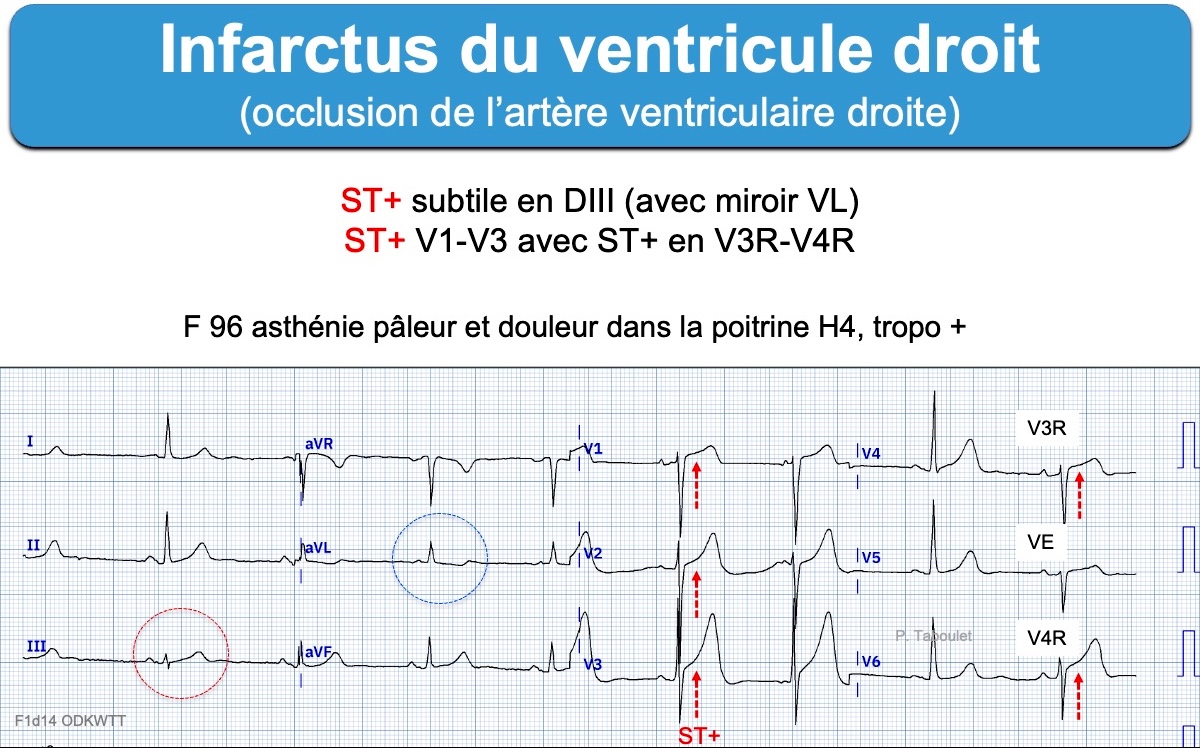
L’infarctus du VD est une cause d’hypotension artérielle en rapport avec la baisse soudaine de l’éjection systolique du ventricule droit [9].
La mortalité immédiate est élevée en l’absence de traitement adéquat (remplissage, désobstruction…).
Au-delà du 10e jour, le pronostic ne dépend plus que de la fonction ventriculaire gauche.
Blog USA de SW Smith
- Inferior and Posterior STEMI. What else?
- Acute chest pain, bradycardia, and hypotension
- Inferior STEMI with AV Block, Cardiogenic Shock and ST elevation in V1
- 50-something with STEMI and hypotension: What is the infarct artery? [9]
- Pseudo-infarctus du VD
- What is a useful next step in the evaluation of this patient with Chest pain and this ECG?
- Anteroseptal OMI? Accurate ECG interpretation is essential to correctly interpreting the angiogram. Cet article juin 2025 fait une mise au point super
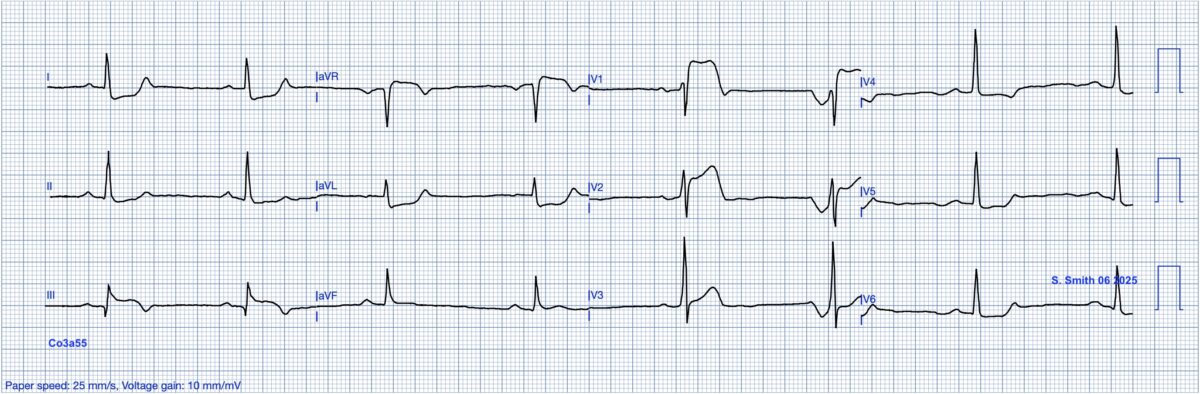
Réponse au quiz : bas de page
Lifeinthefastlane
- Right Ventricular Infarction
- Cas 001 (infero VD) 12 D et V4R (Ed Burns)
Petit quiz didactique [10], autres cas cliniques [11][12][13][14]
Si vous souhaitez améliorer ce contenu, merci de me contacter
Réponse au quiz : RCA
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire