Un bloc de branche droit (BBD) est présent à la phase aiguë d’un infarctus dans plus de 6% des cas. Son existence préalable et surtout son apparition au cours d’infarctus antérieur aggravent le risque de bloc AV du 3e degré [6][7] et le pronostic vital, plus sévèrement que la présence d’un BBG [1][2][3][4][5][12][12bis][14]. En effet, une lésion ischémique de la branche droite implique généralement une lésion proximale de l’IVA (1ère septale ou diagonale) et une seconde lésion sur la coronaire droite ou l’artère circonflexe pour générer une ischémie du faisceau de His [8].
En raison de sa gravité potentielle, l’ESC recommande depuis 2023 une prise en charge similaire à un infarctus ST+ si les signes cliniques persistent, quelles que soient les anomalies de repolarisation, que le BBD soit connu ou non, comme en cas de BBG ou de rythme électro-entraîné ([13]). Cette position « à la hussarde » n’est pas unanime [17]. Une bonne connaissance des signes ECG d’occlusion coronaire, couplée à la persistance ou non des signes cliniques, devrait permettre une approche plus adaptée à chaque cas.
Rappel physiologique
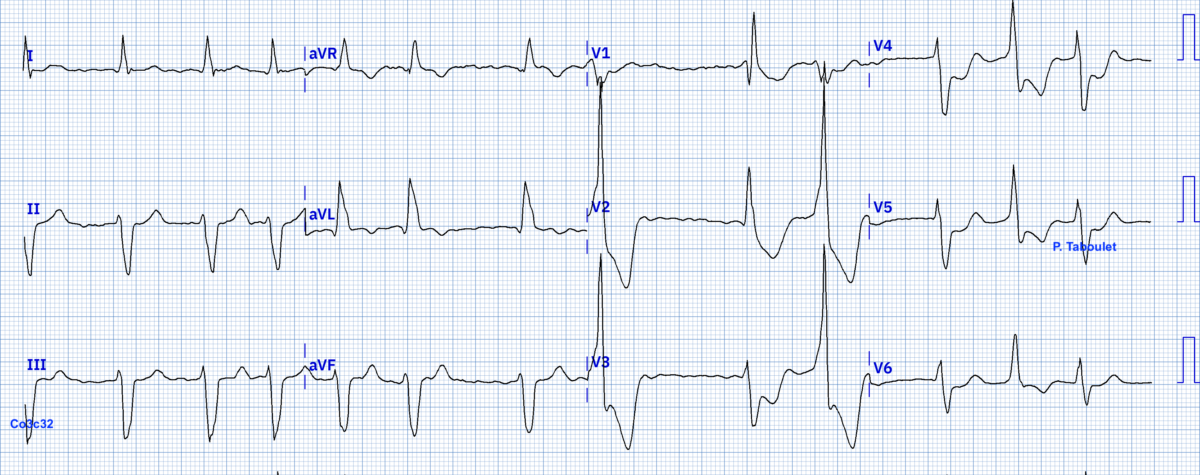
Le bloc de branche droit gêne l’évaluation précise de la présence ou de l’absence d’un décalage anormal du segment ST (ESC 2023 [13]). Néanmoins, un BBD simple ne s’accompagne que d’anomalies secondaires de repolarisation limitées aux dérivations précordiales droites (V1-V3) : un discret sous-décalage descendant de ST qui respecte la règle de la discordance appropriée. De plus, l’activation du septum puis du ventricule gauche est assurée comme toujours par la branche gauche du faisceau de His, ce qui permet d’interpréter normalement les 30-40 premières millisecondes des complexes QRS. Pour toutes ces raisons, la reconnaissance des signes électriques caractéristiques d’un infarctus ST+ n’est généralement pas entravée (voir ECG ci-dessous à 8 min d’intervalle).

Néanmoins, le diagnostic d’infarctus ST+ peut parfois être difficile en cas d’anomalies modérées, voire inexistantes, du segment ST ou dans le territoire latéral (comme pour tout infarctus ST+) et le diagnostic d’infarctus non ST+ parfois encore plus difficile (surtout en cas de tachycardie) –> Réf. P. Taboulet. 100 ECG autour de l’infarctus. Ed S-édition oct 2020).
Signes ECG
En situation clinique compatible, il faut suspecter une occlusion coronaire aiguë en cas de :
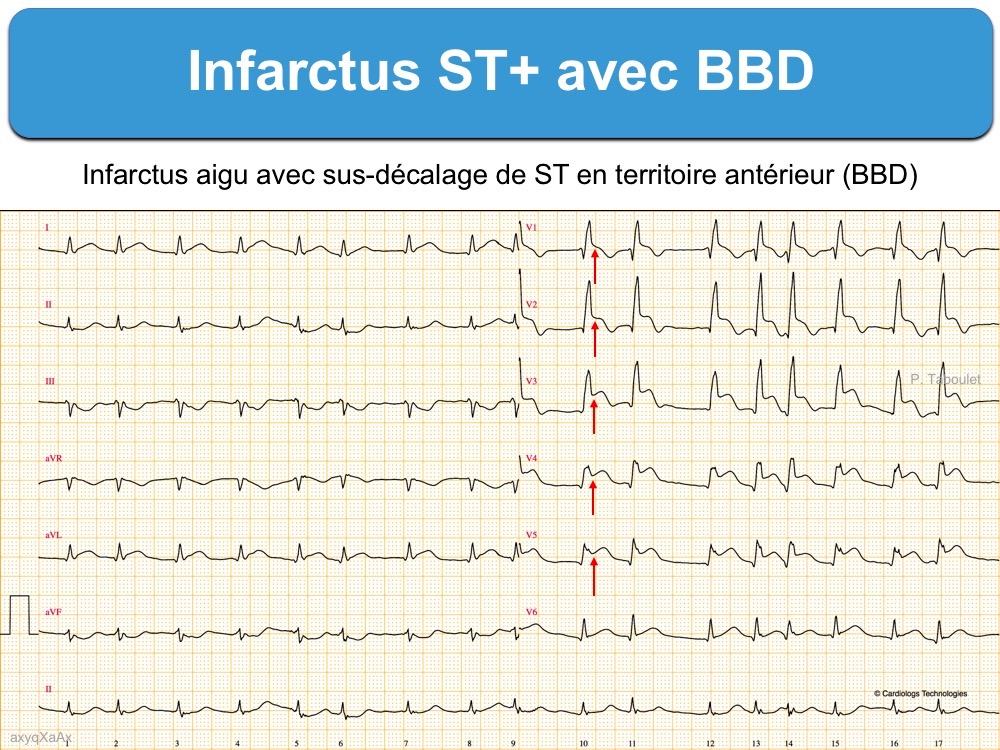
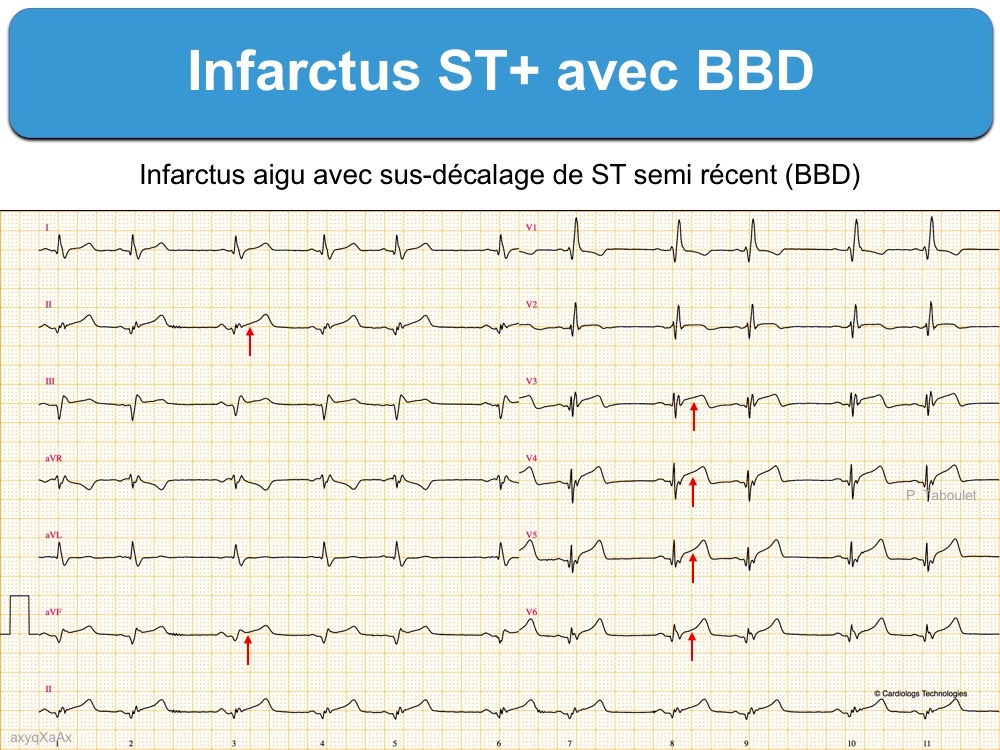
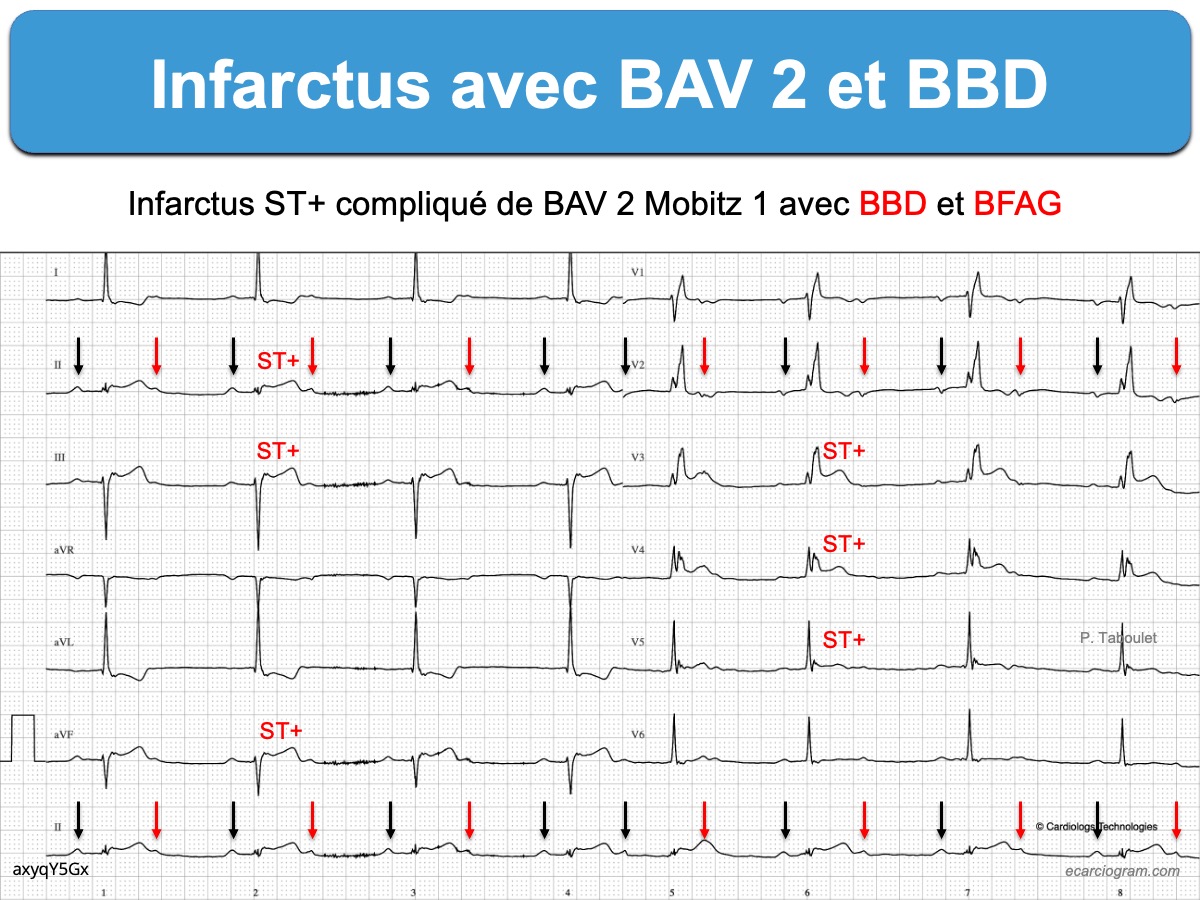
1 – Infarctus ST+ et BBD
- Tout sus-décalage de ST d’au moins 1 mm dans deux dérivations contiguës est évocateur d’infarctus ST+.
- La présence anormale ou l’apparition d’une onde Q ou de complexes QRS fragmentés dans deux dérivations contiguës renforcent l’hypothèse d’une occlusion coronaire aiguë.
- De même, la présence simultanée d’ondes T amples, positives et symétriques dans 2 dérivations contiguës (et en particulier dans le précordium droit) ou d’ondes T inversées dans les dérivations autres que V1-V3 (cf. Ischémie sous-endocardique) renforcent l’hypothèse d’une ischémie myocardique.
L’intelligence artificielle peut aider à reconnaitre les occlusions coronaires aiguës (Queen of Heart, PMCardio).

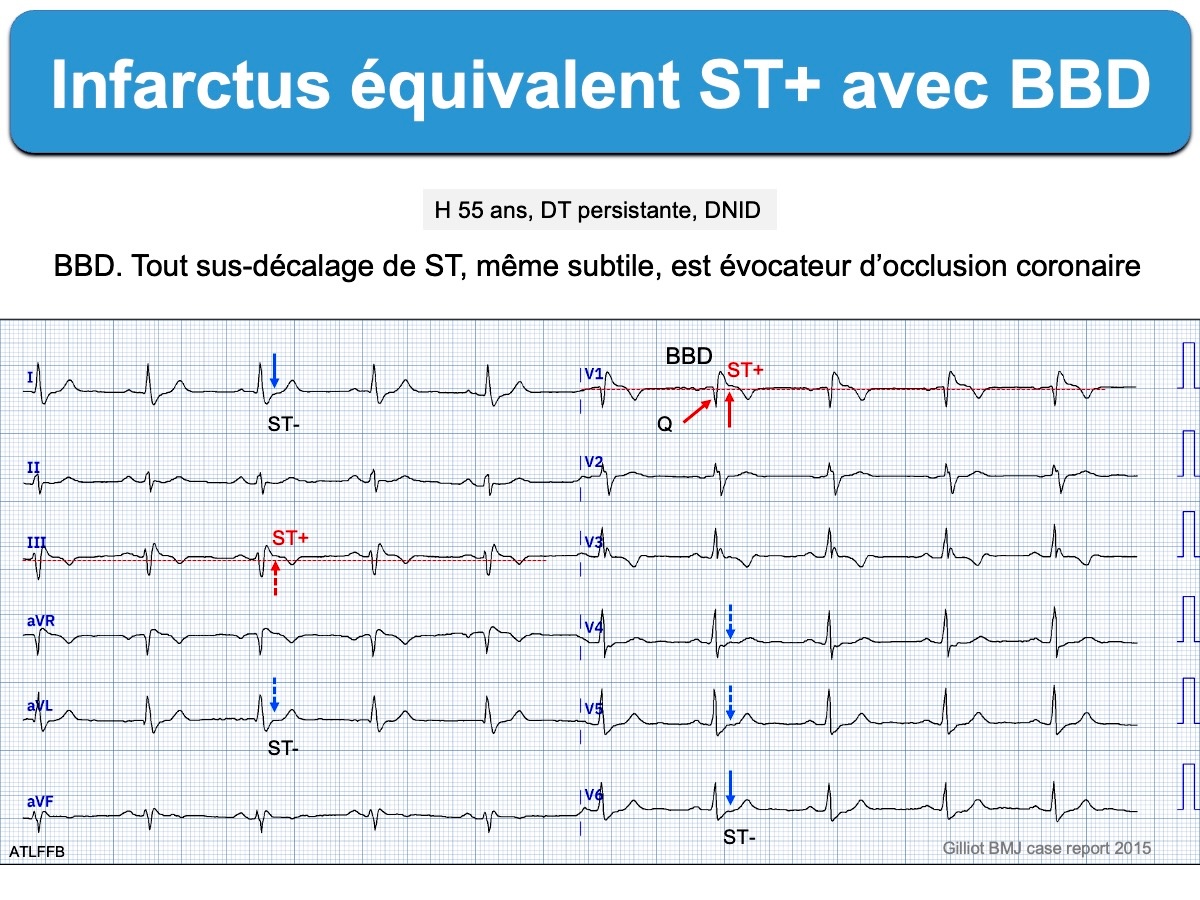
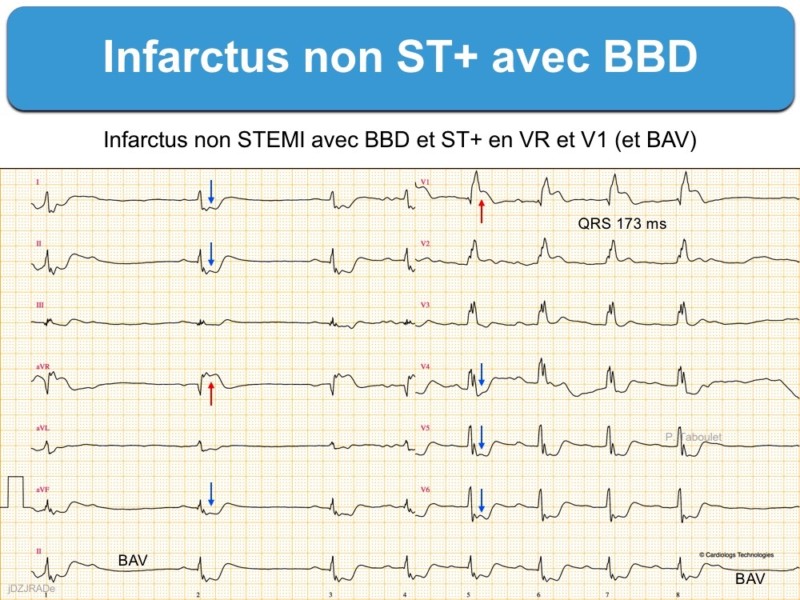
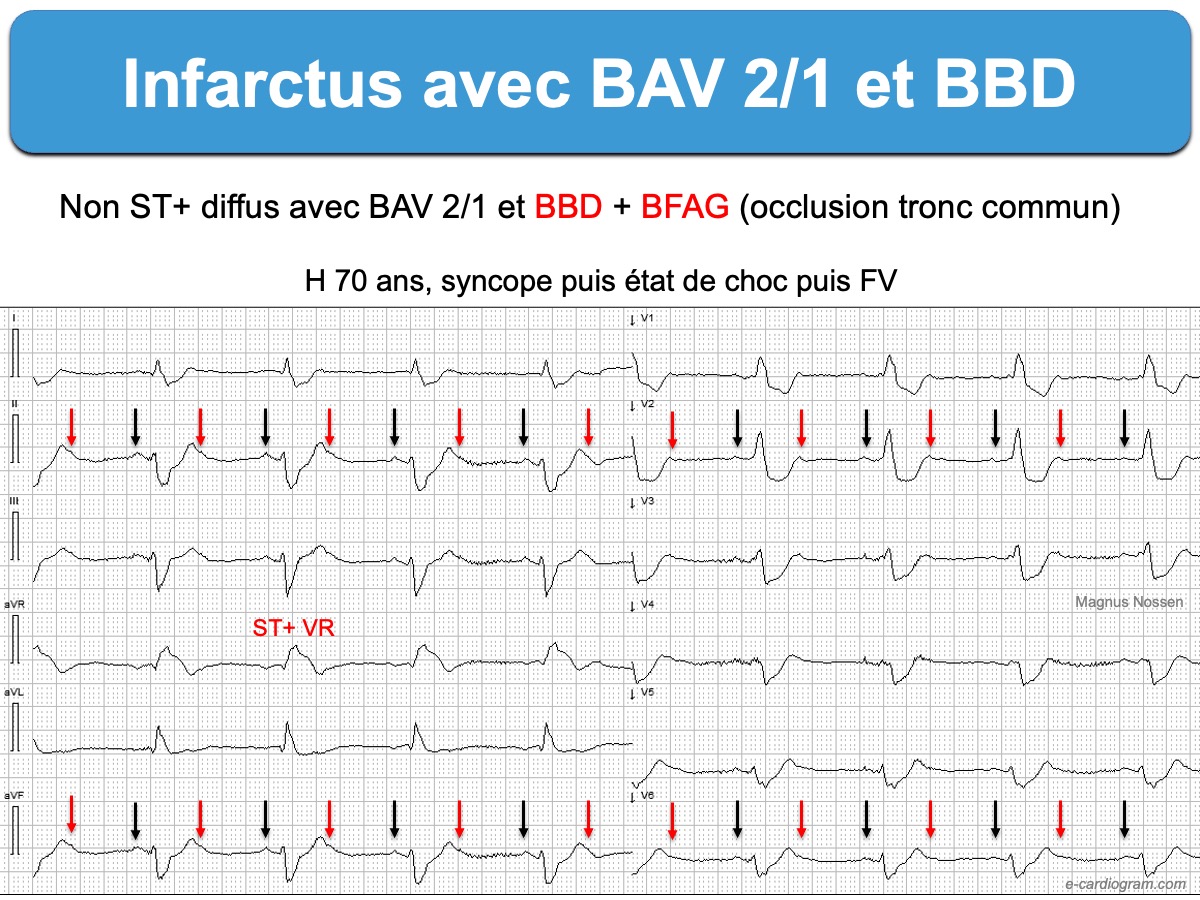
2 – BBD et équivalents STEMI (occlusion coronaire aiguë sans ST+)
Tout sus-décalage de ST, même subtil (ex. < 1 mm), avec d’autres signes comme un miroir ou une onde q suspecte, est évocateur d’occlusion coronaire aiguë en situation clinique compatible (cf. Infarctus équivalent ST+). En V1-V3, l’aspect habituel de la repolarisation d’un BBD étant un discret ST-, l’absence de ST-, un discret ST+ de 0,5 mm, voire une onde T+ en V1-V2 peut correspondre à un équivalent ST+ [14]. L’ESC recommande une prise en charge similaire à un ST+ si les signes cliniques persistent, quelles que soient les anomalies de repolarisation, que le BBD soit connu ou non, comme en cas de BBG ou de rythme électro-entraîné (voir ESC 2023 [13]).
Les ondes T amples hyperaiguës, en particulier dans les dérivations droites, sont des équivalents ST+ qui traduisent une occlusion coronaire aiguë en situation clinique compatible. Des ondes T amples (hyper acute T waves) doivent conduire à un monitoring serré et une prise en charge comme un ST+ (ESC 2023), le pronostic des patients avec bloc de branche étant plus sévère [13].
–> Cas clinique Steve Smith. Acute chest pain, right bundle branch block, no STEMI criteria, and negative initial troponin.
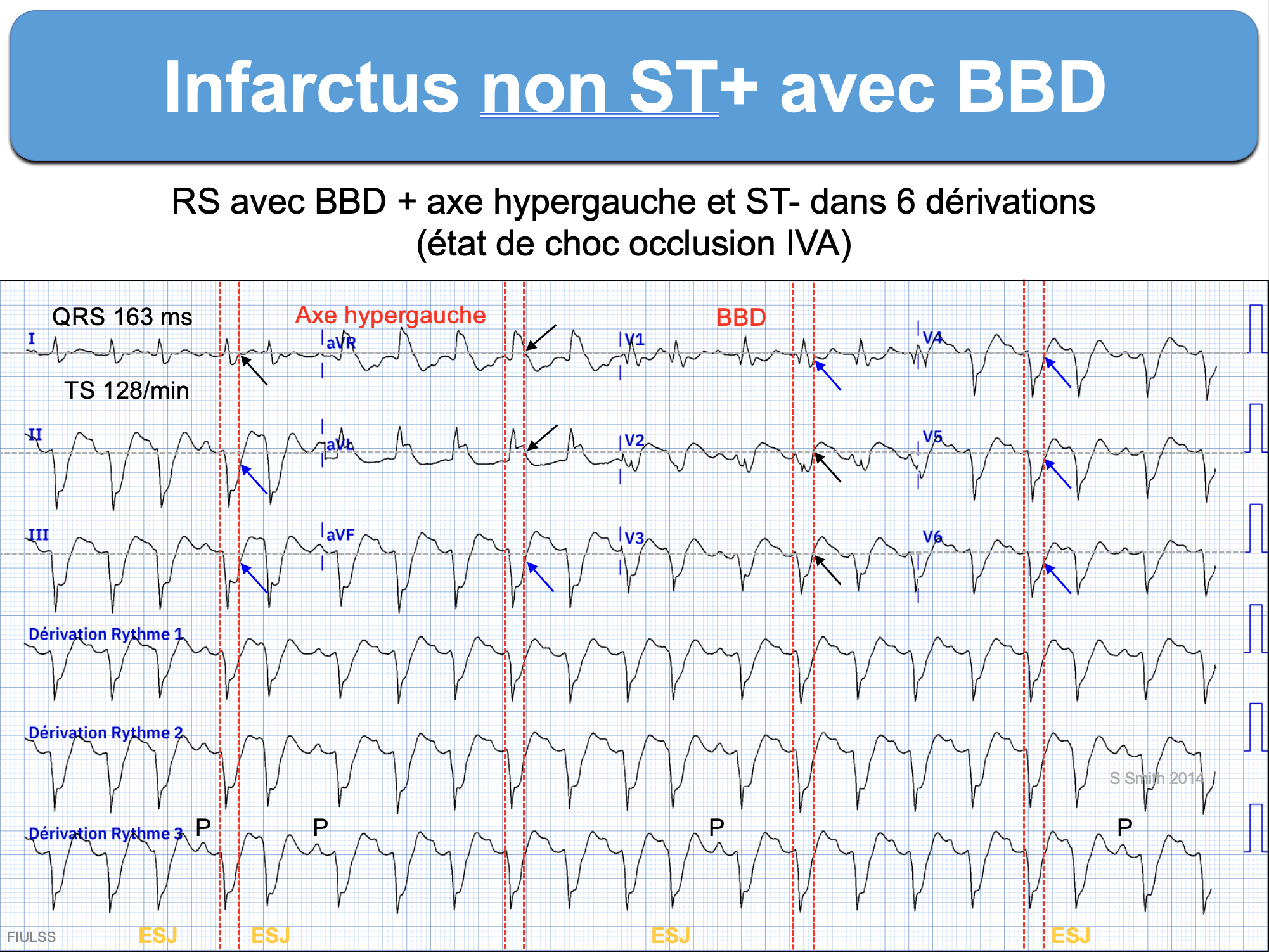
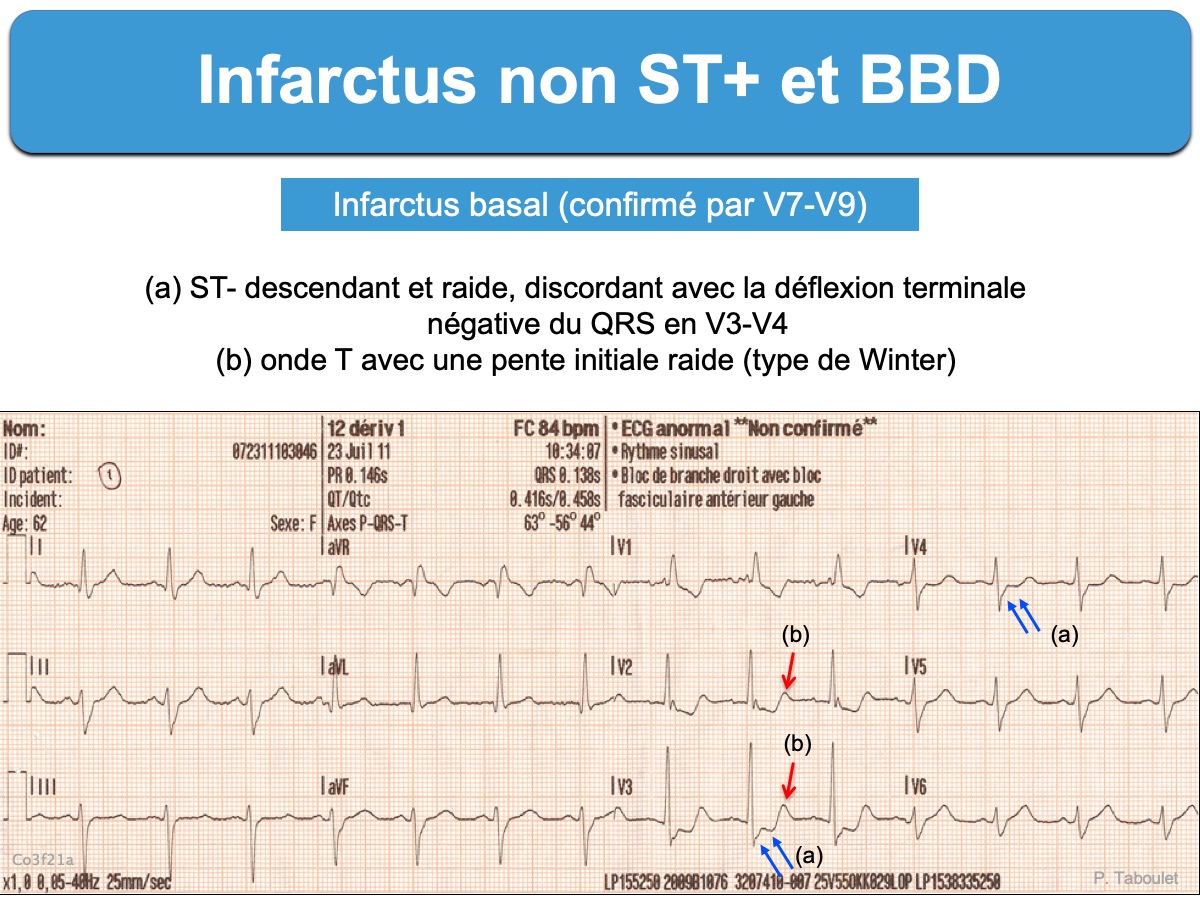
Tout sous-décalage de ST qui parait excessif en V1 à V2(v3) (ex. point J abaissé ≥ 2 mm en regard du BBD). Il peut s’agir d’un infarctus basal (rechercher une élévation de l’onde R en V1-V2 et un ST+ en V7-V9). Ce signe (perte de la discordance appropriée) est d’autant plus spécifique que les QRS sont modifiés par l’ischémie, le segment ST horizontal ou ascendant et l’onde T positive, ample et symétrique.
Tout sous-décalage de ST ≥ 1 mm dans deux dérivations contiguës septales, inférieures ou latérales en présence d’une onde s.
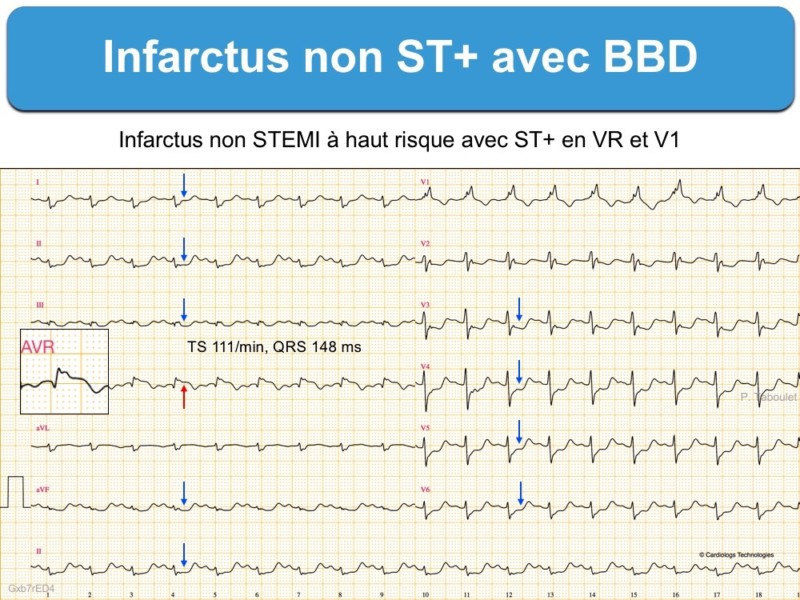
Un sous-décalage de ST diffus avec sus-décalage de ST en dérivation VR et/ou V1 est évocateur de lésions proximales sévères (cf. SCA équivalent ST+).
Les signes électriques d’infarctus peuvent, comme toujours, faire défaut ou égarer. L’évolution des tracés, la comparaison avec un tracé antérieur, et les troubles de l’automatisme ou de la conduction associés à une ischémie aident à la reconnaissance du SCA ou de l’infarctus.
En raison de la difficulté à déterminer la transmuralité d’un infarctus et du mauvais pronostic des infarctus associés à un BBD, la Société européenne de cardiologie recommande en 2023 de « réaliser une coronarographie diagnostique en urgence lorsque des symptômes ischémiques persistants se manifestent chez des patients atteints de BBD » (niveau de preuve peu élevé) (ESC 2023 [13])
Chez les patients avec une suspicion clinique élevée d’ischémie myocardique en cours, la présence d’un BBG, d’un BBD, ou un rythme stimulé empêche une mesure précise évaluation de la présence ou de l’absence d’élévation du segment ST [13]. Par conséquent, les patients présentant ces schémas ECG en combinaison avec des signes/symptômes hautement suspects d’une ischémie myocardique en cours doivent être pris en charge de la même manière que ceux présentant un segment ST+, que le BB soit ou non connu.
3 – Infarctus avec BBD à haut risque de complication
- BBD très larges ou tachycardie
Dans ces cas, il peut être très difficile de voir un décalage de ST en raison du retard de repolarisation qui débute au sein des QRS…. Il faut bien aligner les dérivations, tracer une ligne verticale après les QRS et voir ce qui est un ST+ ou un non-ST+ !
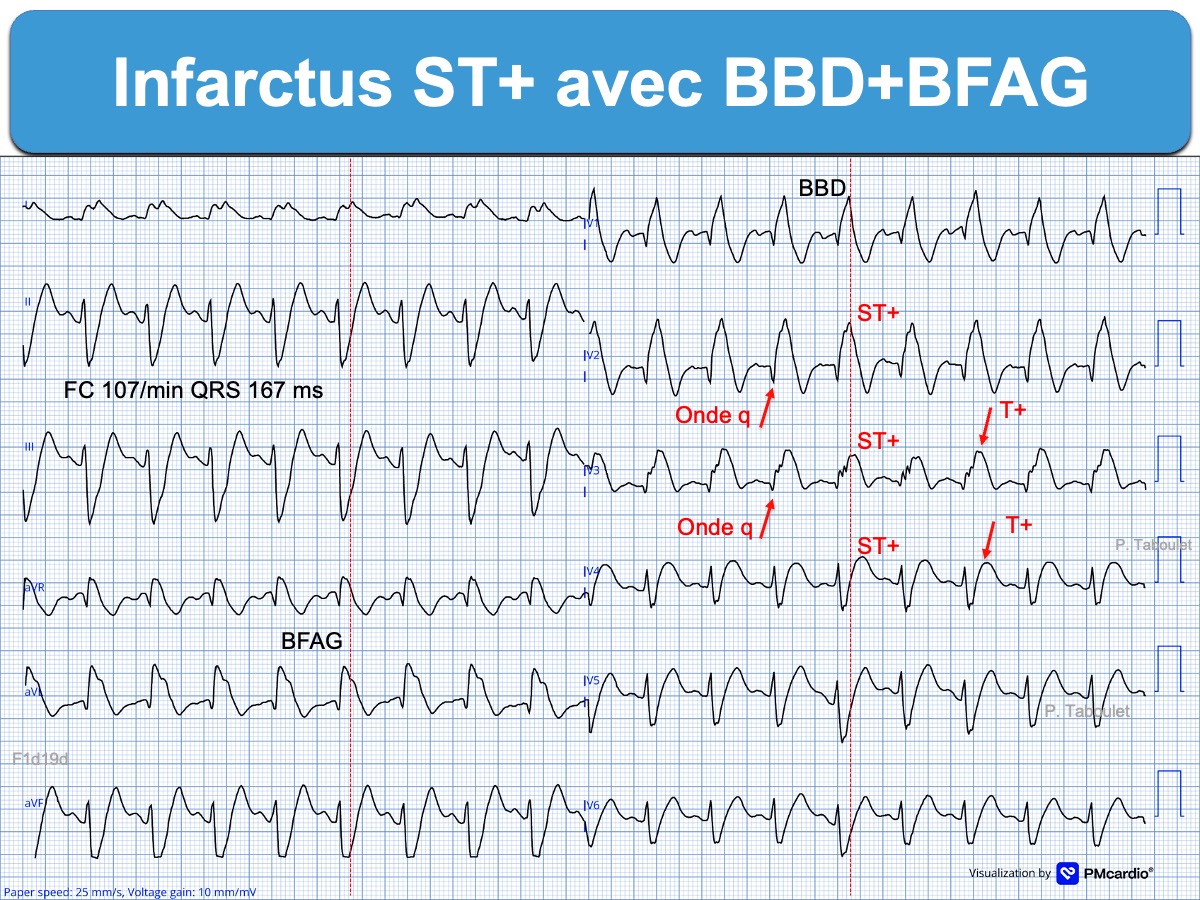
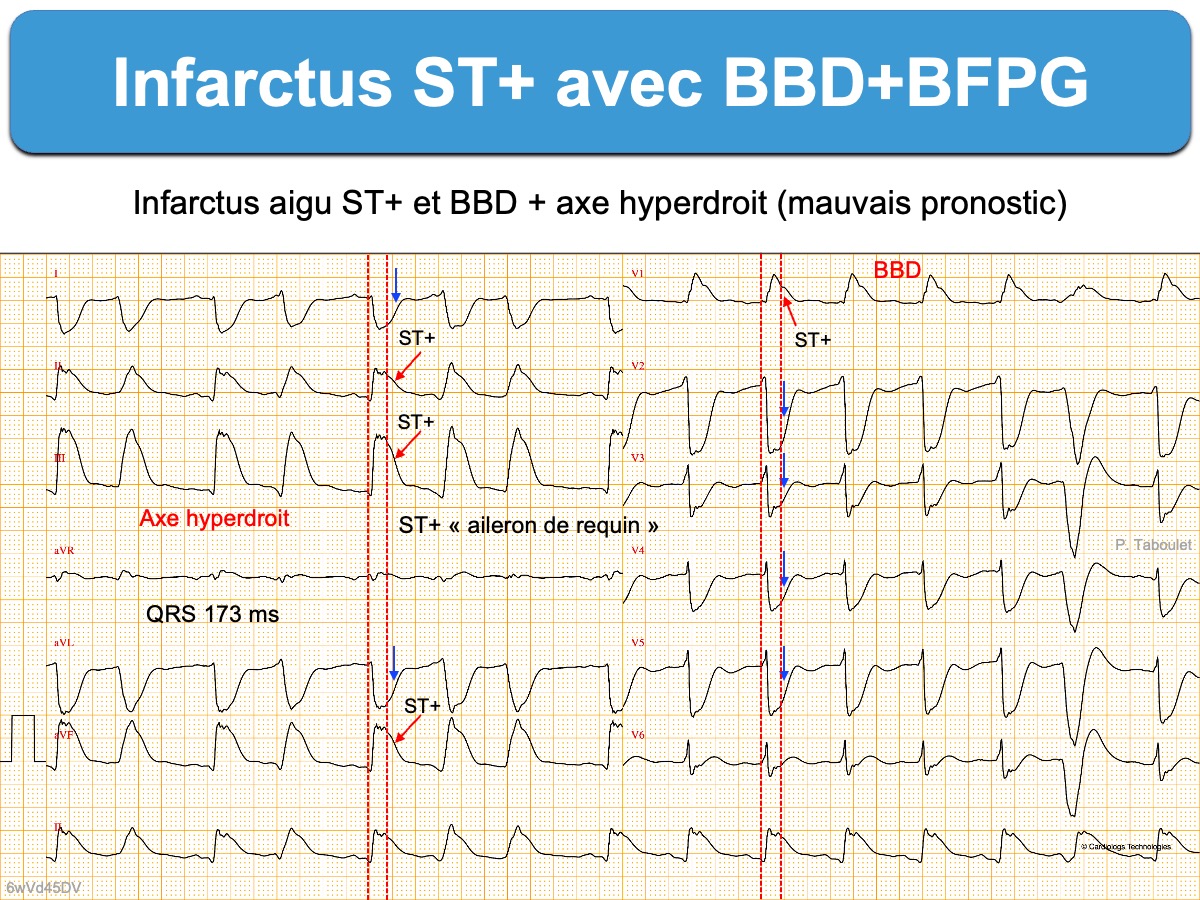
- Bloc bifasciculaire
L’association d’un bloc fasciculaire antérieur gauche à un BBD n’aggrave pas le pronostic des patients en comparaison avec l’existence d’un BBD seul. En revanche, l’association d’un bloc fasciculaire postérieur gauche à un BBD est de très mauvais pronostic à court terme, dans tout contexte; mais raisonnablement encore davantage en contexte ischémique [14]. En effet le FPG reçoit une double vascularisation par l’IVA et l’artère circonflexe et sa présence traduit généralement de sévères anomalies de conduction.
Un bloc bifasciculaire avec ST+ V1-V3 est en faveur d’une occlusion proximale de la l’IVA ou du tronc commun et est donc de mauvais pronostic (lire cas clinique [16]).
- BBD et BAV 2/1
Voir Infarctus et trouble du rythme
Diagnostics différentiels
- ECG Brugada (retard droit et ST+ en dôme)
- Embolie pulmonaire sévère (peut s’accompagner d’un retard droit avec ST+ dans les formes sévères)
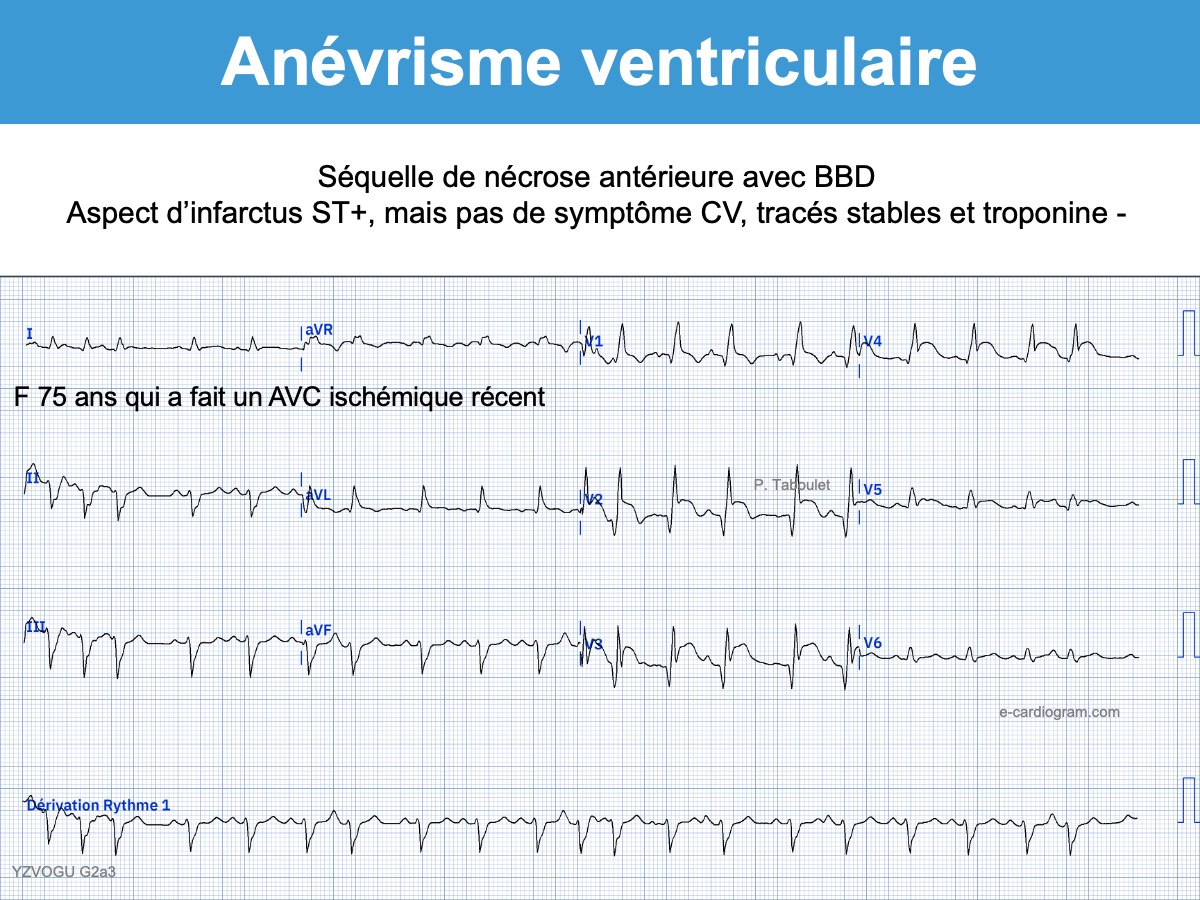
- Anévrisme ventriculaire (ou une dysfonction segmentaire sévère) : doit être évoqué en cas d’élévation du segment ST dans les dérivations V1-V3 sans manifestations aiguës cliniques ou antécédent d’infarctus. Ce signe est sensible et hautement spécifique [11].
Vidéo YouTube: Bloc de branche droit et infarctus
Quiz (difficile). Quelle artère est occluse ?
Si vous souhaitez améliorer ce contenu, merci de me contacter
Blog de S. Smith
- gros conflit avec les cardiologues : A woman in her 60s with 6 hours of chest pain, dyspnea, tachycardia, and hypoxemia
- nombreux cas ici
- September 13, 2024 (très difficile) Acute chest pain, right bundle branch block, no STEMI criteria, and negative initial troponin.
- Steve Smith fév 2025 (cas clinique STEMI V1V2 BBD et ESV avec R sur T : usage favorable de la lidocaine) : Anterior OMI with RBBB has VF x 3: how to prevent further episodes of VF?
Réponse au quiz. Occlusion de l’artère marginale (occlusion de stent). Majoration de la discordance de repolarisation entre l’onde R et le point J en V1V2, puis sous-décalage de ST concordant avec l’onde S de V3 à V4 (V5-V6) évoquant un infarctus basal. L’enregistrement des dérivations postérieures est requis (mais pas nécessaire quand on sait lire un ECG). C’est la troponine très élevée qui a conduit à la réalisation de la coronarographie diagnostique (comme souvent en cas d’ECG difficile). Il aurait mieux valu révéler le ST+ en enregistrant V7-V9.
Si vous souhaitez améliorer ce contenu, merci de me contacter
Livre ECG de A à Z et autres (P. Taboulet, 2e ed. 2025) 
Faîtes des quiz (site web)
YouTube : ma playlist https://www.youtube.com/c/PierreTaboulet-ECG)
YouTube : ECG Minute (hebdomadaire 10 min)
Inscrivez-vous à ma newsletter (https://www.e-cardiogram.com/newsletter)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire