Syndrome coronaire aigu (SCA) avec sur l’ECG un sous-décalage de ST dans au moins six dérivations et un sus-décalage de ST en dérivation VR.
Ce « pattern » (aspect) en situation clinique compatible avec une ischémie myocardique peut correspondre à une forme sévère de coronaropathie (occlusion très proximale de l’IVA, voire du tronc commun, ou lésions tritronculaires) [1][2][10]. C’est pourquoi l’ESC en 2020 [2] le présente comme la principale entité ECG de SCA non ST+ à haut risque d’évolution défavorable et le considère comme un « équivalent ST+« .
La reconnaissance de cette entité à haut risque au cours d’un SCA est indispensable pour une stratégie optimisée invasive (angiographie et ± revascularisation dans les 2 heures) (cf. SCA non ST+. Estimation du risque 2020).
Attention! Hors contexte clinique évocateur, un sous-décalage de ST en VR n’est pas synonyme d’une lésion coronaire aiguë.
Description ECG
Sous-décalage de ST > 1 mm dans au moins six dérivations avec sus-décalage de ST en dérivation VR > 0,5 mm ou dérivation V1 [1][2].
- Un sus-décalage de ST modéré en dérivation VR > 0,05 mV (0,5 mm) associé à un sous-décalage du segment ST étendu en dérivations antérieures et inférieures révèlent souvent des lésions coronaires sévères et s’accompagne d’une mortalité hospitalière d’autant plus élevée que le sus-décalage est prononcé [3]. Plus le sus-décalage de ST est franc en dérivation VR, plus le risque de forme sévère d’occlusion coronaire sévère augmente [8]. En étude multivariée, un ST+ ≥ 1 mm en VR permet d’identifier une atteinte sévère tronc commun/tritronculaire avec une sensibilité de 80%, une spécificité de 93%, une VPP de 56% et une VPN de 98% [4]. La présence de ce signe et l’amplitude du sus-décalage de ST en VR aggravent le pronostic des patients sans élévation de ST classés à risque faible ou intermédiaire par le score Grace [5][6]. L’intelligence artificielle (PmCardio®) est très performante pour reconnaitre une lésion coronaire aiguë en cas de sus-décalage de ST en situation clinique compatible (Terporten 2025, zéro faux positif [12]).
- Un sus-décalage de ST associé en V1 ou VL augmente la spécificité de ce signe (Smith 2025 [11]). En revanche, une tachycardie en diminue la spécificité car les besoins accrus en oxygène du myocarde peuvent provoquer une ischémie fonctionnelle.
NB. Le sus-décalage de ST en VR correspond aux sous-décalages de ST en DI et DII puisque VR = -1/2 (DI + DII) et c’est donc le sous-décalage de ST en DI et DII qui aident au diagnostic d’occlusion coronaire.
Les complexes QRS sont généralement fins et peu modifiés. Des ondes Q pathologiques aggravent le pronostic [1].

NB. Un bloc de branche droit (fasciculaire ou bifasciculaire) est possible et ne modifie pas l’aspect de la repolarisation ischémique ni sa signification (cf. SCA avec bloc de branche). Voir ECG ci-dessous enregistré juste avant une fibrillation ventriculaire (cf. MORT en DIRECT ?).

Diagnostics différentiels
1 – La souffrance ischémique du myocarde sans occlusion coronaire
Une souffrance myocardique par inadéquation entre les apports et les besoins du myocarde (ex. tachycardie sévère, hypovolémie, sepsis, acidose, hypoxie, anémie…) peut s’accompagner d’anomalies similaires de la repolarisation [7]. Il est donc indispensable d’intégrer les données de la clinique, de la biologie, et si possible de l’échocardiographie avant de « traiter un ECG » comme un SCA à haut risque (cf. blog de S Smith avec écho [9]).
Des subtilités ECG peuvent aider à départager ces deux diagnostics.
- En cas d’occlusion coronaire aiguë, la fréquence cardiaque est normale ou peu rapide (sauf choc cardiogénique ou FA associée), le sous-décalage de ST est plutôt ascendant et profond, le ST+ en VR/V1 franc (ex. ≥ 1 mm). Les QRS peuvent être modifiés par l’ischémie (Ondes Q ou QRS fragmentés).

- En cas d’ischémie fonctionnelle, la fréquence cardiaque est plutôt élevée, le sous-décalage de ST est plutôt descendant (max ≤ 3 mm) et le le ST+ modéré en VR/V1 (ex. ≤ 1 mm).

2 – Péricardite liquidienne
Livre ECG de A à Z et autres (P. Taboulet, 2e ed. 2025)
Faîtes des quiz (site web)
YouTube : ma playlist https://www.youtube.com/c/PierreTaboulet-ECG)
YouTube (PT 10 min) : ECG Minute (hebdomadaire 10 min)
YouTube (PT déc 2022, 59 min) : Pourquoi le diagnostic ECG d’un infarctus (SCA) est difficile ?
Si vous souhaitez améliorer ce contenu, merci de me contacter
Cas cliniques et ECG [9] Autres références
Quiz Homme 36 ans. Douleur thoracique. V1 et VR se ressemblent. Pourquoi ?
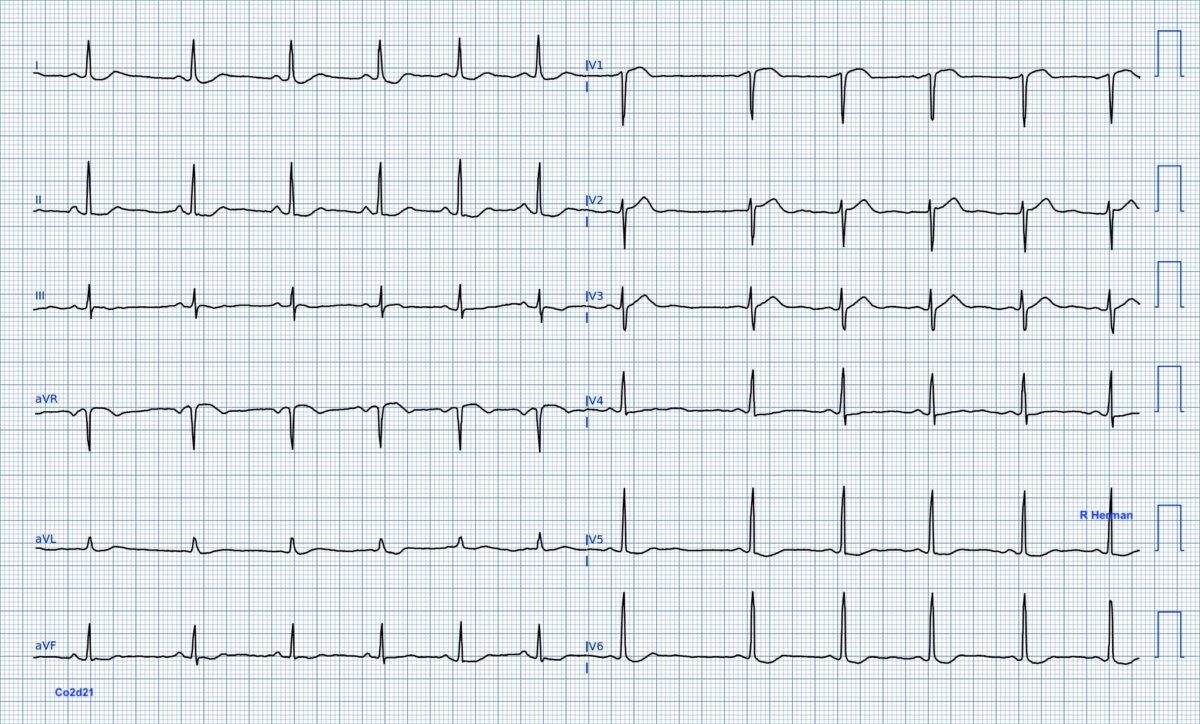
Réponse quiz: Il existe un discret ST- V4-V6-DI-II-VF et VL avec un miroir opposé à l’apex du coeur, un ST+ en VR-V1, témoignant d’une occlusion coronaire proximale possible de l’IVA. Les QRS V2V3 sont bas voltés, comparés à d’habitude, car l’occlusion de la première septale par un thrombus modifie leur taille !
Références réservées aux abonnés
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire




