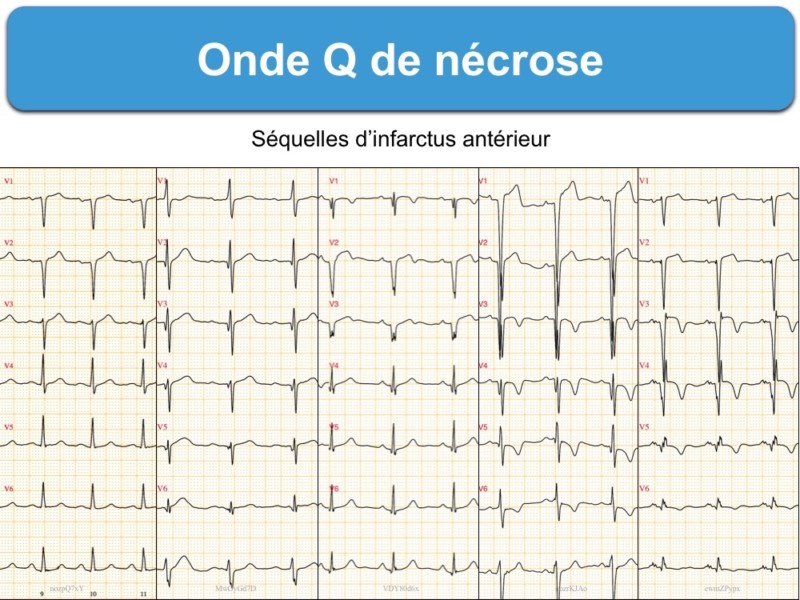
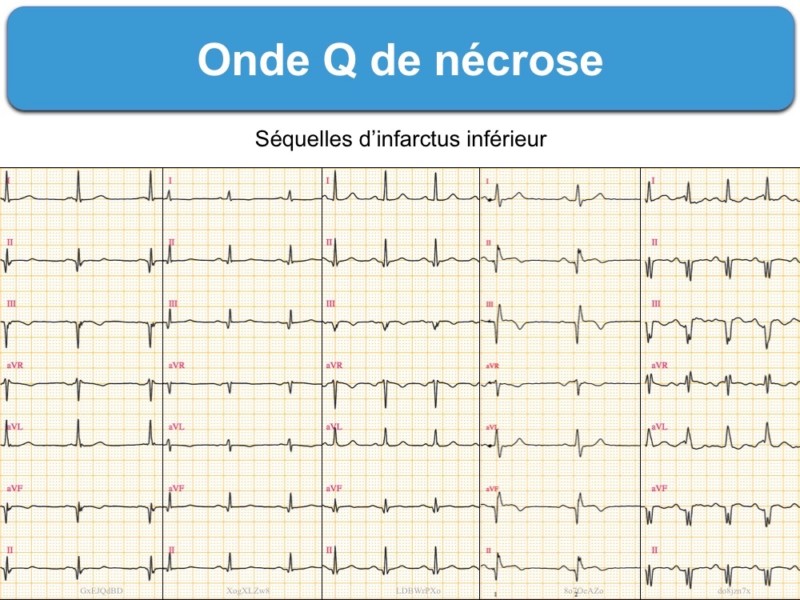
Onde Q (première négativité du complexe QRS) en rapport avec un infarctus à son début ou une séquelle d’infarctus [1].
Physiopathologie
Les ondes Q de nécrose correspondent à un « trou électrique » situé sous l’électrode qui l’enregistre [2]. Quand l’endocarde de la paroi opposée se dépolarise physiologiquement (perte du potentiel électronégatif des myocytes) cela génère un mini-courant de charges positives qui s’éloigne de l’endocarde vers l’épicarde et se traduit par l’équivalent d’un courant de charges négatives qui se rapproche de l’électrode qui enregistre et donc une déflexion négative initiale du complexe QRS (appelée onde Q).
Elles peuvent apparaître dans les premières heures d’un infarctus aigu (cf. Infarctus ST+). Elles peuvent manquer au cours d’infarctus « rudimentaires » ou être non visualisables par un ECG à seulement 12 pistes (ex. Infarctus basal). Elles peuvent régresser ou bien persister toute la vie (cf. Séquelle de nécrose). Plus rarement, elles peuvent disparaître en cas d’infarctus multiples en territoires électriques opposés [4]. Ainsi, une onde Q de nécrose supérieure (latéral haute DI-VL ou septale V1-V3) peut faire disparaître une onde Q en territoire inférieur (remplacement des ondes Q par un aspect en M ou des déflexions initiales multiples).
Elles peuvent être découvertes fortuitement et révéler une cardiopathie ischémique (« infarctus passé inaperçu »).
Définition
Selon la définition universelle de l’infarctus (2018) [1], toute onde Q qui a l’un des critères suivants évoque une séquelle de nécrose, en l’absence d’hypertrophie ventriculaire gauche ou bloc de branche gauche.
– Durée de Q ≥ 30 ms et significative (≥ 0,1 mV) ou aspect QS dans deux dérivations contiguës inférieures (DIII-VF-DII), antérolatérales (V4-V6), latérales hautes (DI, VL ou V6) ou basales (V7-V9).
– Durée de Q > 20 ms ou aspect QS dans les deux dérivations septales V2-V3. L’aspect QS en V1 est normal.

Thygesen K et coll. (2018) : « La spécificité des ondes Q pour le diagnostic ECG d’infarctus ou de séquelle est plus grande lorsque les ondes Q apparaissent dans plusieurs dérivations ou groupes de dérivations, ou sont > 40 ms. Lorsque les ondes Q sont associées à des déviations du ST ou à des modifications de l’onde T dans les mêmes dérivations, la probabilité d’infarctus ou de séquelle est augmentée ; par exemple, des ondes Q mineures ≥ 0,02 s et < 0,03 s d’une profondeur ≥ 1 mm sont évocatrices d’infarctus antérieur si elles sont accompagnées d’ondes T inversées dans le même groupe de dérivations » [1].
Séquelle de nécrose et bloc de branche
- Voir : Séquelle de nécrose et BBD
- Voir : Séquelle de nécrose et BBG
- Voir : Séquelle de nécrose et pacemaker
Diagnostics différentiels
Les critères diagnostiques ci-dessus sont peu sensibles et peu spécifiques isolément [1]. Il faut évoquer d’autres étiologies :

- Ondes q septales physiologiques, fines (< 30 ms) et peu profondes (< 0,25 de l’amplitude de R) [1].
- Ondes Q générées par une inversion des électrodes des membres ou un situs inversus
- Ondes Q de pseudonécrose, expression amplifiée de la dépolarisation septale en cas d’hypertrophie ventriculaire gauche ou droite
- Ondes Q de fibrose myocardique (cardiomyopathie, amylose)
- Péricardite aiguë avec myocardite
- Tako tsubo
- Préexcitation ventriculaire
- Bloc de branche gauche
- Rythme ventriculaire électroentraîné
Les ondes Q larges ≥ 40 ms dans deux dérivations contiguës sont de mauvais pronostic au long terme après un infarctus avec FEVG modérément altérée (35-50%) [5]
Astuces et pièges, Minnesota code, références (abonnés)
Astuces et pièges
- Un aspect QS est une onde Q non suivie par une onde R (ou r < 1 mm) est en faveur d’une séquelle de nécrose myocardique, sauf en V1(V2) où il peut correspondre à une variante ECG de la normale en V1(V2), un bloc de branche gauche ou une hypertrophie VG.
- Une onde Q élargie avec Q/R > 25 % dans deux dérivations contiguës est évocatrice de séquelle de nécrose [5].
- Une onde Q de nécrose peut être masquée par un bloc fasciculaire ou un bloc de branche gauche complet, mais pas par un bloc de branche droit (cf. Infarctus et bloc de branche).
- Les ondes Q peuvent disparaître lorsque survient un second infarctus avec onde Q dans le territoire opposé. Dans ce cas, le QRS d’une des régions infarcies prend un aspect en M ou en W [3]. Cet aspect fragmenté des complexes QRS est évocateur, mais n’est pas spécifique d’une origine ischémique (cf. Complexes QRS fragmentés).
- La présence d’une onde R > 40 ms en V1–V2 avec R/S > 1 et une onde T positive et concordante (en l’absence d’anomalie de conduction) est considérée comme un équivalent de séquelle de nécrose basale [1].
- Une onde Q ≥ 30 ms et profondeur ≥ 1 mm isolée en DIII (avec q < 30 ms en VF et DII) peut traduire une séquelle d’infarctus dans une population à risque [6].
- Les ondes Q de nécrose persistent en général toute la vie sous forme d’une séquelle de nécrose ou d’un anévrisme ventriculaire. Elles peuvent parfois s’estomper avec le temps et disparaître complètement.
Voir aussi : Séquelle de nécrose
Si vous souhaitez améliorer ce contenu, merci de me contacter
Livre ECG de A à Z et autres (P. Taboulet, 2e ed. 2025)
Faîtes des quiz (site web) : plusieurs niveaux de connaissance 1 à 3).
YouTube : ma playlist https://www.youtube.com/c/PierreTaboulet-ECG)
YouTube : ECG Minute (hebdomadaire 10 min)
Inscrivez-vous à ma newsletter hebdomadaire (https://www.e-cardiogram.com/newsletter)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire