Expression électrique habituelle d’une occlusion coronaire aiguë dans les premières heures. La reconnaissance sur un ECG d’un infarctus ST+ est cruciale, car elle conduit à une prise en charge spécifique (ESC 2018 ou AHA 2025 [8]).
Critères diagnostiques ECG
Les critères ECG sont définis dans la 4e définition de l’infarctus en 2018 (Fourth Universal Definition of Myocardial Infarction [1]). Ils ne s’appliquent qu’en situation clinique compatible avec une ischémie myocardique prolongée (douleur thoracique ou équivalent, syncope, dyspnée inexpliquée, mort subite récupérée…) et en présence d’anomalies persistantes du segment ST (ex. « persistant ST-elevation« ).
- Le premier critère est un nouveau (ou présumé nouveau) sus-décalage de ST au niveau du point J dans au moins deux dérivations contiguës ou adjacentes : en V2-V3 ≥ 0,2 mV (2 mm) chez l’homme après 40 ans (≥ 2,5 mV avant 40 ans) et ≥ 0,15 mV (1,5 mm) chez la femme ou ≥ 0,1 mV (1 mm) dans les autres dérivations [1][8].
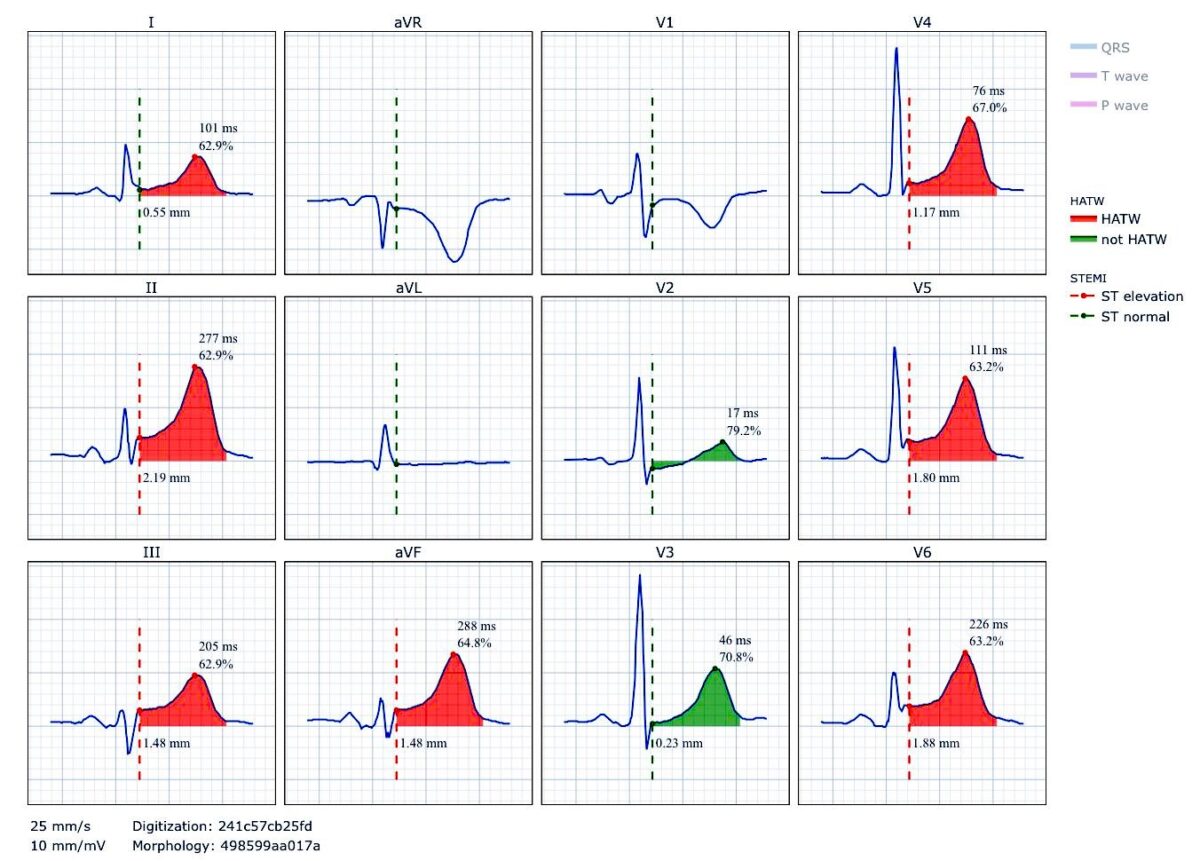
Les ordinateurs peuvent aider à la mesure du sus-décalage de ST au niveau du point J (ci-dessous infarctus ST+)
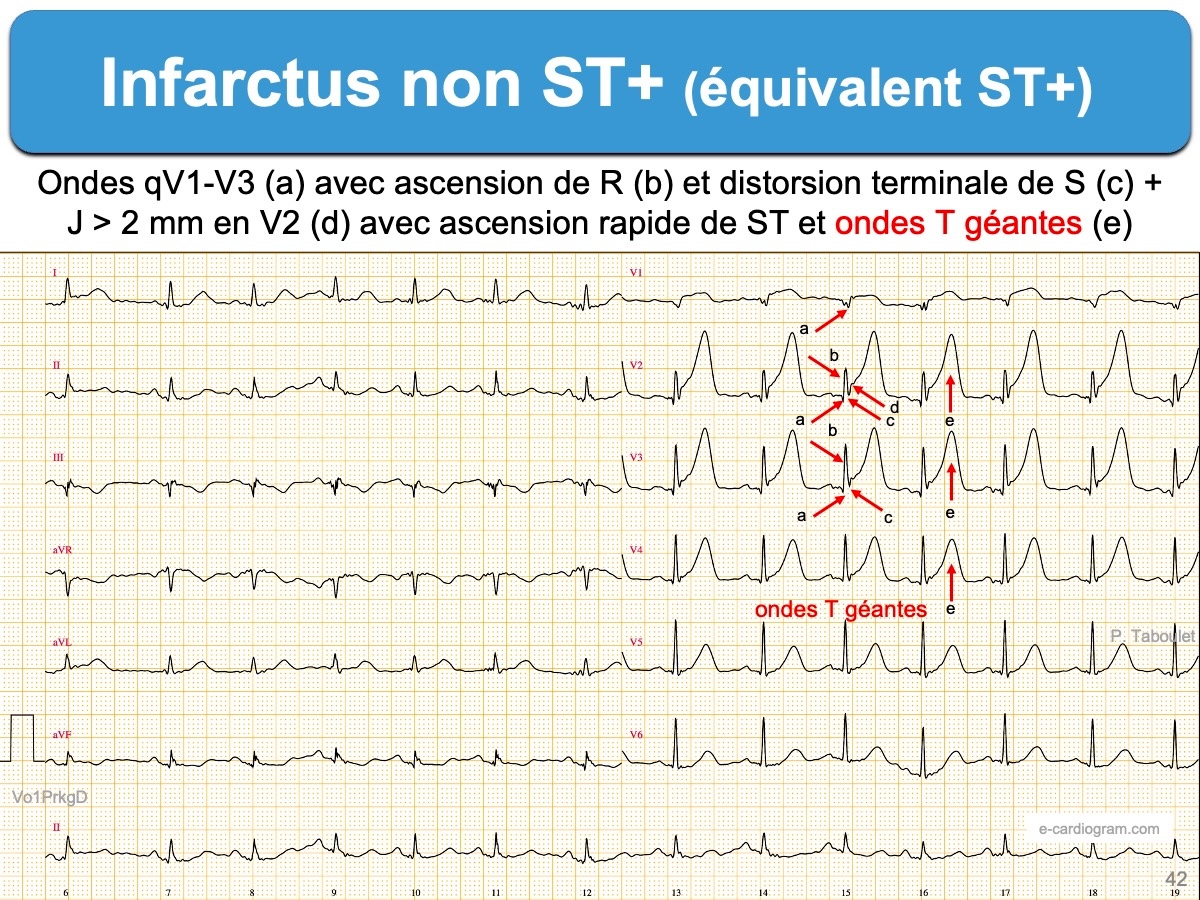
Ce critère manque de sensibilité (faux négatifs), car il existe d’authentiques infarctus évolutifs avec une élévation plus modeste (subtile) du ST dans deux dérivations (ex. < 1 mm) ou une élévation > 1 mm dans une seule dérivation, en particulier quand les QRS sont bas voltés ou l’onde R non proéminente (R < S). Cela s’observe principalement dans les territoires électriques inférieur (cf. Infarctus inférieur), latéral-haut (cf. Infarctus latéral), basal ou ventriculaire droit (cf. Infarctus ST+ subtils). Cela s’observe aussi en l’absence de ST+ (cf. Equivalents ST+).
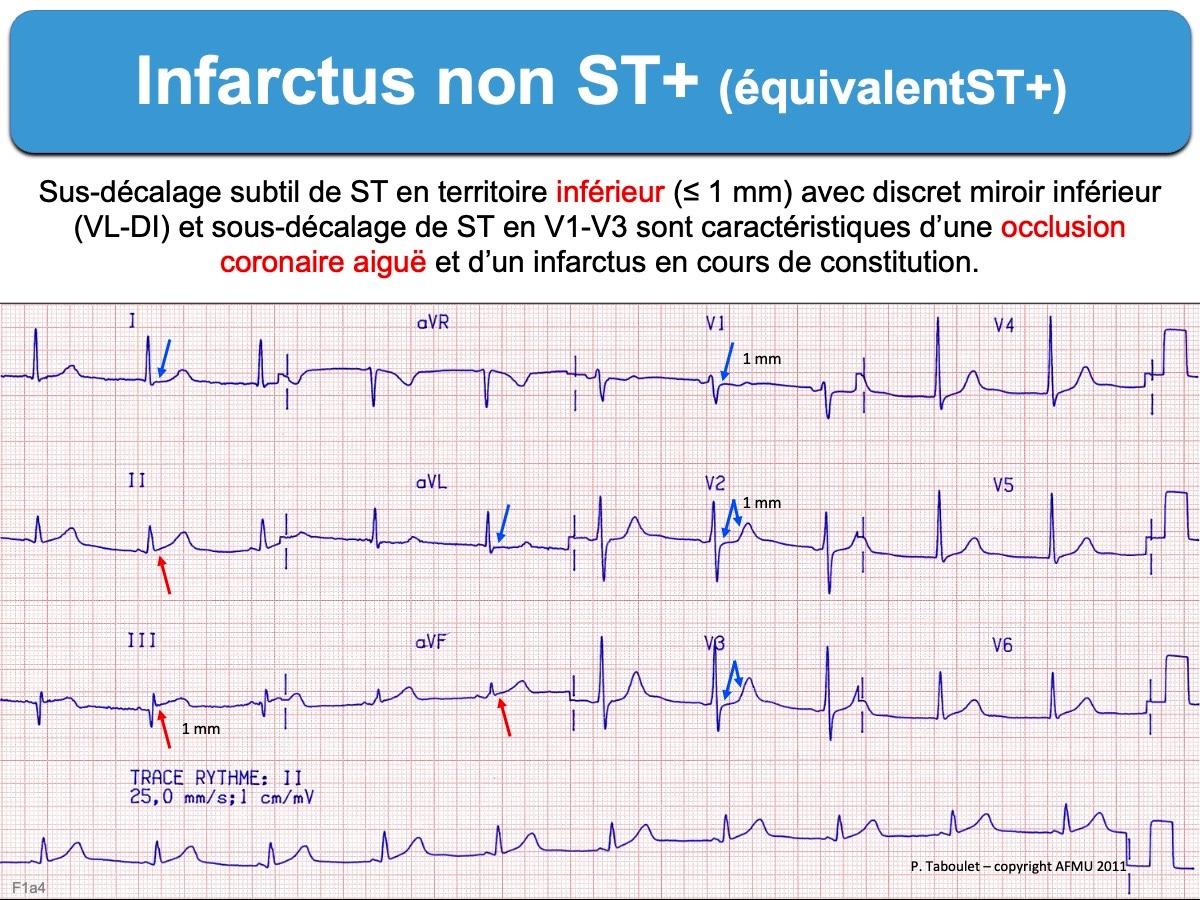
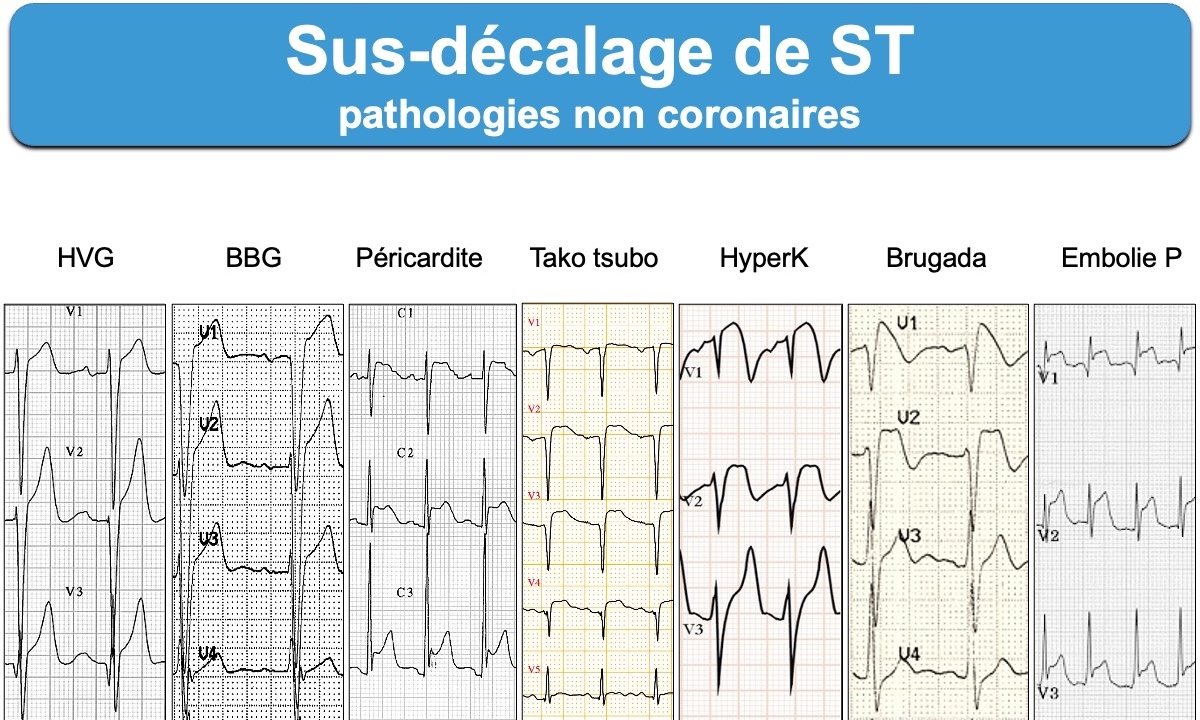
Ce critère manque aussi de spécificité (faux positifs), car de nombreux patients ont un sus-décalage du point J qui peut atteindre 3-4 mm en V2-V3 lorsque les QRS sont amples chez un sujet masculin jeune (cf. Variante de repolarisation ventriculaire), en cas d’hypertrophie ventriculaire gauche ou bloc de branche gauche et de très nombreuses pathologies ± aiguës (cf. sus-décalage de ST : étiologies non ischémiques) [2][3].
Le sus-décalage du point J n’est qu’un des éléments du diagnostic positif d’occlusion coronaire aiguë, tant s’en faut.
- Le second critère est l’existence d’un bloc de branche gauche dont la repolarisation diffère de la règle de la discordance appropriée qui prévaut en cas de complexes QRS larges (concordance ou majoration de la discordance entre la polarité du complexe QRS et celle de la repolarisation au niveau du point J (cf. Critères de Sgarbossa, Discordance appropriée) [1]. Cette attitude peut être étendue à d’autres anomalies de base et notamment un pacemaker, un BBD et une HVG (cf. Infarctus et pacemaker, Infarctus et HVG, Infarctus et BBD).
- Le troisième critère est un sous-décalage de ST limité de V1 à V3 (≥ 0,5 mm), en particulier lorsque l’onde T est positive. Ce critère semble paradoxal, mais il peut témoigner d’un infarctus basal dont seul le miroir est visible en V1-V3(V4) sur un tracé de douze dérivations. Le diagnostic peut être confirmé par l’enregistrement précoce d’un sus-décalage de ST ≥ 0,5 mm dans au moins deux dérivations (voire une seule) de V7 à V9 (cf. Infarctus basal). Ce critère est fréquemment associé à un infarctus ST+ inférieur. Lorsqu’il est isolé, il est rarement reconnu – à tort – comme un équivalent ST+.

Trucs et pièges
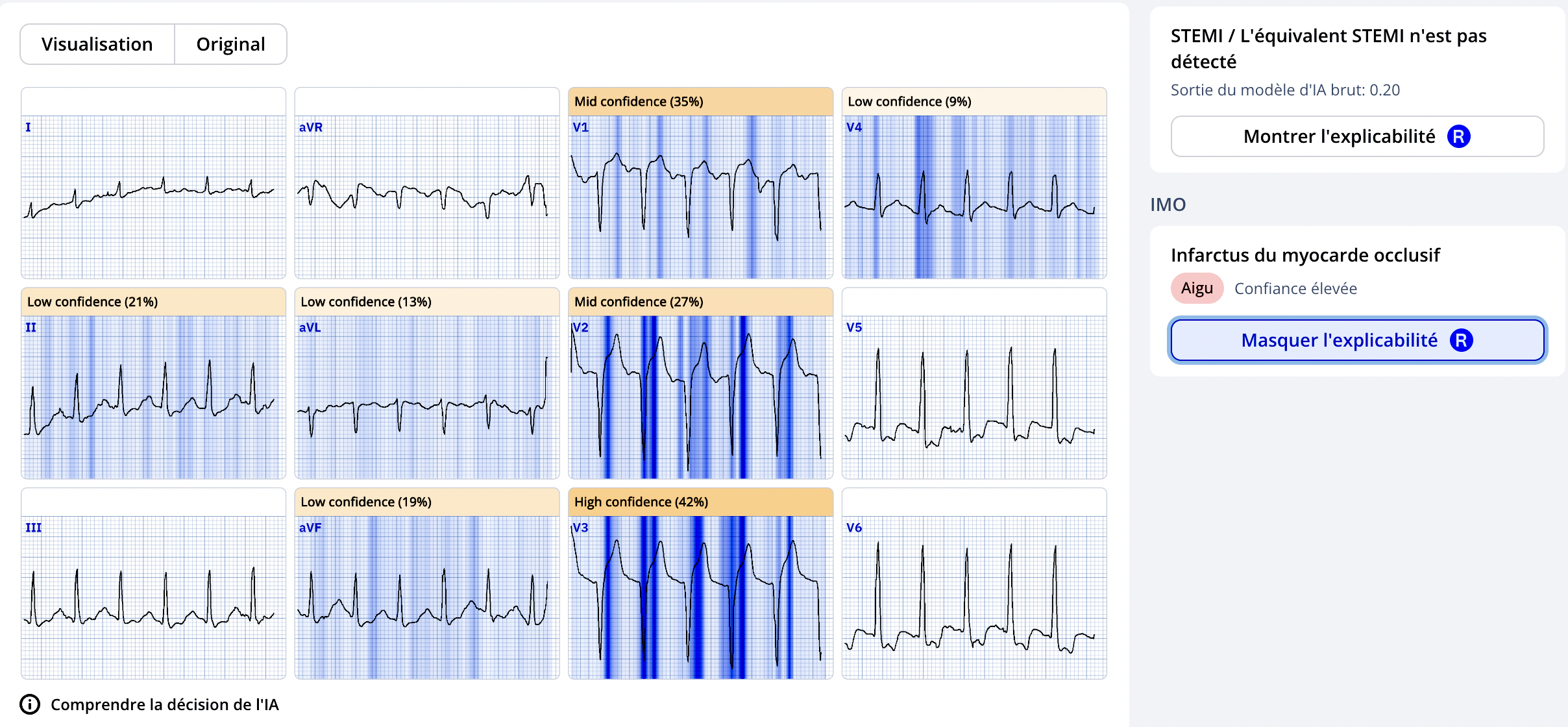
Cette classification académique (ST+ ou non ST+) présente de nombreuses faiblesses (faux positifs et faux négatifs). Il faut savoir qu’environ 30% des malades avec un ECG non ST+ (selon le premier critère) présentent une occlusion coronaire prouvée par la coronarographie [6][7]. On appelle ces entités des équivalents ST+ (« occlusion myocardial infarctus« ) [5].
- Malgré l’absence de sus-décalage académique du point J dans deux dérivations contiguës, d’autres critères permettent de suspecter une occlusion coronaire aigüe : ondes T amples (‘hyperacute T-waves« ), infarctus ST+ subtils, sous-décalage de ST isolé en V1-V3(V4), sous-décalage de ST dans ≥ 6 dérivations et ST+ en VR/V1(VL), onde T de de Winter et QRS larges avec perte de la discordance appropriée … (cf. Equivalents-ST+).
- Dans les cas douteux, précoces, tardifs ou subtils, il est nécessaire de rechercher des ondes T amples, des complexes QRS modifiés par l’ischémie, un sous-décalage de ST en miroir du ST+ en dérivations opposées, et parfois un intervalle QT long, une alternance électrique de l’onde T (« pattern recognition » [7]) ou des troubles du rythme évocateurs (cf. Infarctus et trouble du rythme). Il faut également répéter les tracés pour détecter des changements dynamiques du segment ST (majoration du sus-décalage) ou des QRS (cf. ECG en situation ischémique).
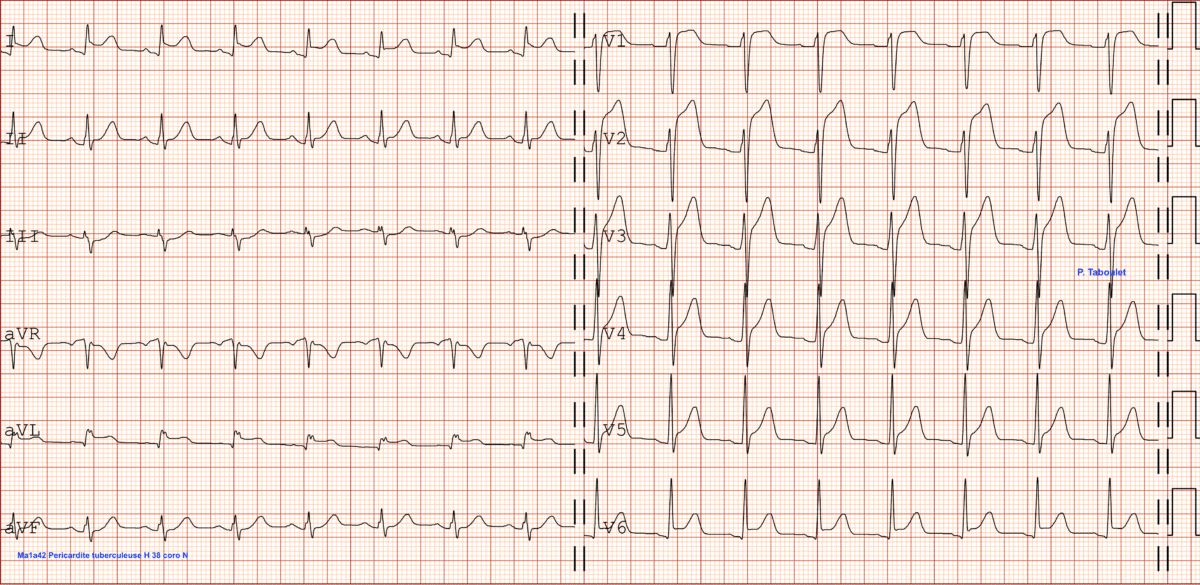
- L’absence d’anomalies des QRS peut aider à reconnaitre une péricardite aiguë en cas de ST+ plutôt diffus, mais ce signe n’est pas diagnostic à lui seul. Ci-dessous, homme 32 ans, péricardite tuberculeuse.
- L’intervalle QT peut raccourcir en raison de la libération intracellulaire du calcium sarcoplasmique liée à l’ischémie.
- C’est souvent sur l’évolution des tracés ou la comparaison avec un ECG antérieur que le diagnostic d’occlusion coronaire aigu peut être porté, mais « time is muscle » : chaque heure entraine une perte de muscle ventriculaire qui ne récupérera pas, en particulier les six premieres heures (lire synthèse Smith 2025/01/24 [11]).
The progression of ECG findings seen during acute coronary occlusion and reperfusion (The OMI Manifesto. S. Smith 2018/04)

- Un piège difficile à résoudre est le sus-décalage de ST qui persiste après un infarctus ancien ou un sus-décalage de ST qui réapparait en condition de bas débit (tachycardie, hypoxie, sepsis, anémie…) chez un coronarien (state of low flow in preexisting obstructive CAD).
Traitement
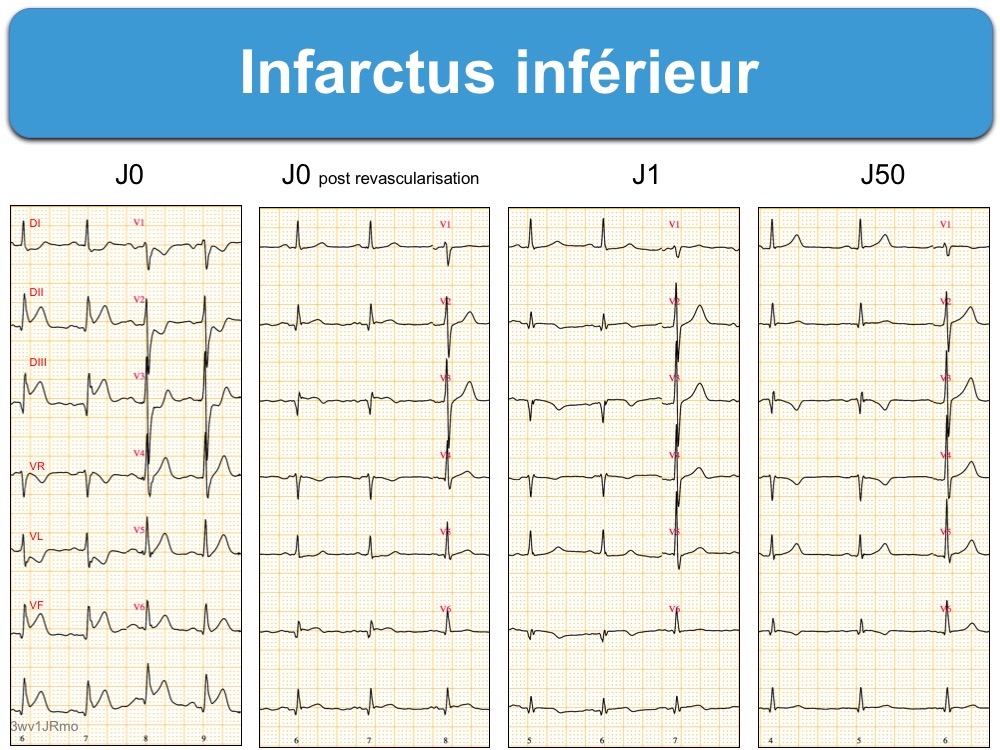
Une revascularisation précoce de l’artère coronaire occluse peut normaliser l’ECG ou laisser la trace d’une séquelle de nécrose (voir ci-dessous).
Vidéo YouTube (P. Taboulet, 40 min). Les équivalents ST+ à haut risque
Le Blog de S. Smith critique sévèrement la classification des SCA non ST+/ ST+ qui conduit à sous-estimer le nombre d’occlusions coronaires aigües qui nécessite une reperfusion coronaire.
- One hour lecture on Subtle ECG findings of Acute LAD Occlusion
- The OMI Manifesto (avril 2018)
- Initial Reperfusion T-waves, Followed by Pseudonormalization. Diagnosis?
- ST changes due to limb lead LVH?
- Anatomy of a Missed LAD Occlusion (classified as a NonSTEMI)
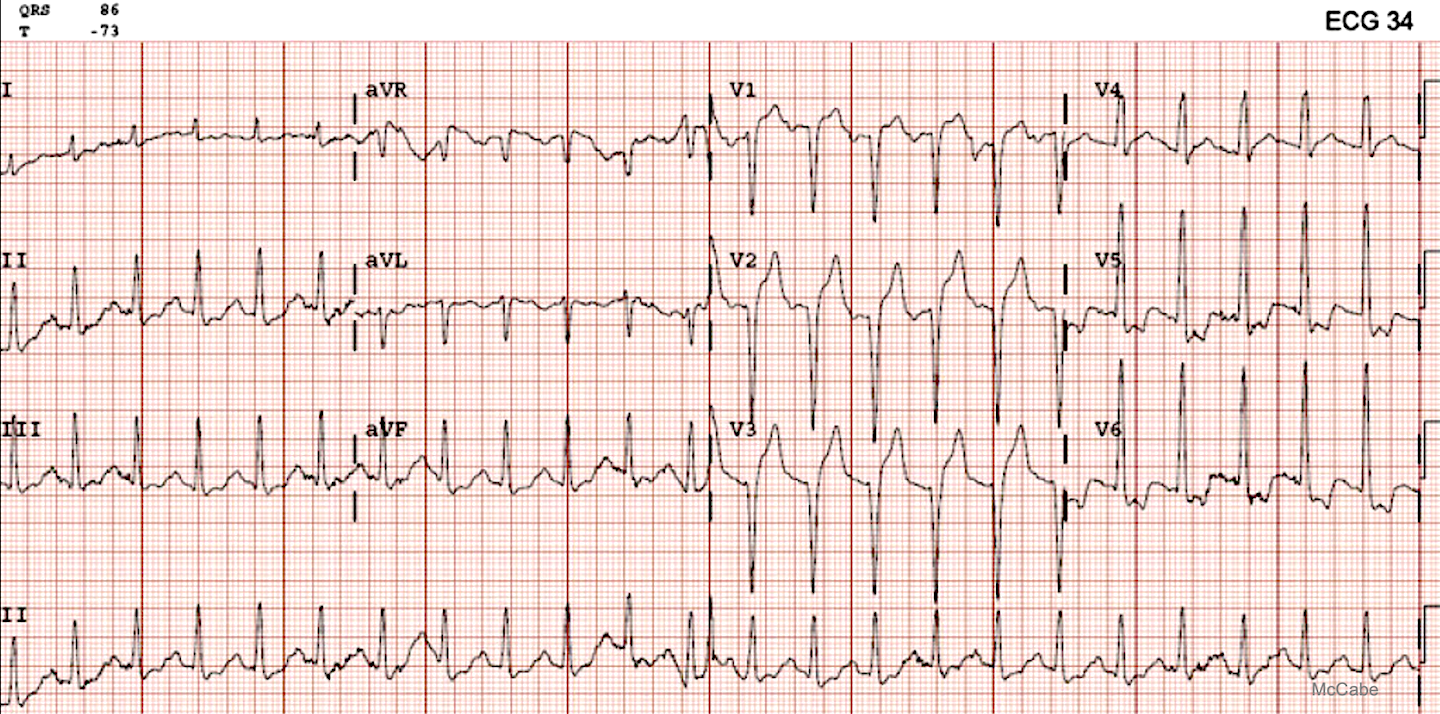
Test de McCabe. 36 ECG pour évaluer votre performance à la reconnaissance d’un Infarctus ST+ (Vidéo avec solutions sur YouTube). Voir ci-dessous l’apport de l’IA de PM Cardio OMI (app téléchargeable).
Pronostic
Les éléments ECG précoces associés à un mauvais pronostic sont un nombre élevé de dérivations impliquées par le sus-décalage de ST, l’importance de celui-ci (ex. Onde de Pardee) ou sa localisation en dérivation V1 (cf. Infarctus inférieur) et/ou VR (cf. Dérivation VR), l’existence d’un miroir, la somme des décalages positifs et négatifs, l’élargissement des QRS (cf. Complexes QRS larges) ou la fragmentation des QRS (cf. Complexes QRS fragmentés), l’apparition d’un bloc de branche, l’existence d’une tachycardie ou des complications rythmologiques comme une FA ou des TV (cf. Infarctus et arythmie).
YouTube : ma playlist
Faîtes des quiz sur le site web (plusieurs niveaux de connaissance 1 à 3).
Quiz. Patient de 67 ans, sans domicile fixe qui se plaint de hoquet rebelle et vomissements itératifs [10].
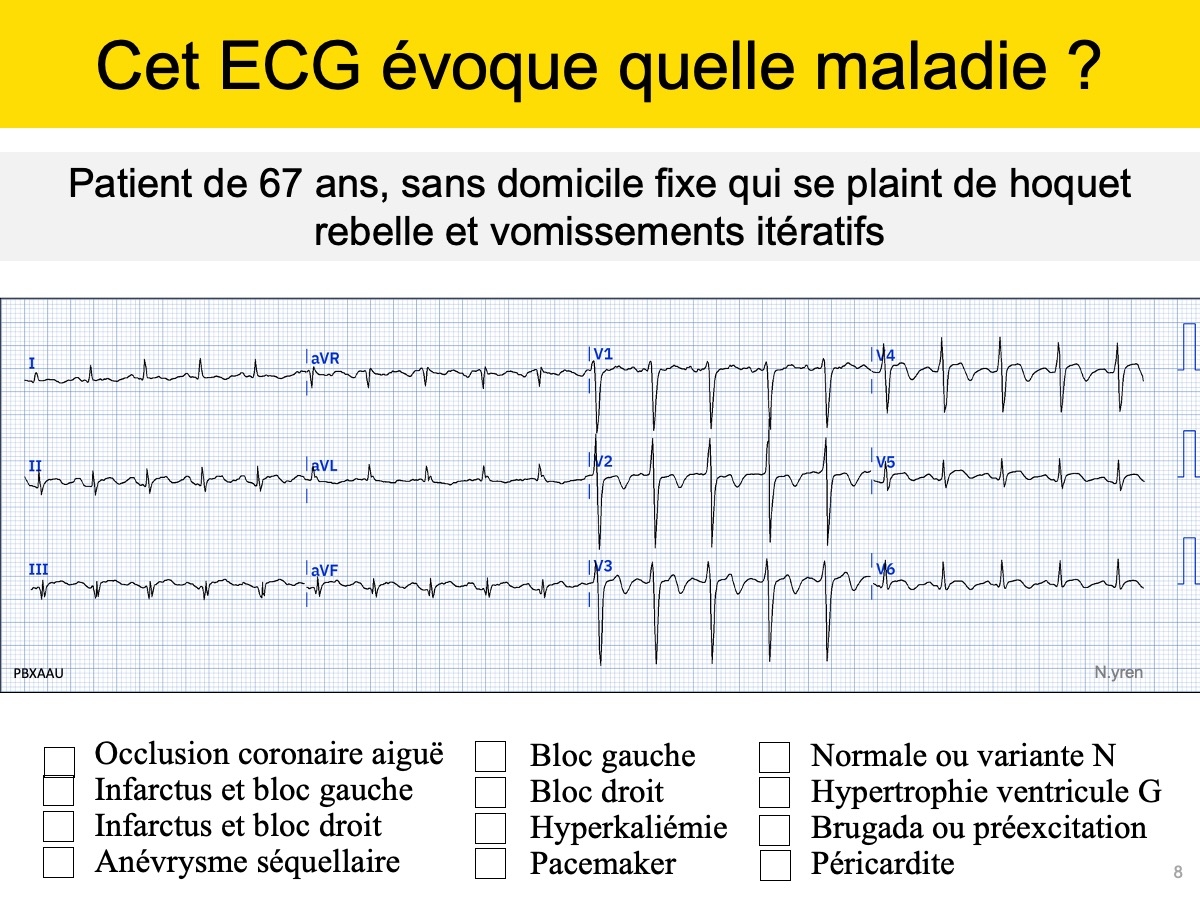
Solution quiz ou ci-dessous (abonnés). Aberration ou ectopie ventriculaire 2

Quiz F 70 ans, HTA réfractaire : Post-Renal Angioplasty Chest Discomfort. Infarctus ST+ ?
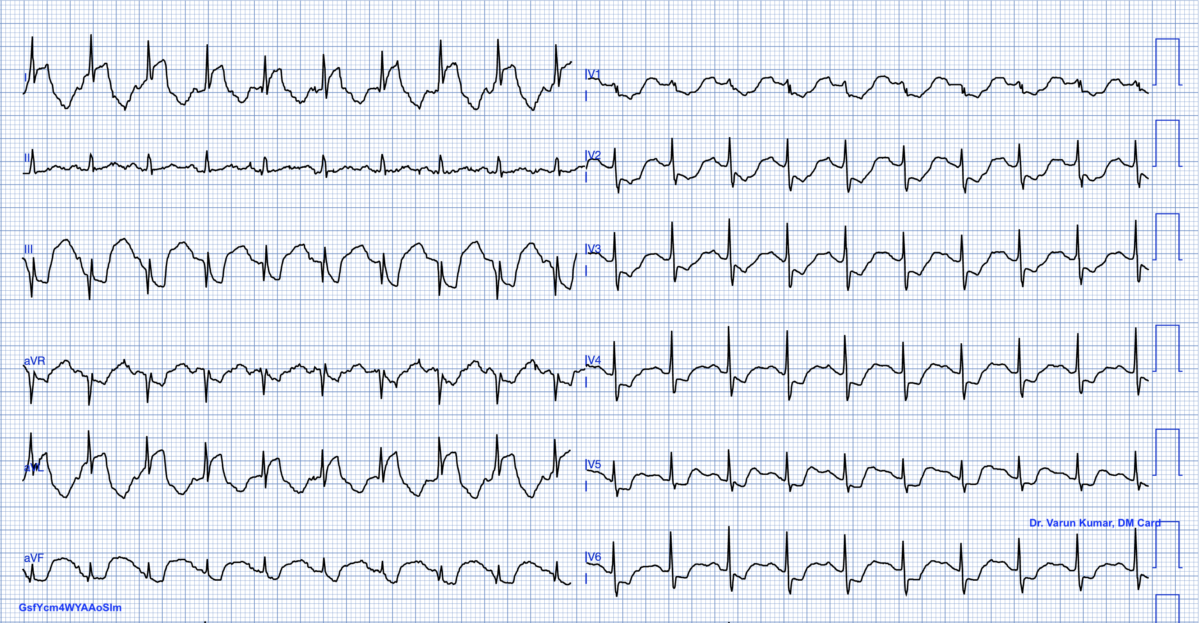
Réponse Quiz : NON (détails ci-dessous réservés membres premium)
Si vous souhaitez améliorer cette page, contactez-moi, merci
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire