Anomalies ECG qui persistent après un infarctus (nécrose selon Larousse : « mortification tissulaire et cellulaire se produisant au niveau d’un tissu, d’un organe« ).
Signes ECG
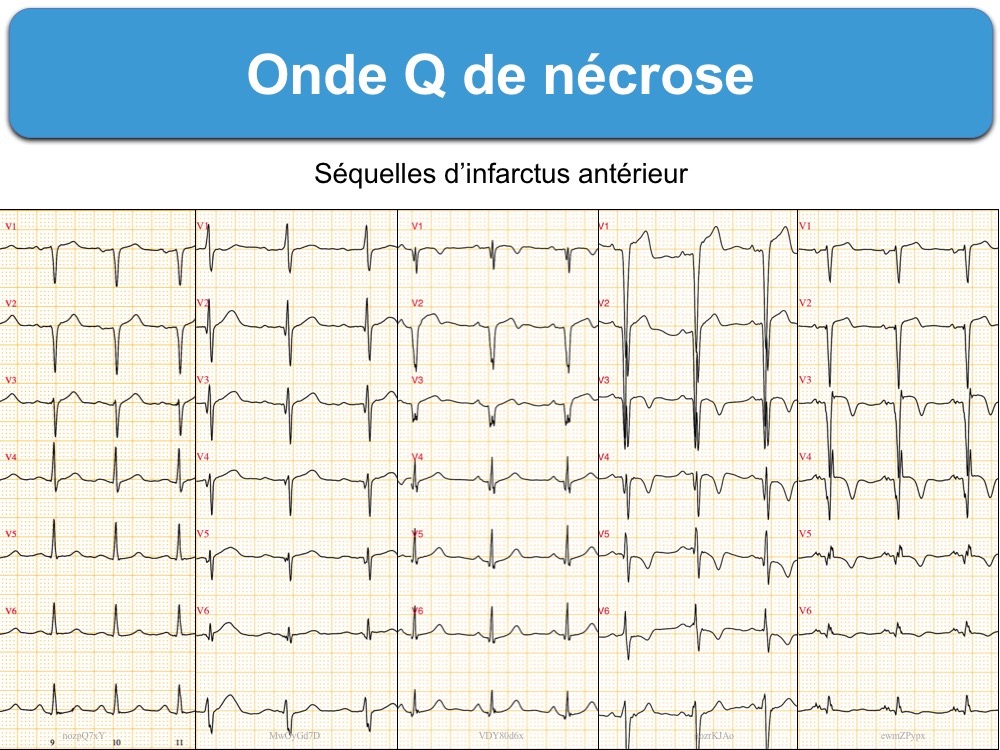
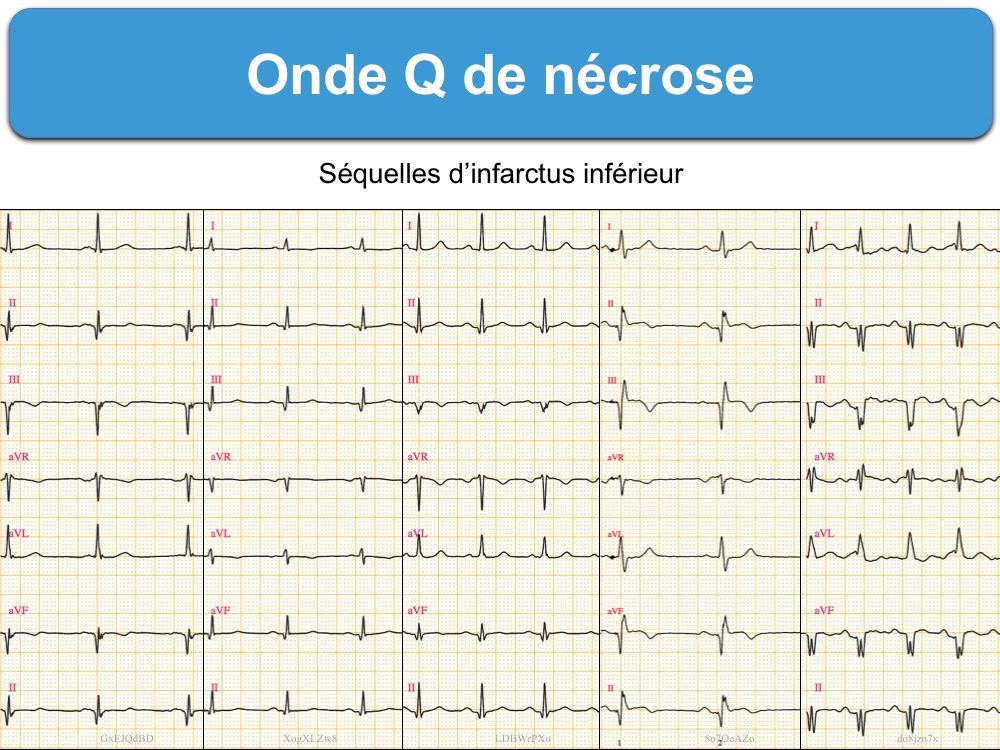
A – L’onde Q de nécrose
Une onde Q de nécrose est la séquelle électrique la plus habituelle d’un infarctus transmural (cf. Infarctus avec sus-décalage de ST). C’est un « trou électrique » au travers duquel on observe l’activité électrique de la paroi opposée à l’électrode qui l’enregistre (et où apparaît une onde R). Il faut la distinguer de l’onde q septale, peu profonde et fine < 30 ms, visible habituellement en (V4)V5-V6 et soit en DI-VL soit en DIII-VF et qui correspond à l’onde r de dépolarisation septale vue en miroir en dérivations opposées.
Les anomalies de l’onde Q (ou R) associée à une séquelle d’infarctus (en l’absence d’hypertrophie VG ou bloc de branche gauche) sont décrites dans la définition universelle de l’infarctus (2018) [1].
Astuces et pièges
Dans le territoire antérieur (V1-V6), les ondes Q de nécrose sont généralement faciles à reconnaître : QS isolé en V1 est normale, toute onde Q en V2-V3 > 20 ms, même peu profonde (1 mm) chez des patients à risque [8]] et toute onde Q large ≥ 30 ms et significative (≥ 1 mm) ou aspect QS dans deux dérivations contiguës antérolatérales (V4-V6) ou postérieures (V7-V9) [1].
Dans le territoire inférieur (DIII-VF-DII), une onde Q en DIII ≥ 30 ms est évocatrice. Plus l’onde Q est large et profonde en DIII et associée soit une onde R rabotée (Q ≥ R) ou absente, soit à une onde Q en DII soit à une anomalie de repolarisation de type ischémie myocardique (ST ou T), plus l’hypothèse d’une nécrose ancienne est grande (cf. Onde Q de nécrose, Minnesota Code, Score de Selvester). Une onde Q ≥ 30 ms en VF ou V2 est hautement suspecte de nécrose [7].
Néanmoins, il peut s’agir d’une pseudo onde Q de nécrose lié à une hypertrophie septale asymétrique (ou un bourrelet septal secondaire à de l’HTA), à une cardiomyopathie hypertrophique ou une cardiomyopathie amyloïde [9].

Dans le territoire basal (V8-V9), l’onde Q peut manquer, remplacée en V1-V2 par une onde R anormalement ample (R > S avec une onde T positive en l’absence d’anomalies de conduction) [1] et large > 40 ms [1] ou ≥ 40 ms [7]).
Dans le territoire latéral (DI-VL), l’onde Q peut manquer, remplacée par un microvoltage de l’onde R (ex. RV6 < 5 mm) et/ou des complexes QRS fragmentés (bloc focal) [3]. Lire aussi [4].

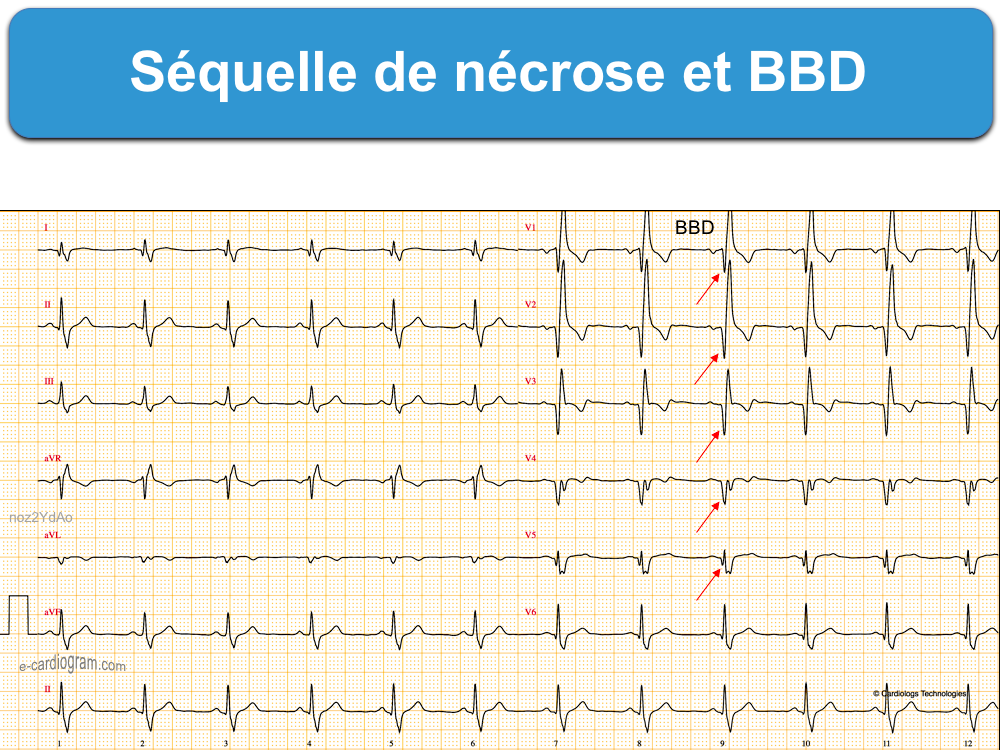
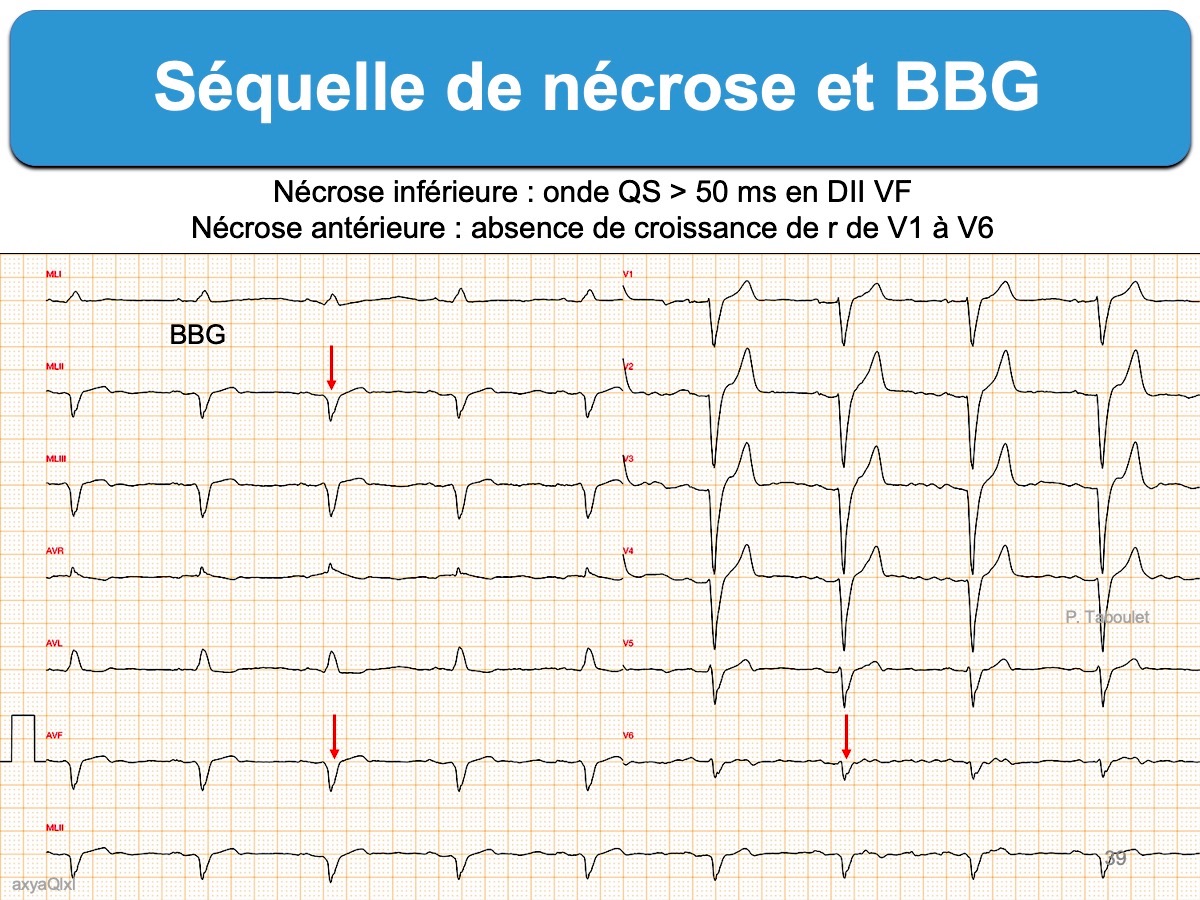
L’onde Q de nécrose n’est jamais masquée par un bloc de branche droit (cf. Séquelle de nécrose et BBD), mais peut être masquée en cas de bloc de branche gauche, de préexcitation ou de rythme électroentraîné (cf. Séquelle de nécrose et BBG, Score de Selvester).
L’onde Q de nécrose peut se transformer en cas d’infarctus multiples en territoires électriques opposés [5]. Ainsi, une séquelle de nécrose supérieure (latérale haute DI-VL ou septale V1-V3) peut transformer une séquelle de nécrose en territoire inférieur (remplacement des ondes Q par un aspect en M ou des déflexions initiales multiples similaires à des complexes QRS fragmentés). De même, une séquelle de nécrose postérieure peut transformer une séquelle de nécrose septale (remplacement des ondes Q par un aspect en W) [5].
Une onde Q ≥ 40 ms dans une seule dérivation (sauf DIII ou VL) élève le risque de mortalité cardiovasculaire [2]. Les ondes Q de nécrose persistent en général toute la vie. Elles peuvent s’estomper avec le temps et disparaître complètement.
B – Anomalies de l’onde R ou du QRS
- Ondes R rabotées dans 2 dérivations contiguës : ex. une perte de la progression harmonieuse des ondes R, décroissance de R entre V1 et V4 ou onde R < 5 mm en V6.
- Ondes R amples et larges en V1-V2 (miroir d’une onde Q en V7-V9) : R ≥ S ou R ≥ 5 mm [1] et R > 40 ms [1] ou ≥ 40 ms [7].
- Complexes QRS fragmentés (aspect en M ou en W) : complexes QRS fragmentés
- Réapparition d’une onde q septale au cours d’un bloc incomplet gauche ou d’un bloc fasciculaire antérieur gauche.
- Microvoltage diffus en dérivations frontales dans le cadre d’un infarctus apical (V3-V4).
C – Anomalie de la repolarisation ventriculaire
La repolarisation ventriculaire d’un territoire infarci est généralement anormale.
Il peut s’agir d’une lésion sous-épicardique (ST+) qui persiste à distance d’un infarctus (cf. Anévrysme ventriculaire), d’une lésion sous-endocardique (ST-) et/ou d’ondes T inversées. Ces anomalies sont parfois les seuls témoins d’une nécrose ancienne. Elles favorisent le risque d’arythmie ventriculaire par réentrée (dispersion de la repolarisation du sein du ventricule) et automatisme anormal (post-dépolarisation).
Un allongement de l’intervalle QT est possible et expose au risque de torsades de pointe (cf. QT long).
Revue générale [6]
Diagnostics différentiels
Voir onde Q de nécrose
- Ondes q septales physiologiques, fines (< 30 ms) et peu profondes (< 0,25 de l’amplitude de R) [1].
- Inversion des électrodes des membres ou situs inversus
- Ondes Q de pseudonécrose
- Ondes Q de fibrose myocardique (cardiomyopathie, amylose)
- Infarctus aigu
- Myocardite aiguë
- Takotsubo
- S1Q3 de l’embolie pulmonaire ou de cœur pulmonaire chronique
- Préexcitation ventriculaire
QUIZ
Faites des quiz sur le site web (plusieurs niveaux de connaissance 1 à 3).
Si vous souhaitez améliorer ce contenu, merci de me contacter
Livre ECG de A à Z et autres (P. Taboulet, 2e ed. 2025)
YouTube : ma playlist https://www.youtube.com/c/PierreTaboulet-ECG)
YouTube : ECG Minute (hebdomadaire 10 min)
Inscrivez-vous à ma newsletter hebdomadaire (https://www.e-cardiogram.com/newsletter)
Références commentées
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire