Activité atriale prématurée. Les extrasystoles atriales sont secondaires à l’existence d’un foyer d’automatisme anormal situé dans l’oreillette gauche ou droite ou d’une veine pulmonaire.
Synonyme : dépolarisation atriale prématurée (CIM 10). Anglais : premature atrial complex
L’influx dépolarisant dépolarise habituellement le muscle atrial de proche en proche, puis le nœud AV, le faisceau de His et enfin les ventricules.
Diagnostic ECG
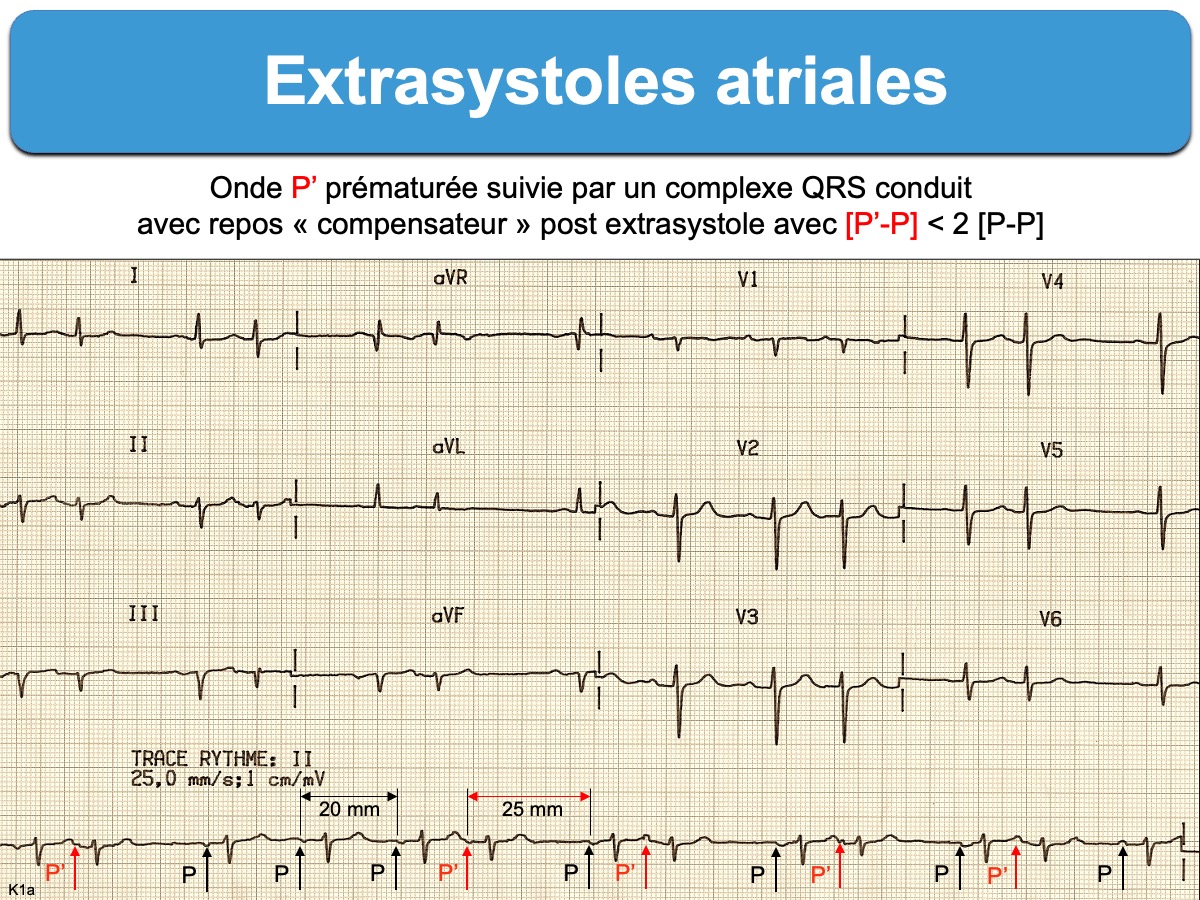
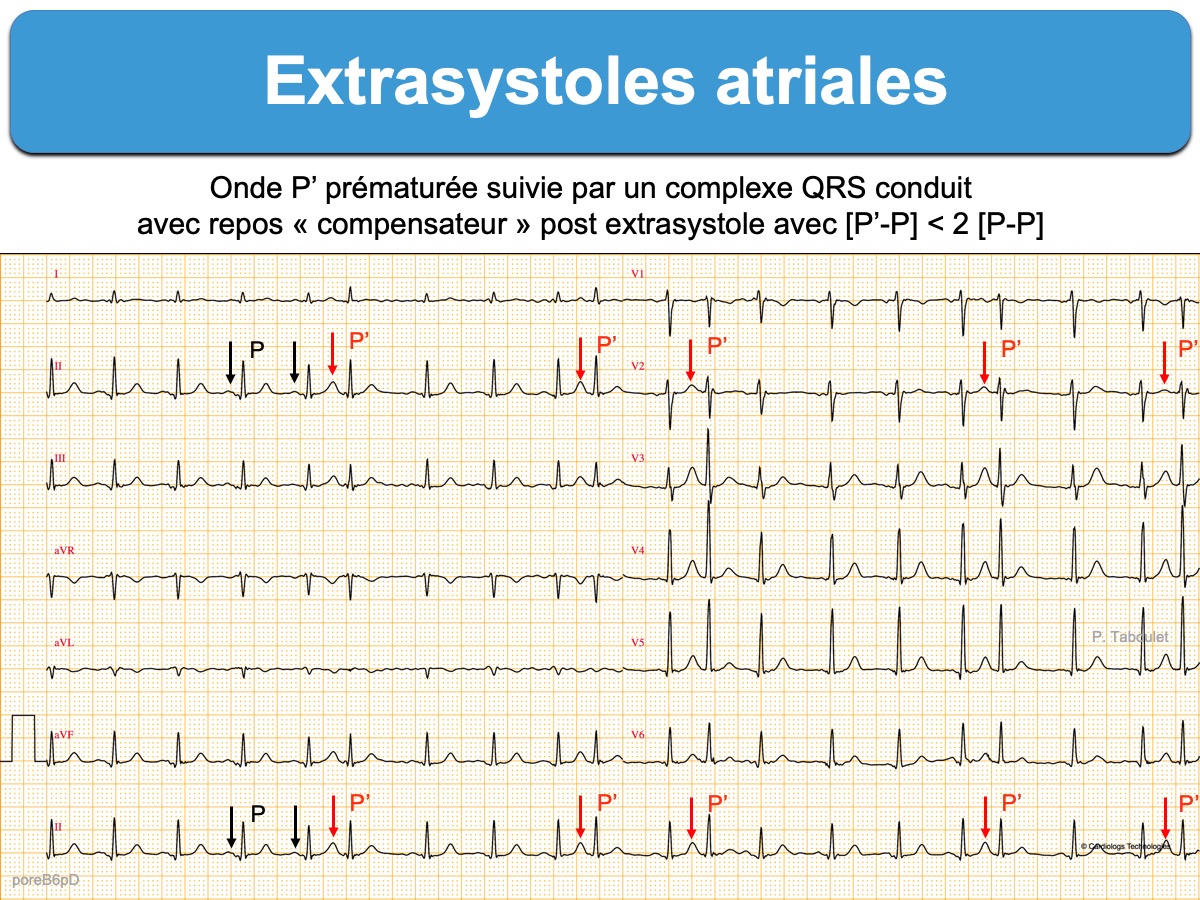
- Présence d’un atriogramme prématuré (onde P’), de morphologie différente* de l’onde P sinusale, sauf si elle naît à proximité du nœud sinusal.
- L’intervalle P’-R est souvent différent de l’intervalle P-R en rythme sinusal, parfois plus court si l’ESA naît dans l’oreillette droite basse, à proximité du noeud AV.
- Le complexe QRS conduit est généralement identique aux QRS d’origine sinusale.
- L’intervalle P’-P est inférieur au double de l’intervalle P-P sinusal car les ESA réinitialisent habituellement le nœud sinusal par voie rétrograde.
*Selon le site d’émergence de l’extrasystole atriale, la morphologie de l’onde P’ varie.
- Si elle naît dans la partie haute de l’oreillette droite, l’onde P’ est proche de l’onde P sinusale. Lorsqu’elle naît dans l’oreillette gauche, l’onde P’ est pointue en V1, négative en DI, V5 et V6.
- Si l’onde P’ est négative en DII, DIII et aVF, l’extrasystole peut naître dans la partie basse de l’oreillette droite, ou proche du sinus coronaire ou dans l’oreillette gauche.
Trucs et astuces ECG
- Certaines ESA sont masquées dans l’onde T précédente ou révélées par une légère encoche. Le complexe QRS consécutif peut alors être confondu avec une extrasystole jonctionnelle (si le QRS est fin) ou une extrasystole ventriculaire (si le QRS est large).
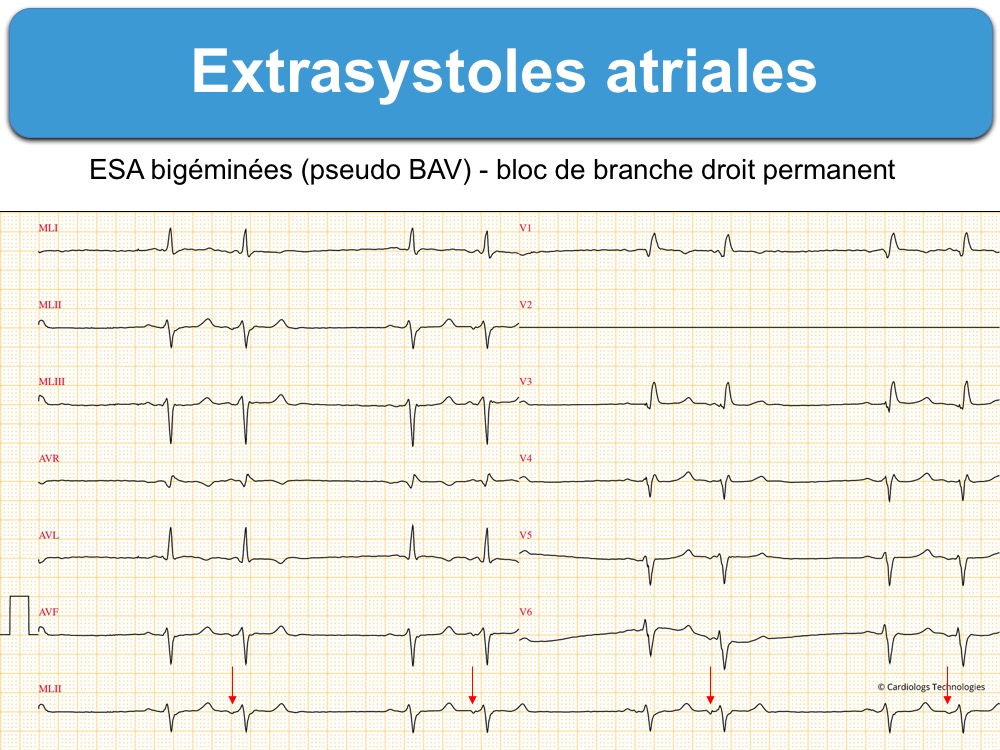
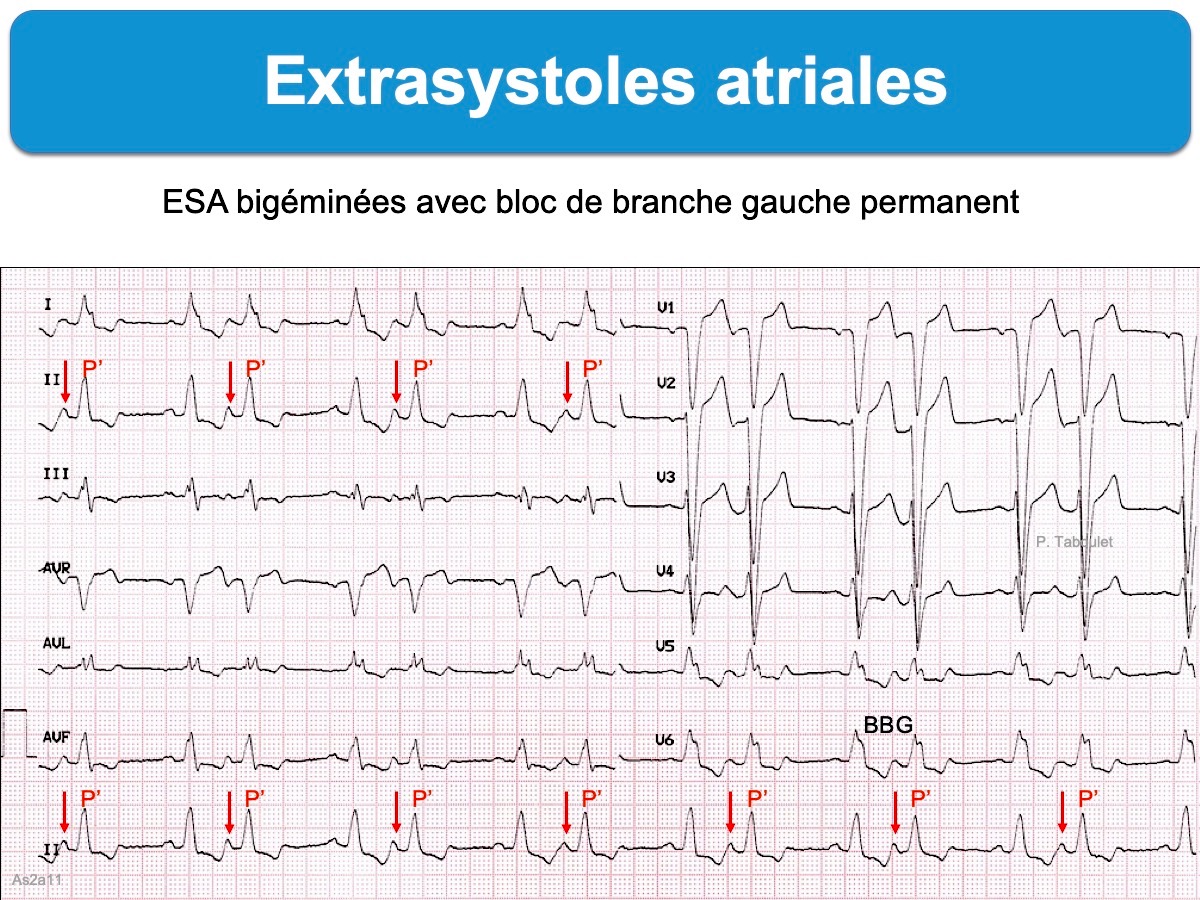
- Certaines ESA surviennent de façon régulière tous les deux ou trois complexes P-QRS ; on parle d’ESA bigéminées ou trigéminées (cf. Bigéminisme)
- Certaines ESA très prématurées sont parfois conduites aux ventricules avec une aberration ventriculaire (cf. ESA conduite avec aberration).
- Certaines ESA trop prématurées arrivent dans le nœud AV au cours de sa période réfractaire et y restent bloquées (cf. ESA bloquée).
- Les ESA nombreuses, répétitives (en doublet, en triplet ou en salve), polymorphes ou à couplage court constitue un état d’hyperexcitabilité atriale qui expose au risque d’arythmie atriale (tachycardie atriale, flutter ou fibrillation atriale).
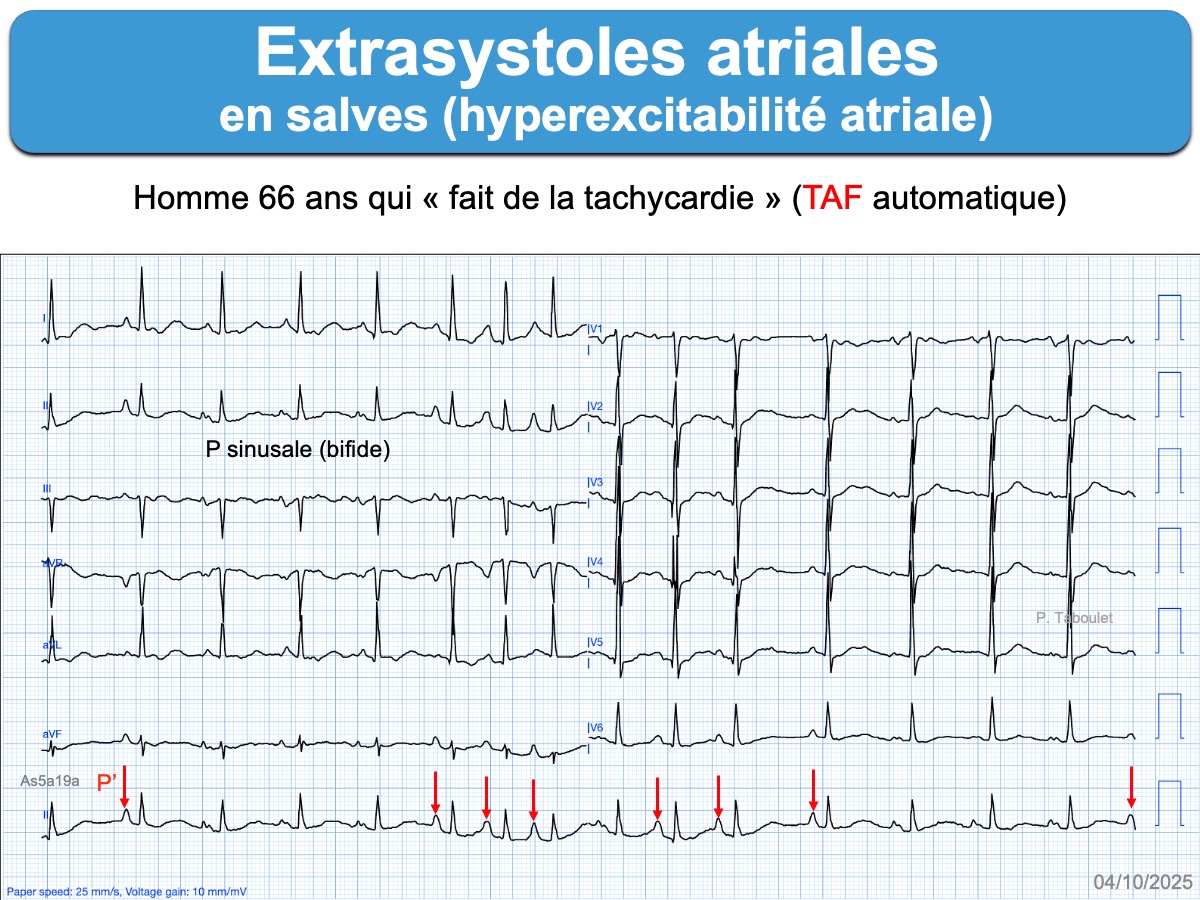
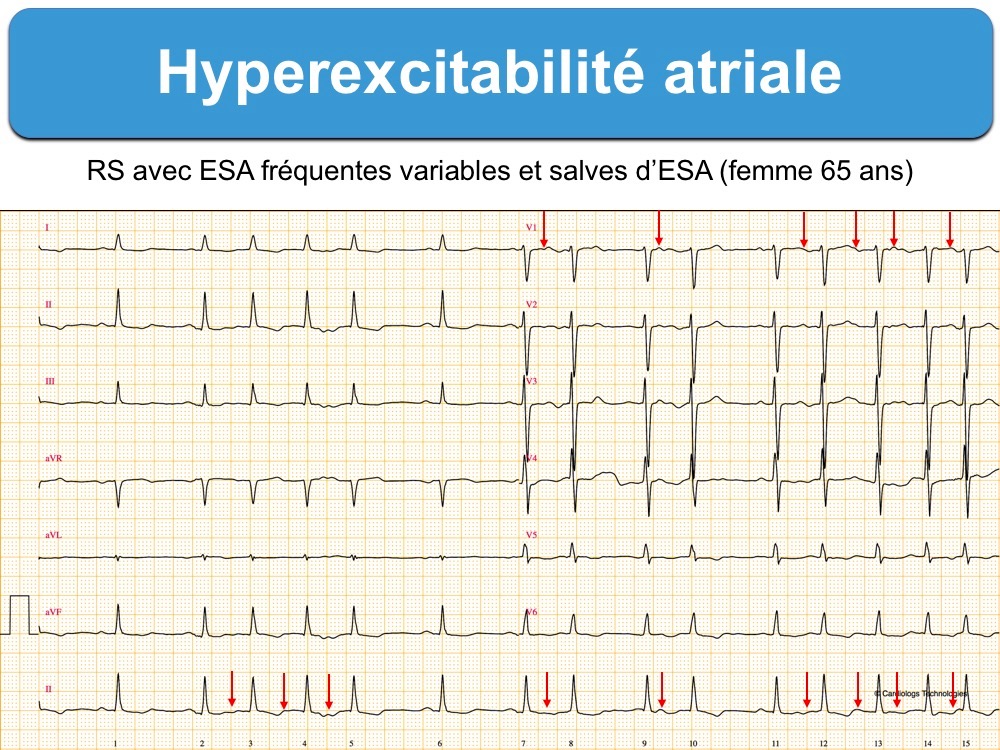
–> Visitez le site LITFL (en anglais) ici
Conduite à tenir
Les ESA sont fréquentes et anxiogènes, mais le plus souvent bénignes chez le sujet sain. Les ESA bénignes proviennent des veines pulmonaires [1]. Leur incidence augmente avec l’âge; elles sont quasi constantes au-delà de 60 ans.
La conduite à tenir dépend de la gêne fonctionnelle (palpitations, AVC…), de l’existence d’une cardiopathie structurelle, de la fréquence des ESA… Le comptage des ESA pendant 24-48h par un ECG Holter aide à la prédiction du risque de fibrillation atriale [3].
Le facteur déclenchant des ESA (catécholaminergique ou vagal, ischémique, hypokaliémie, ß2, caféine, stress, toxique…), le substrat (la cause structurelle) et les facteurs modulateurs (cf. Triangle de Coumel) sont importants à connaître, surtout si un traitement antiarythmique est envisagé.
Diagnostics différentiels
- Artéfacts
- Extrasystole jonctionnelle
- Rythme du sinus coronaire
- Parasystolie atriale (interaction entre deux foyers distincts d’activation atriale). Il faut y penser lorsque les intervalles interectopiques (intervalles P’-P’) ont un dénominateur commun et que le couplage P-P’ est variable, et qu’il y a une fusion. (cf. Parasystolie).
[1] Heaton J, Yandrapalli S. Premature Atrial Contractions (PAC). In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2020. (téléchargeable)
[2] Huang BT, Huang FY, Peng Y, et al. Relation of premature atrial complexes with stroke and death: Systematic review and meta-analysis. Clin Cardiol. 2017;40(11):962-969. (téléchargeable)
[3] Dewland TA, Vittinghoff E, Mandyam MC, et al. Atrial ectopy as a predictor of incident atrial fibrillation: a cohort study. Ann Intern Med. 2013 Dec 3;159(11):721-8. (téléchargeable) –> The addition of PAC count to the Framingham model resulted in significant 10-year AF risk discrimination improvement (c-statistic, 0.65 vs. 0.72; P < 0.001), net reclassification improvement (23.2% [CI, 12.8% to 33.6%]; P < 0.001), and integrated discrimination improvement (5.6% [CI, 4.2% to 7.0%]; P < 0.001). The specificity for predicting AF at 15 years exceeded 90% for PAC counts more than 32 beats/h.