Le diagnostic positif se fait sur l’ECG (durée ≥ 10 sec) ou des méthodes d’enregistrement de longue durée de l’activité cardiaque (Cf. Holter ou ECG numériques…) [1].
Diagnostic ECG (10 secondes)
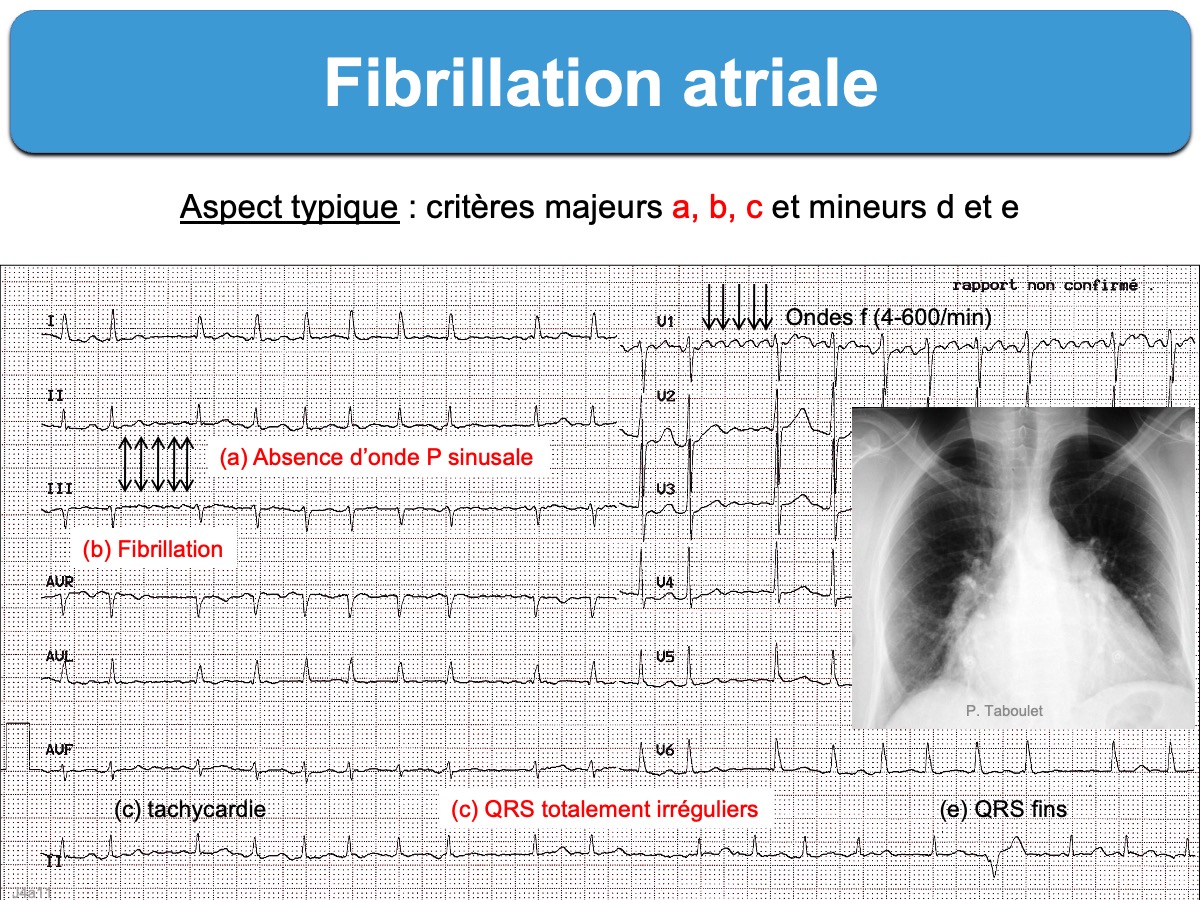
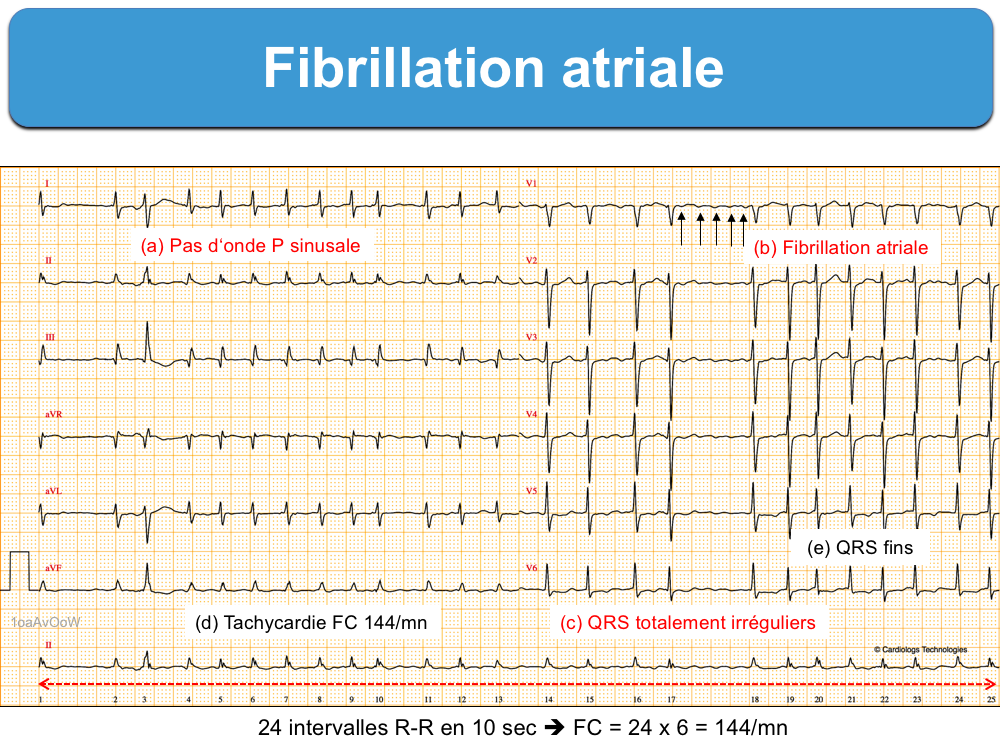
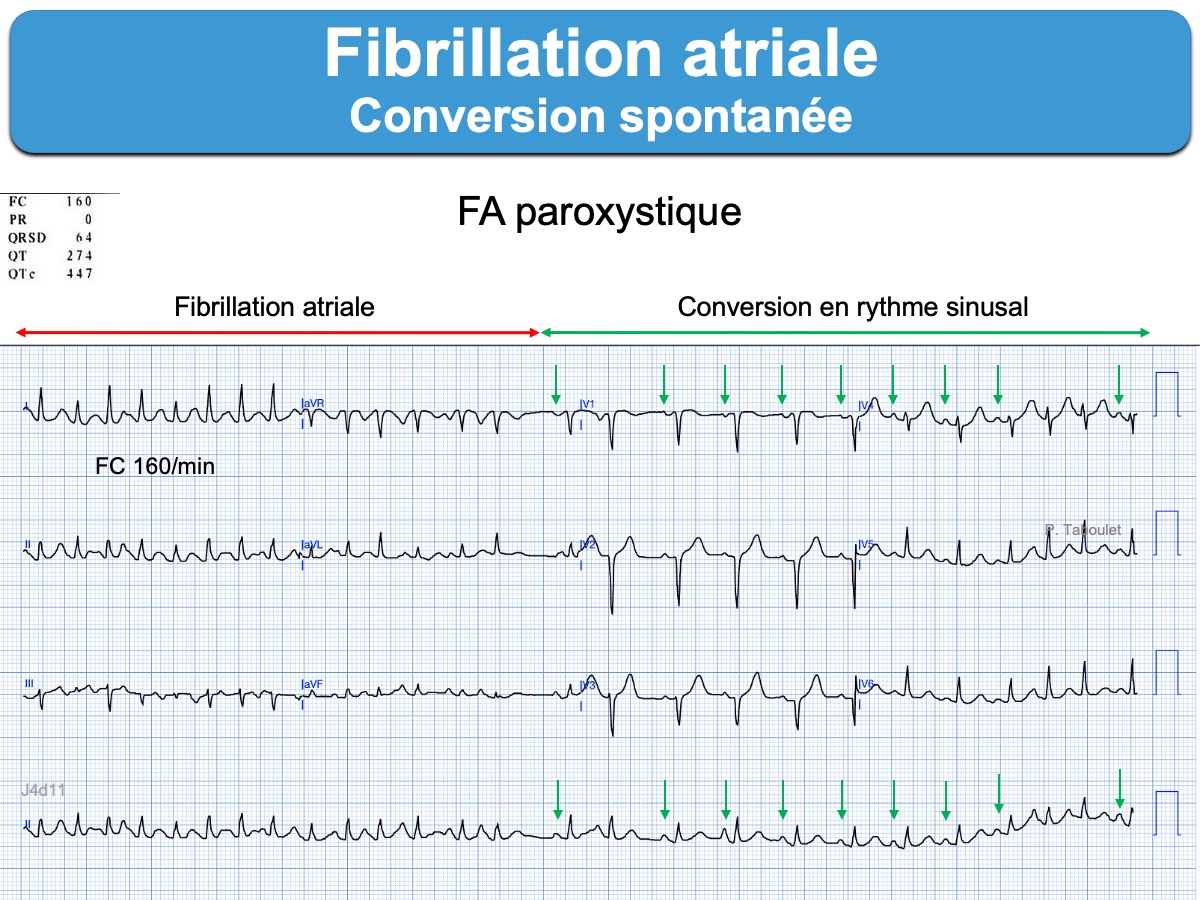
Le diagnostic repose sur des critères majeurs (a, b, c) et mineurs (d et e) (Taboulet 2010 [1bis]). Les critères majeurs sont les plus fréquents, mais tous peuvent manquer.
- (a) une absence d’onde P sinusale
- (b) des atriogrammes qui varient de façon anarchique en amplitude, forme et fréquence (ondes f entre 300 et 500/min) (AHA 2023 [1]). Ils forment une ondulation de la ligne de base qui peut être relativement ample (cf. Fibrillo-flutter) ou à peine visible (dans les formes vieillies), parfois observée de façon élective en V1 (qui explore mieux l’OD). Ces ondes f peuvent être confondues avec des artéfacts.
- (c) des intervalles R-R totalement irréguliers (irregular irregularity). Cette irrégularité chaotique peut être difficile à discerner en cas de FA rapide et elle peut manquer en cas de bloc AV 3, de tachycardie ventriculaire associée (cf. Bitachycardie) ou de stimulateur cardiaque.
- (d) des complexes QRS à fréquence rapide (100-150/mn). La tachycardie peut atteindre 200/min en cas de stimulation adrénergique intense (sepsis, hypovolémie, anémie, insuffisance cardiaque, hyperthyroïdie, hypoxie…) ou davantage en cas de préexcitation par un faisceau accessoire (cf. FA conduite avec préexcitation). Elle peut manquer en cas de FA chronique et/ou traitée par médicament déprimant la conduction AV (bêtabloquant, digitalique, amiodarone). Chez les sujets âgés, la cadence ventriculaire d’une FA est souvent peu rapide. Les formes lentes spontanées peuvent s’intégrer dans le cadre d’une maladie rythmique de l’oreillette.
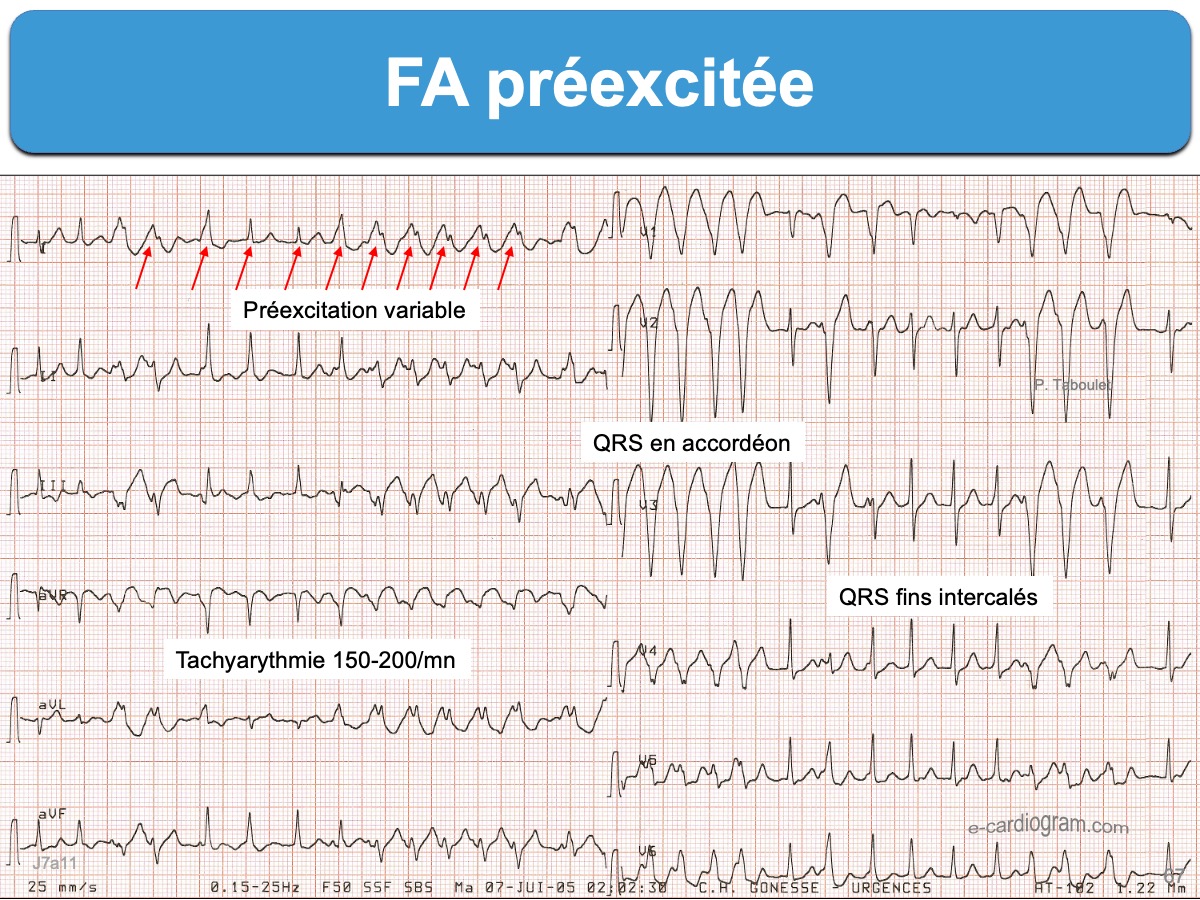
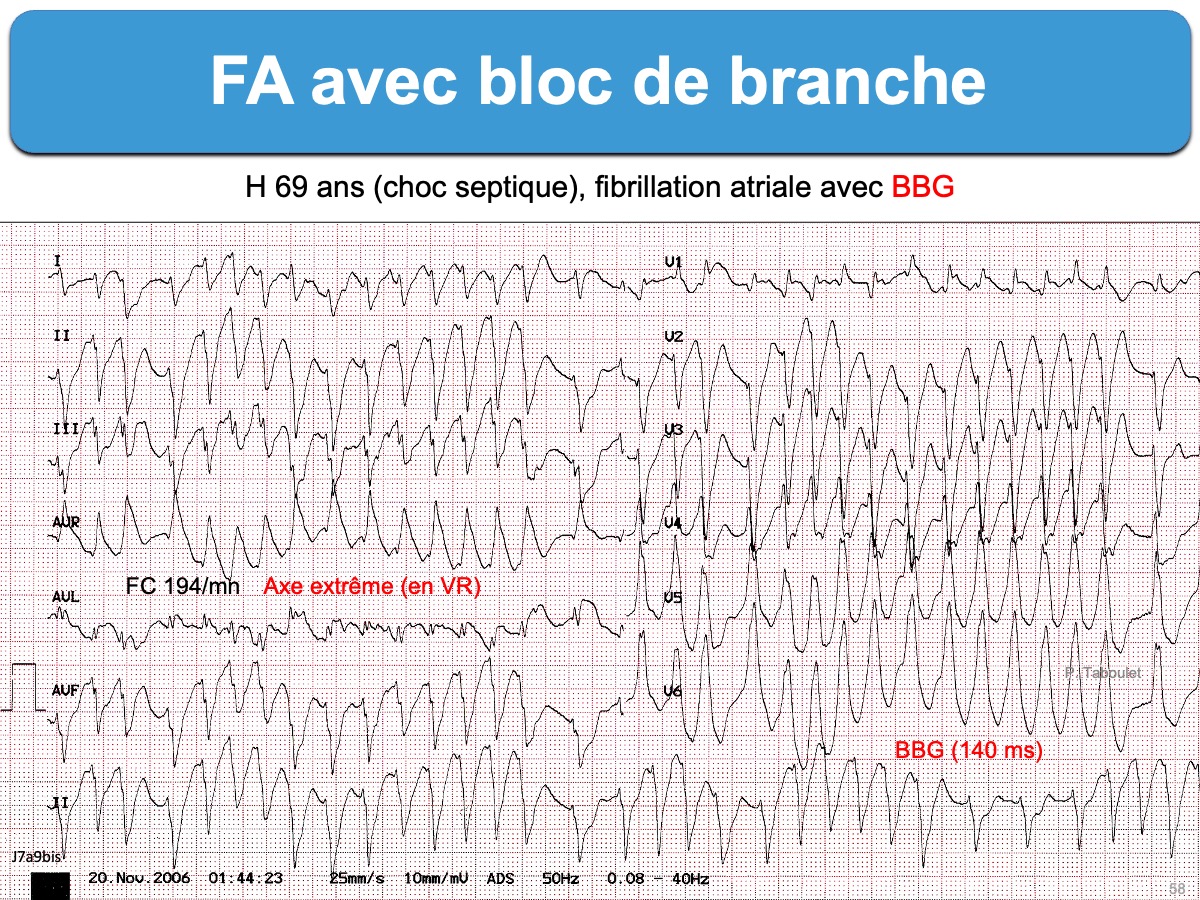
- (e) des complexes QRS fins. Néanmoins, les QRS peuvent être larges en cas de bloc de branche lésionnel, aberration ventriculaire (cf. Fibrillation atriale avec aberration), préexcitation ou rythme infranodal en cas de bloc AV de haut degré.
NB. La réponse ventriculaire d’une FA est plus lente que celle observée au cours des autres tachycardies supraventriculaires grâce au rôle frénateur du nœud AV (cf. Conduction décrémentielle, Conduction cachée).
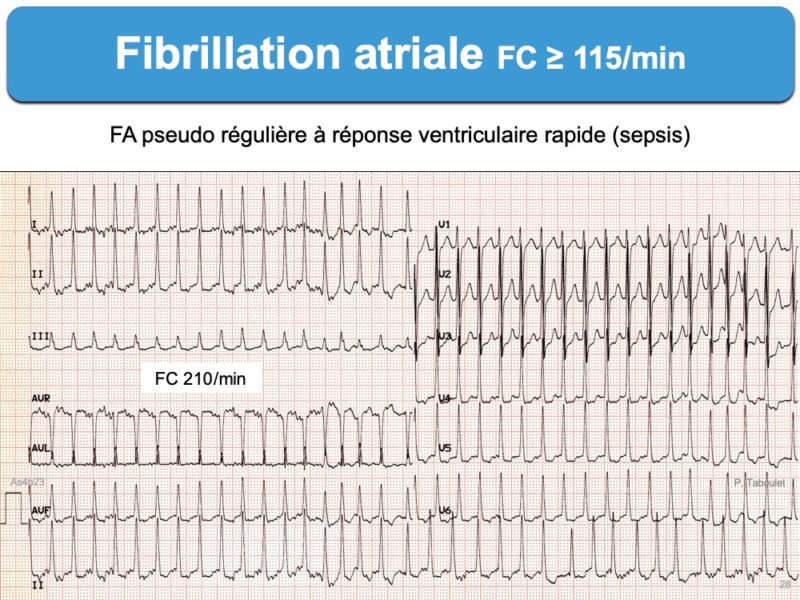
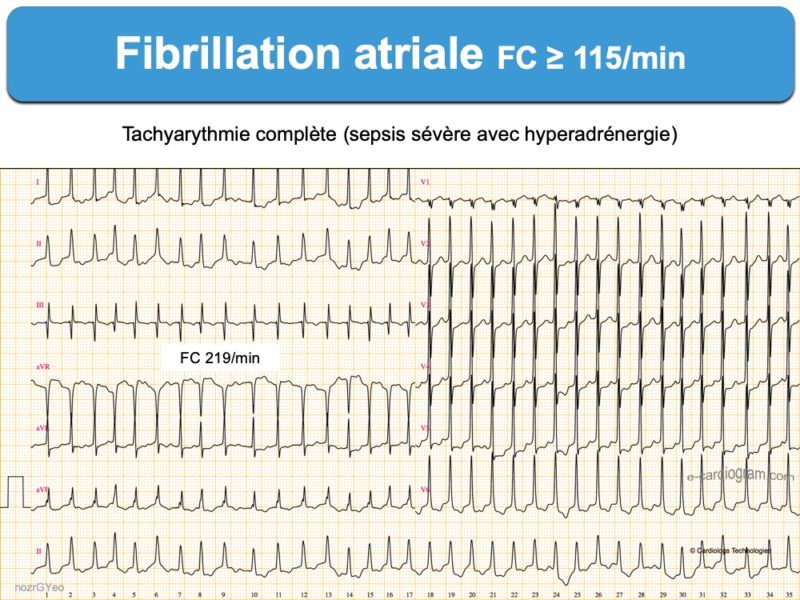
FA à réponse ventriculaire rapide
Le diagnostic repose davantage sur l’irrégularité absolue des intervalles R-R et l’absence d’ondes P atriales que sur la vision directe de la fibrillation atriale elle-même souvent cachée derrière les QRS fins et a fortiori les QRS larges.
Les cadences ventriculaires très rapides sont généralement mal tolérées, soit en phase aiguë (insuffisance cardiaque, douleur thoracique, syncope…) soit au long cours (cf. Cardiopathie rythmique). Elles sont favorisées par des modulateurs favorisants, comme l’hyperadrénergie (sepsis sévère, stress, hypoxie, hypovolémie) ou de façon exceptionnelle par la thyrotoxicose. Les salves courtes et rapides ≥ 175/min pendant 5-6 minutes avec ou sans facteur déclenchant ont tendance à récidiver et à durer avec le temps [4].
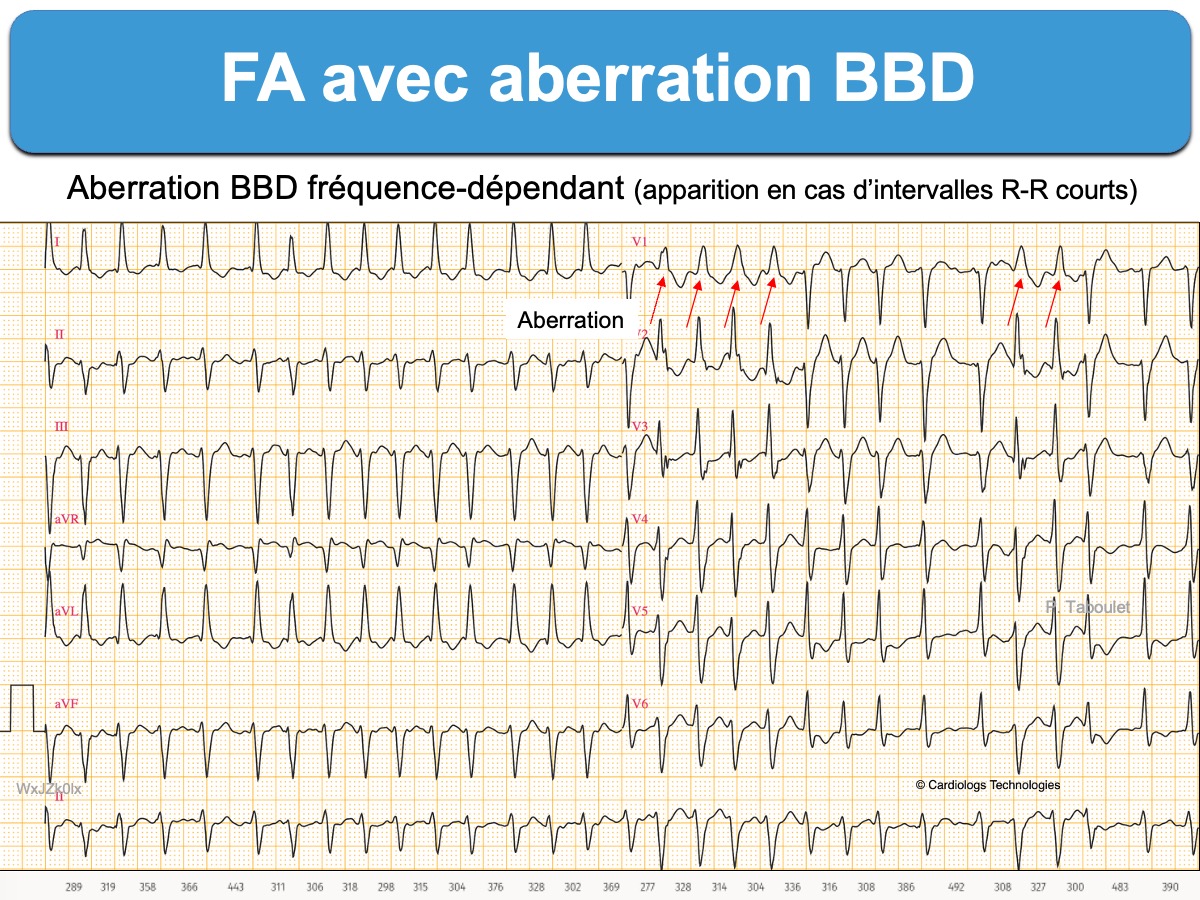
Les cadences ventriculaires rapides s’accompagnent fréquemment d’aberration ventriculaire, prise à tort pour des ectopies ventriculaires (extrasystoles ventriculaires). Ci-dessous un exemple. Voir FA et aberration pour voir d’autres exemples et complexes QRS aberrants.

Des anomalies secondaires de la repolarisation et parfois une gêne thoracique par ischémie myocardique secondaire à la cadence élevée peuvent égarer vers un syndrome coronaire aigu… Ci-dessous, les anomalies de repolarisation sont secondaires à la cadence ventriculaire de la FA (159/min) et vont disparaitre avec le ralentissement. L’IA (QoH) ne voit aucune suspicion d’infarctus.

Voir la différence avec une occlusion coronaire : FA et infarctus.
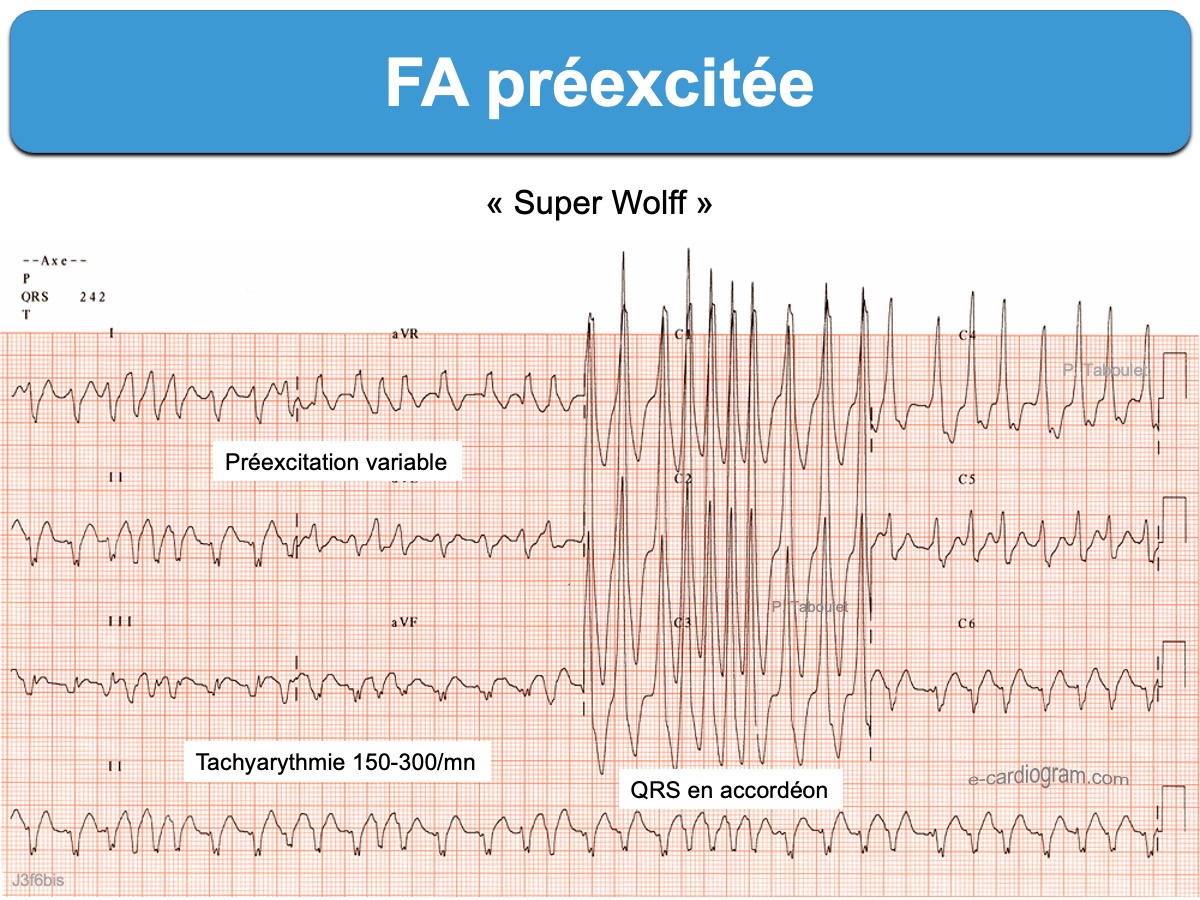
Voir aussi FA conduite avec préexcitation ou SuperWolff
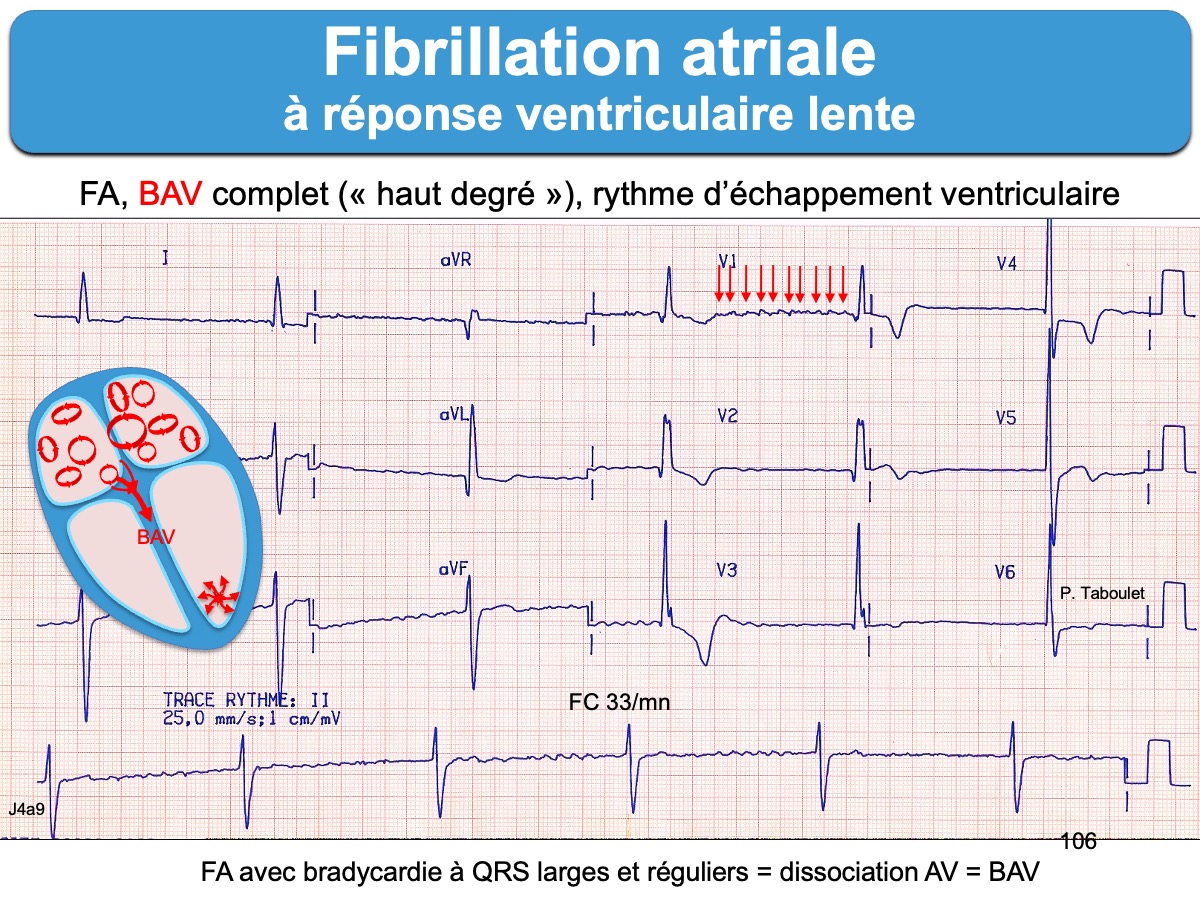
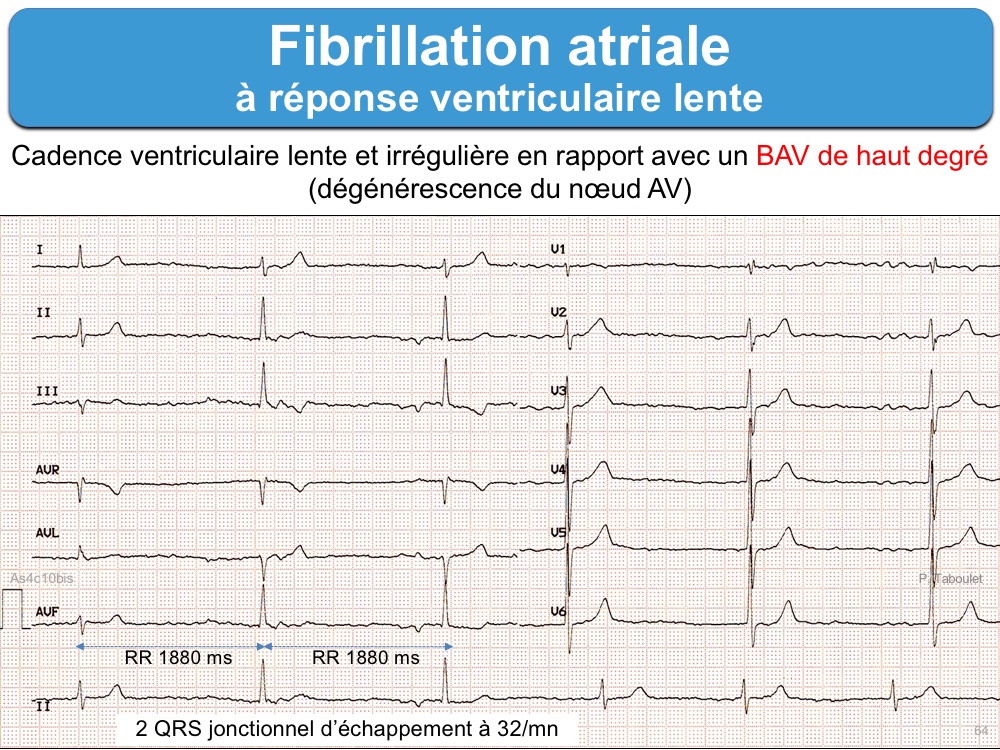
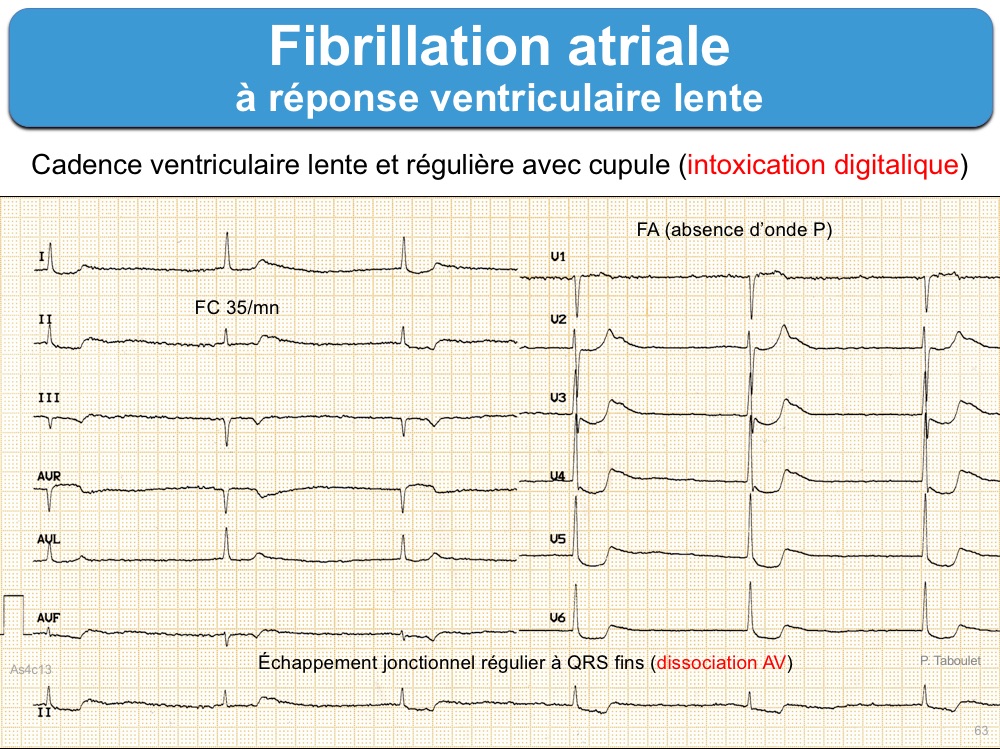
FA à réponse ventriculaire lente
Fibrillation atriale avec « réponse ventriculaire » inférieure à 60/min. Cette cadence témoigne d’un blocage soit fonctionnel du nœud AV (hypertonie vagale d’adaptation des FA chroniques, médicaments dépresseurs du nœud AV (digitalique, amiodarone, bêtabloquant, inhibiteurs calciques non DHP, hypothermie, hyperkaliémie) soit lésionnel (dégénérescence fibreuse, ischémique…).
Les formes lentes spontanées peuvent s’intégrer dans le cadre d’une maladie rythmique de l’oreillette, en particulier chez les sujets âgés, avec le risque d’alternance bradycardie-tachycardie. Des complexes QRS d’échappement ou des QRS électroentrainés peuvent survenir en cas de blocage plus prononcé de la conduction AV.
Diagnostics différentiels
– des artéfacts (tremblements ++)

– une hyperexcitabilité atriale, des salves de TA < 10 secondes sur l’ECG, un bloc sino-atrial ou des ondes P peu visibles
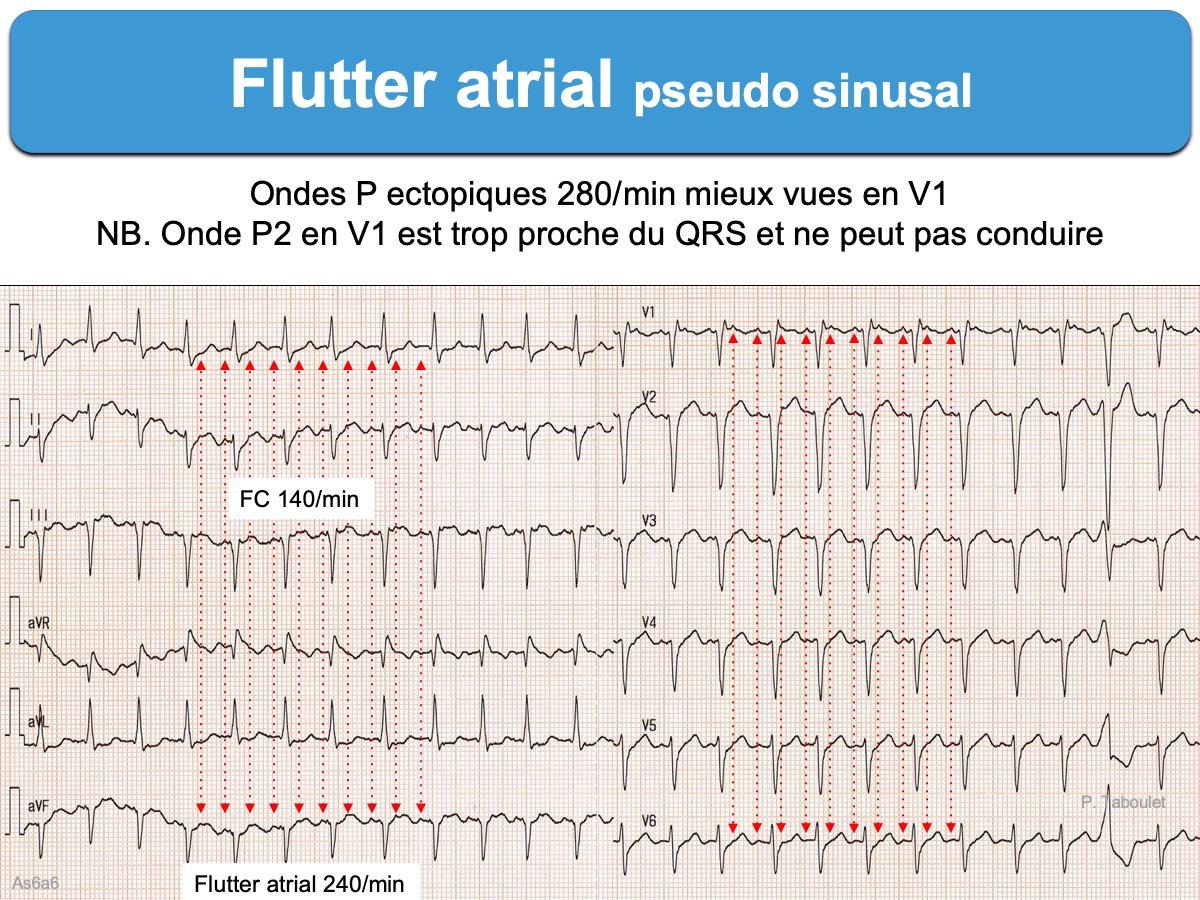
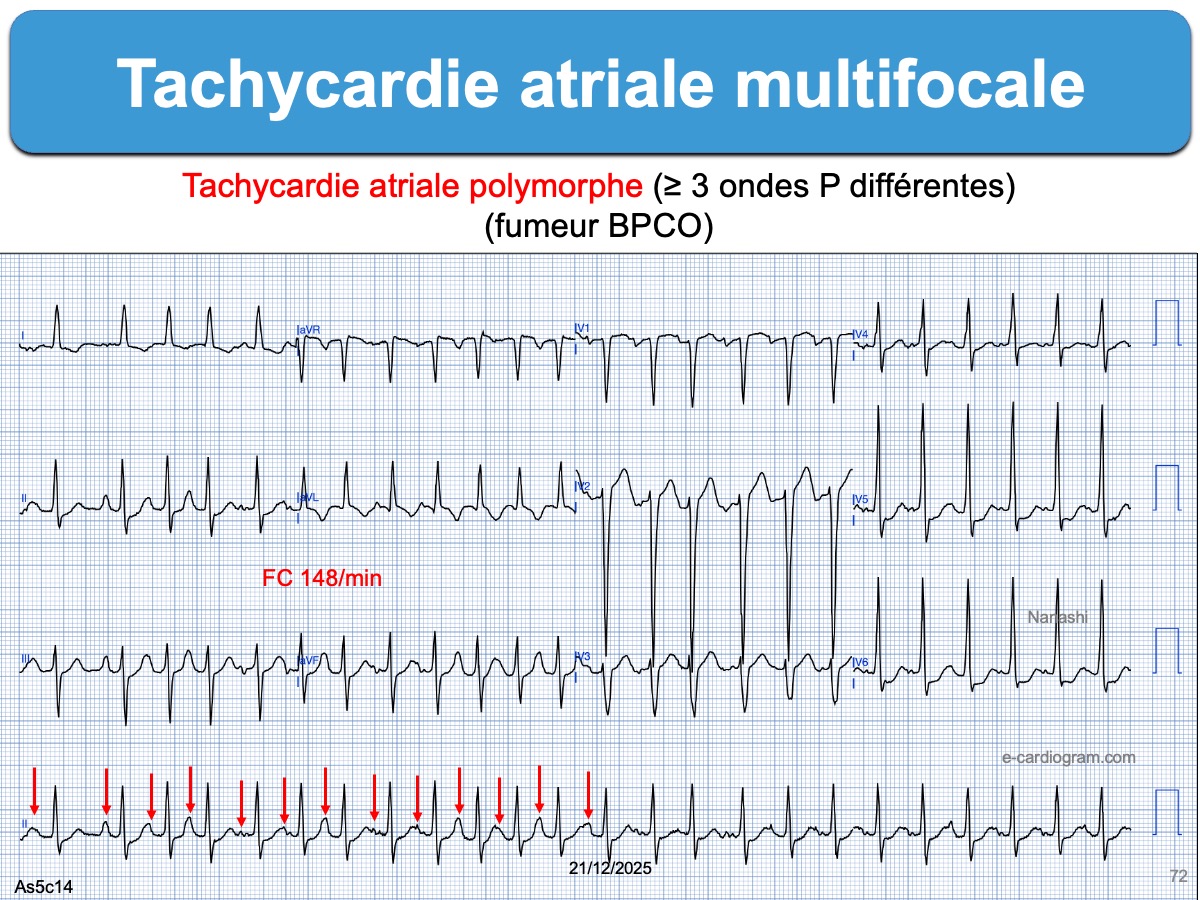
– autres tachycardies atriales : flutter atrial à conduction variable, plus rarement tachycardie atriale focale ou tachycardie atriale multifocale.
– Tachycardie ventriculaire lorsque la FA est pseudorégulière à complexes QRS larges (cf. Fibrillation atriale à QRS larges). De plus, des salves de QRS larges peuvent s’intercaler au milieu de QRS fins et rapides. Mais, en général, il s’agit d’aberration ventriculaire, liée à la précocité des influx supraventriculaires qui arrivent dans le faisceau de His partiellement en période réfractaire après un cycle long. Des critères morphologiques et des règles de l’aberration et de l’ectopie permettent de les distinguer (cf. Complexes QRS aberrants versus ectopiques).
Voir aussi FA conduite avec préexcitation ou SuperWolff
Vidéos de formation ECG (P. Taboulet)
- Classification tachycardies supraventriculaires
- Fibrillation atriale lente < 115/mn
- Fibrillation atriale rapide > 115/mn
- Fibrillations atriales (très) atypiques. Tutoriel ECG (Printemps des urgences 2021)
- Fibrillation atriale ralentir ou cardioverser ? ESC 2020
- Atelier FA paroxystique isolée selon SFMU/SFC 2015
- Atelier FA + OAP, AVC ou douleur thoracique selon SFMU/SFC 2015
- Et ce supplément spécial de EHJ en accès libre sur le traitement recommandé pour toutes les formes d’angor (incluant l’article qui correspond au traitement de l’angor associé à la FA) [4]
Algorithmes et Intelligence artificielle
Les algorithmes fournis par les constructeurs d’ECG (« built-in algorithms ») qui utilisent la reconnaissance de pattern (Electrocardiogram Pattern Recognition) ou l’irrégularité des intervalles R-R sont à peu près aussi performants qu’un médecin non cardiologue. Ils commettent des erreurs dans environ 10% des cas et cela peut avoir des conséquences cliniques [2][3].
Quiz. L’algorithme a raison ? Fibrillation atriale ?

Réponse au quiz : Non on voit bien les ondes P sinusales en D1D2 surtout.
L’intelligence artificielle (Artificial Neural Networks; Support Vector Machines; Hidden Markov Models; Kalman Filtering, Cardiologs) qui utilisent du big data et des réseaux de neurones connectés supplante progressivement toutes les anciennes méthodes d’interprétations de l’ECG pour des diagnostics relativement simples, comme celui d’une FA, mais aussi bien d’autres diagnostics.
Si vous souhaitez améliorer ce contenu, merci de me contacter
[1] Joglar JA, Chung MK, Armbruster AL, et al. 2023 ACC/AHA/ACCP/HRS Guideline for the Diagnosis and Management of Atrial Fibrillation: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. Circulation. 2024 Jan 2;149(1):e1-e156. (téléchargeable)
AF is a chaotic, rapid (300–500 bpm), and irregular atrial rhythm
[1] P. Taboulet. Aspects électrocardiographiques de la fibrillation auriculaire. Ann. Fr. Med. Urgence 2012
[2] Hwan Bae M, Hoon Lee J, Heon Yang D, Sik Park H, Cho Y, Chull Chae S, Jun JE. Erroneous computer electrocardiogram interpretation of atrial fibrillation and its clinical consequences. Clin Cardiol. 2012 Jun;35(6):348-53. doi: 10.1002/clc.22000. (téléchargeable)
[3] Lindow T, Kron J, Thulesius H, Ljungström E, Pahlm O. Erroneous computer-based interpretations of atrial fibrillation and atrial flutter in a Swedish primary health care setting. Scand J Prim Health Care. 2019 Dec;37(4):426-433. (téléchargeable) –> excellente étude et revue de littérature In a Swedish primary care setting, computer-based ECG interpretations of atrial fibrillation or atrial flutter were incorrect in 89 of 988 (9.0%) consecutive cases.Incorrect computer diagnoses of atrial fibrillation or atrial flutter were not corrected by the primary-care physician in 47% of cases.In 12 of the cases with an incorrect computer rhythm diagnosis, misdiagnosed atrial fibrillation or flutter led to inappropriate treatment with anticoagulant therapy.
[4] Giuseppe Boriani, Marco Vitolo, Jacopo Francesco Imberti, Tatjana S Potpara, Gregory Y H Lip. What do we do about atrial high rate episodes? European Heart Journal Supplements, Volume 22, Issue Supplement_O, December 2020, Pages O42–O52,