Tachycardie atriale en rapport avec une activité électrique anarchique du myocarde atrial. La fibrillation atriale (FA) – encore appelée arythmie complète par fibrillation atriale (auriculaire) ou AC/FA – est la plus fréquente des tachycardies supraventriculaires (ESC 2024 [1], AHA 2023 [2]). Sa prévalence augmente avec l’âge pour atteindre 10% après 80 ans.
Elle peut être paroxystique (en général < 48 heures ou maximum < 7 jours), persistante (> 7 jours ou nécessitant une cardioversion) ou permanente (> 7 jours, cardioversion inefficace ou futile). Elle peut être symptomatique ou silencieuse (asymptomatique), mais le risque de complications majeures (ex. AVC, insuffisance cardiaque…) est le même dans les deux cas [3]. Elle peut alterner avec un flutter atrial ou plus rarement une tachycardie atriale focale.
Compte tenu de la dangerosité de la FA asymptomatique, une politique de dépistage systématique a été proposée par ESC depuis 2020 [1] qui devrait se renforcer prochainement après publication de l’étude prospective japonaise sur 9,5 millions de sujets 35-59 ans publiée en 2025 qui révèle un taux élevé de FA silencieuses, en particulier chez l’homme [16].
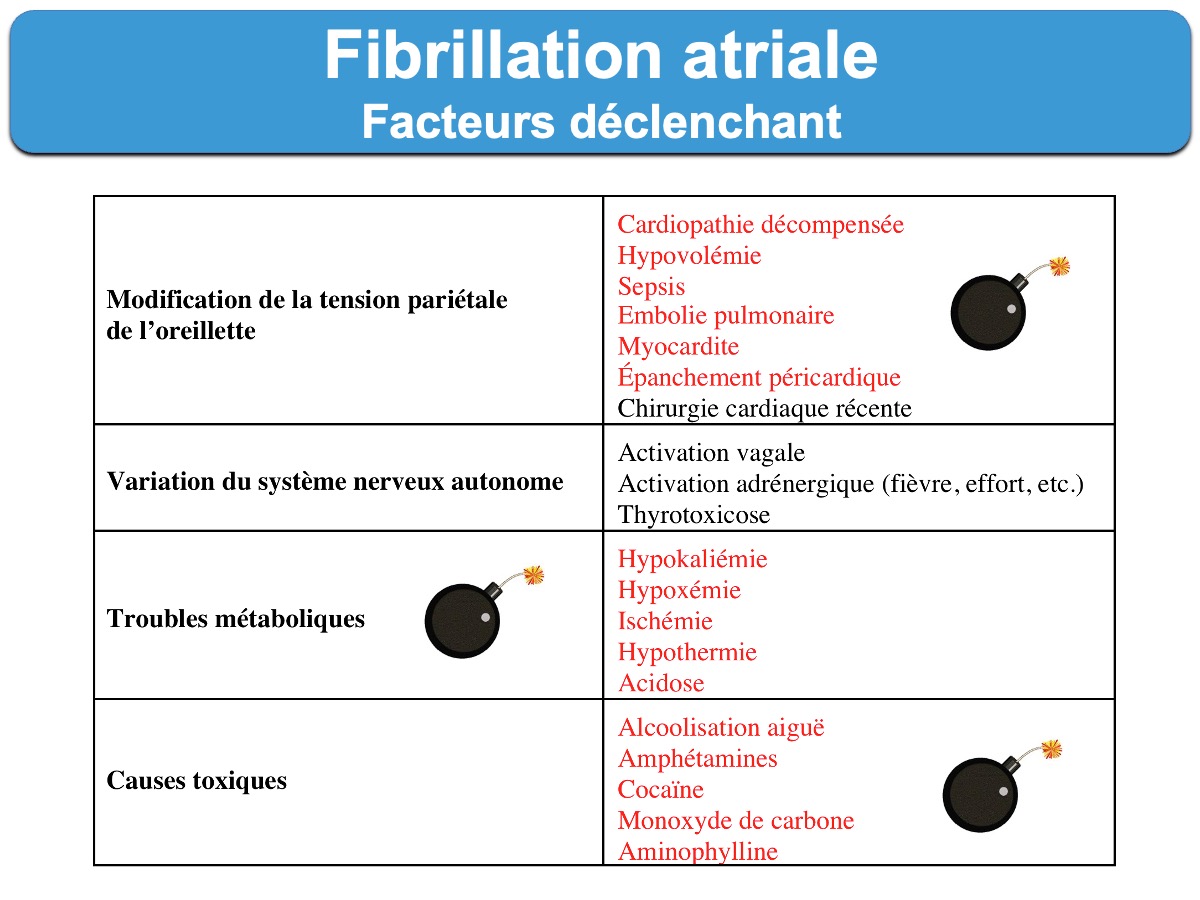
La FA résulte de multiples foyers ectopiques doués d’automatisme anormal et situés au niveau des veines pulmonaires ou dans l’oreillette gauche (surtout) et de nombreux circuits de microréentrée secondaires à des plages de fibrose atriale [1][8]. Elle est précédée par un remodelage électrique du tissu atrial qui fait le lit de la FA et de la cardiomyopathie atriale et vice et versa (excellent synthèse 2026, fig 3 [17]).
Elle peut être isolée, favorisée par l’effort ou le stress ou au contraire survenir durant une période d’hypertonie vagale (post effort, post prandial ou nocturne : voir mécanismes [14]). L’expression « FA isolée » se rapporte généralement aux individus jeunes (moins de 60 ans) ne présentant pas d’hypertension artérielle ni de présence clinique ou échocardiographique d’une maladie cardio-pulmonaire.

Morbidité
La FA est responsable de contractions non coordonnées et inefficaces des oreillettes et peut entraîner une surmortalité par décompensation cardiaque ou accident embolique.
L’embole provient d’un thrombus qui se forme dans l’auricule gauche en raison de la stase du sang créée par l’absence de contraction. Le risque embolique, en particulier cérébral (accident vasculaire cérébral ou AVC), varie entre 0 et 20% par an selon l’existence ou non de facteur(s) de risque élevé (antécédent d’AVC, AIT ou embolie systémique, âge > 75 ans, valvulopathie mitrale, valve cardiaque prothétique) ou modéré (hypertension artérielle, insuffisance cardiaque, FEVG < 35 %, âge entre 65 et 75 ans, diabète, pathologie vasculaire (coronaropathie, infarctus, artériopathie périphérique ou plaque aortique). Ce risque augmente après cardioversion (entre le 3e et le 10e jour). Par exemple, un épisode soutenu (≥ 5,5 h) de fibrillation atriale augmente notablement le risque d’AVC dans les 5 jours suivants [3bis].
La FA augmente le risque de détérioration de la fonction systolique du VG, le nombre d’AVC (20 à 30% des AVC sont imputés à une FA, souvent silencieuse) et les risques d’hospitalisation (10 à 40% des patients atteints de FA sont hospitalisés chaque année) ou de démence vasculaire augmentent [1].
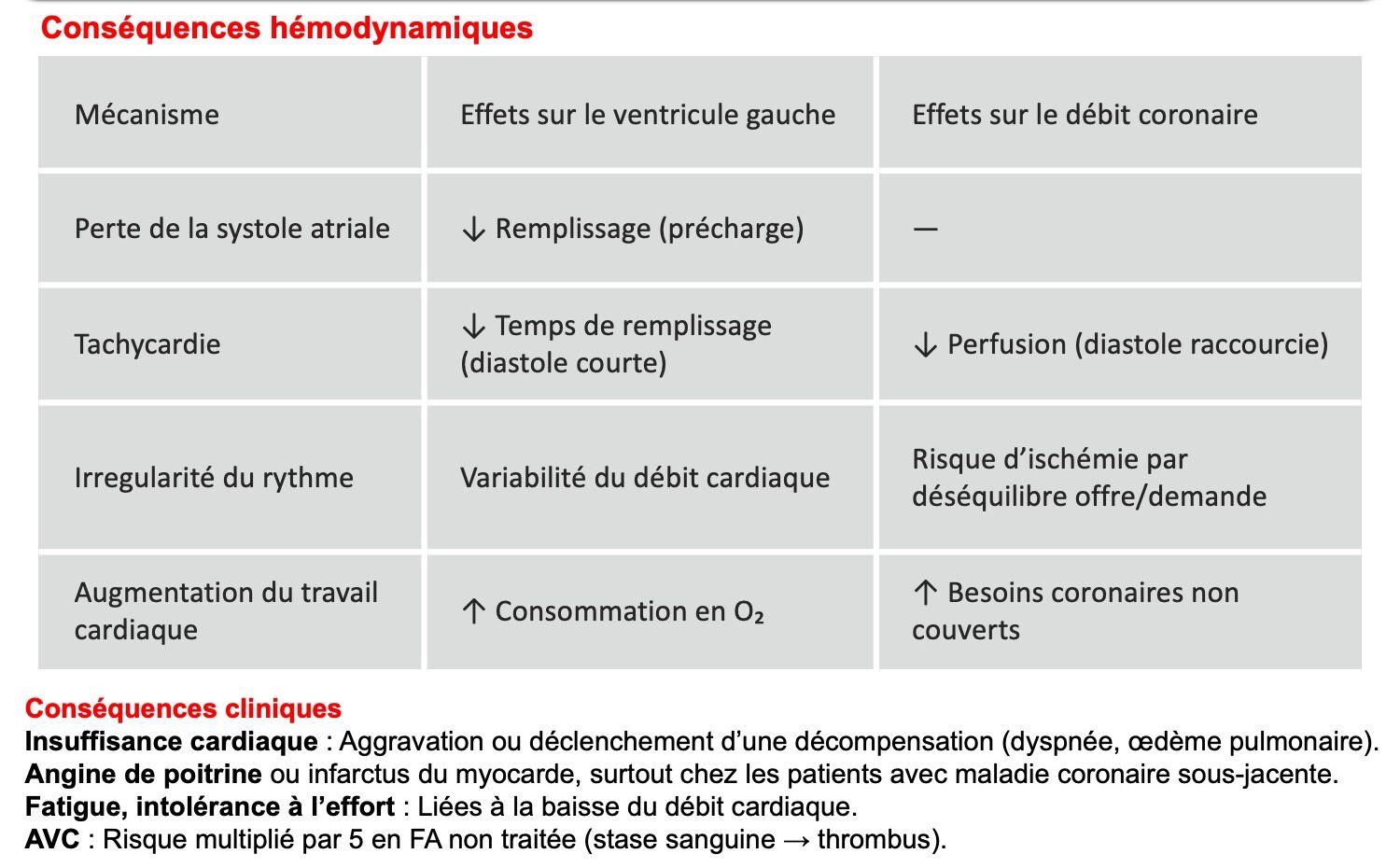
Une FA peut parfois se compliquer de malaise ou syncope lors de son initiation, en cas de conduction rapide des influx atriaux vers les ventricules, en raison d’une anomalie cardiovasculaire associée (ex. rétrécissement aortique, cardiomyopathie hypertrophique ou maladie vasculaire cérébrale) ou une embolie coronaire. Ainsi, la FA peut se compliquer d’infarctus par embolie coronaire. Il faut l’évoquer devant l’existence d’un thrombus endocoronaire, la présence d’un caillot dans l’auricule gauche, des artères coronaires saines, l’efficacité de la thromboaspiration et souvent plusieurs territoires coronaires ou périphériques d’embolie [15].
Elle peut, si elle reste rapide et prolongée pendant plusieurs semaines à quelques mois, être responsable d’une cardiomyopathie rythmique, par détérioration de la fonction ventriculaire. En fait, elle est souvent intermittente et asymptomatique pendant longtemps, ce qui complique son diagnostic à un stade non compliqué (cf. ECG spécial : Holter).
Chez les sujets âgés, une FA à réponse ventriculaire rapide peut alterner parfois avec un rythme sinusal/atrial lent dans le cadre d’une maladie rythmique de l’oreillette.
Diagnostic
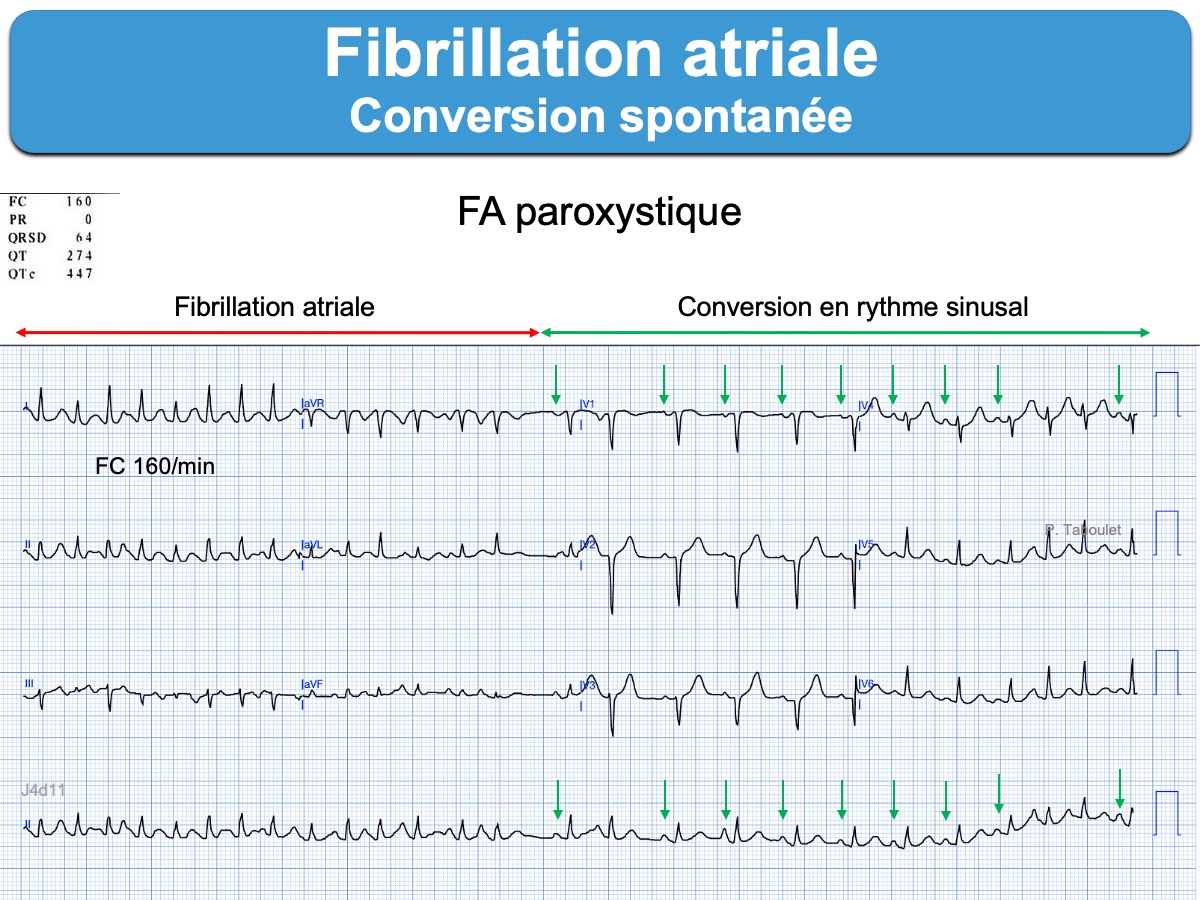
Le diagnostic de FA est posé en cas de rythme non sinusal, sans onde P, avec des intervalles R-R totalement irréguliers (« absolute arrhythmia« ).
- sur un ECG conventionnel de dix secondes (cf. FA diagnostic)
- sur un ECG-Holter durant au moins 30 secondes
- grâce à des méthodes de dépistage alternatives (ESC 2024) [1]. Les méthodes valides de dépistage doivent au moins comporter un enregistrement ECG monodérivation et nécessitent une confirmation par un médecin avant l’évaluation du risque et le traitement (ESC 2024, classe I, 10.2. Screening tools for AF).
Les recommandations de la Société européenne de Cardiologie (ESC 2024) concernant le dépistage de la fibrillation atriale dans la population sont claires et contraignantes [1]. Elle recommande :
- Un dépistage opportuniste de la FA par prise de pouls ou une bande de rythme ECG pour les patients de plus de 65 ans (I B).
- Un dépistage par ECG systématique à envisager pour détecter une FA chez les personnes âgées de plus de 75 ans, ou ceux à haut risque d’AVC (IIa B).
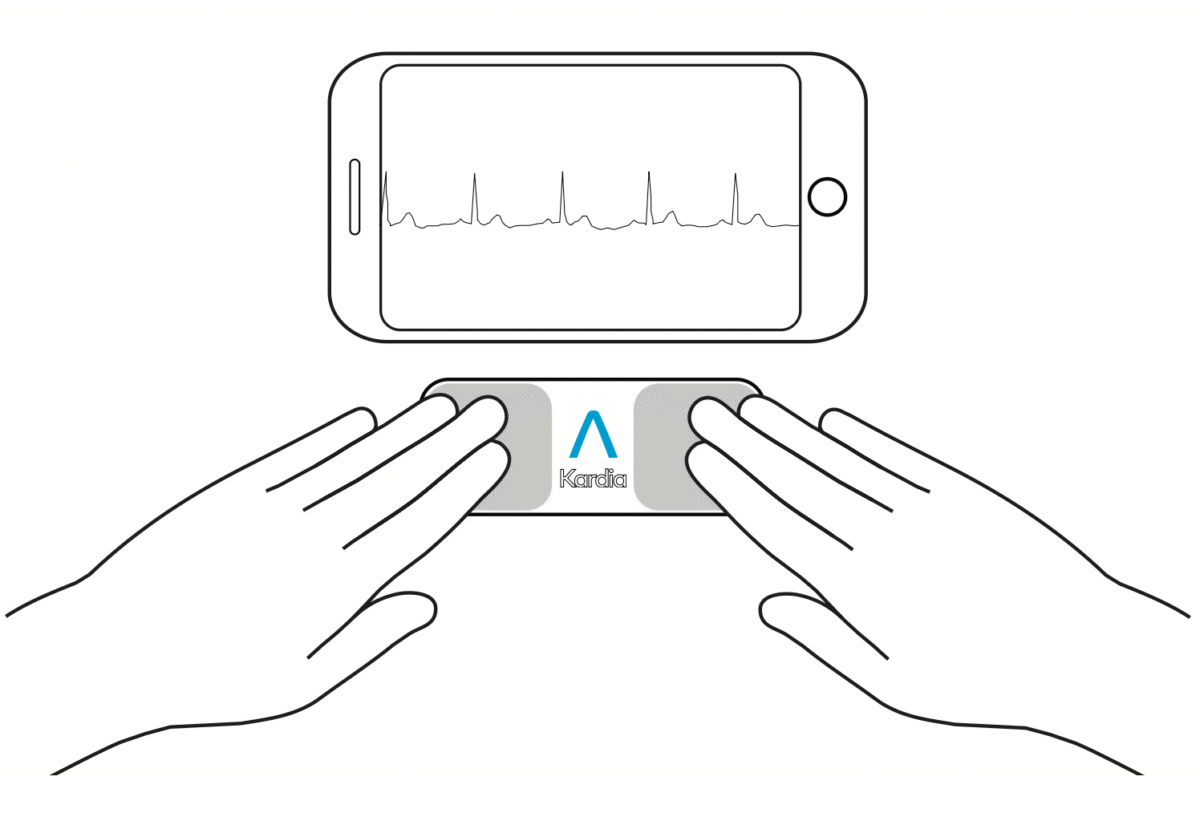 Les outils pour le dépistage ne manquent pas, depuis le téléphone, la montre, le bâton-ECG, le T-shirt…. (ESC 2024, classe I, 10.2. Screening tools for AF). Le principe repose sur la recherche d’une irrégularité du signal électrique (ECG) ou de l’onde de pouls, soit par photopléthysmographie (à l’aide d’une source de lumière, d’un photodétecteur et d’un capteur posé sur le poignet [13], le doigt, le visage, le lobe de l’oreille) soit par oscillométrie (variations de l’onde de pouls, analysée par un algorithme intégré dans certains brassards à tension) et font eux aussi l’objet de recommandations [9].
Les outils pour le dépistage ne manquent pas, depuis le téléphone, la montre, le bâton-ECG, le T-shirt…. (ESC 2024, classe I, 10.2. Screening tools for AF). Le principe repose sur la recherche d’une irrégularité du signal électrique (ECG) ou de l’onde de pouls, soit par photopléthysmographie (à l’aide d’une source de lumière, d’un photodétecteur et d’un capteur posé sur le poignet [13], le doigt, le visage, le lobe de l’oreille) soit par oscillométrie (variations de l’onde de pouls, analysée par un algorithme intégré dans certains brassards à tension) et font eux aussi l’objet de recommandations [9].
L’efficience d’un dépistage de masse après 65 ans est discutable en 2022 [12]. Il est probable qu’il faille le réserver à des groupes à risque, comme dans cette étude : patch ECG porté 14 jours après 75 ans chez les HTA [10].
Des outils existent pour prédire le risque de survenue/récidive d’une fibrillation atriale à partir de l’analyse de l’onde P sinusale ou par l’intermédiaire de l’intelligence artificielle. Synthèse des connaissances en 2022 [12].
Étiologies
Causes secondaires cardiaques :
- Hypertension artérielle avec hypertrophie ventriculaire gauche
- Insuffisance cardiaque
- Valvulopathie, surtout mitrale
- Cardiomyopathie dilatée, hypertrophique ou restrictive
- Péricardite
- Syndrome de tachycardie et bradycardie
- Syndrome de Wolff-Parkinson-White
- Atteinte des artères coronaires
- Cardiopathie congénitale (communication inter atriale)
Chirurgie cardiaque récente
Maladie pulmonaire :
- Embolie pulmonaire
- Pneumopathie
- BPCO
- Syndrome d’apnée du sommeil
- Cœur pulmonaire chronique
Libération de catécholamines et augmentation de l’activité sympathique :
Cocaïne
Amphétamines
Phéochromocytome
Hypovolémie
Hypothermie
Septicémie [4]
Hypomagnésémie
Hypokaliémie
Médicament : adénosine, digoxine [7]
Insuffisance rénale sévère
Mécanisme neurogène (HTIC)
Hyperthyroïdie
Alcoolisation massive (« holiday heart syndrome ») ou chronique [11].
Forme idiopathique :
Diagnostic d’élimination
Traitement
L’évaluation initiale est cruciale

La prise en charge fait l’objet de guidelines précis par les sociétés savantes européennes [1] ou américaines [2] ou françaises dans le cadre de l’urgence [5].
- Contrôle du rythme, contrôle de la fréquence, anticoagulation…
- Le traitement des facteurs déclenchants et réversibles est prioritaire.
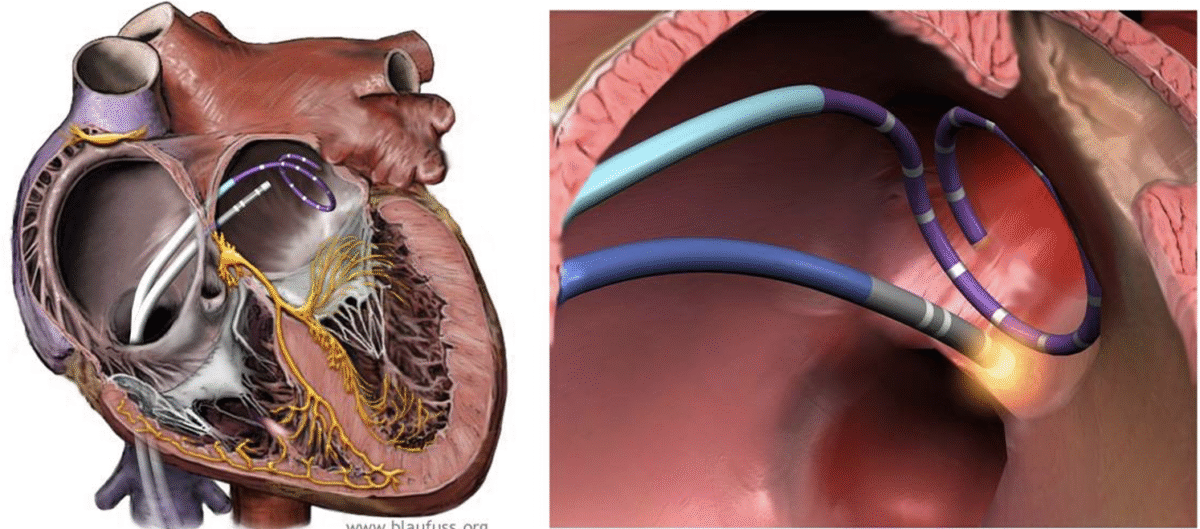
- Une ablation par cathéter des FA paroxystiques symptomatiques est recommandée sous certaines conditions [1]. Le contrôle précoce du rythme d’une FA récente (≤ 1 an) chez les patients cardiaques (non âgés) est une option qui réduit le risque de récidives d’arythmie, voire de complications à un an [6] (cf. Ablation d’une FA).
Sites web
- ESC Clinical Practice Guidelines : Atrial Fibrillation (Management of) Guidelines
- Site d’information patient édité par les Sociétés savantes (ESC et EHRA) : http://www.fibrillation-auriculaire.org
Voir aussi
- Vidéo YouTube. P. Taboulet. Fibrillation atriale ralentir ou cardioverser ? ESC 2020. Toute la stratégie ESC 2020 expliquée en vidéo.
- Cardioversion d’une FA, Amiodarone, Antiarythmiques de classe I, Bêtabloquant, Digitalique, inhibiteurs calciques
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire
