Fibres cardiaques organisées en faisceau qui shuntent le circuit normal de conduction intracardiaque [1]. Un faisceaux « accessoire » résulte d’une anomalie du développement embryologique. La grande majorité des patients ont un cœur sain (cf. Faisceaux accessoires).
Un faisceau accessoire favorise les anomalies du rythme par réentrée et peut se compliquer de tachycardies par réentrée atrioventriculaire et plus rarement de fibrillation atriale (cf. Syndrome de Wolff-Parkinson-White). Les manifestations révélatrices peuvent apparaître chez l’enfant ou débuter à l’âge l’adulte. La majorité des patients restent asymptomatiques toute leur vie. –> voir Syndrome de préexcitation
Physiopathologie
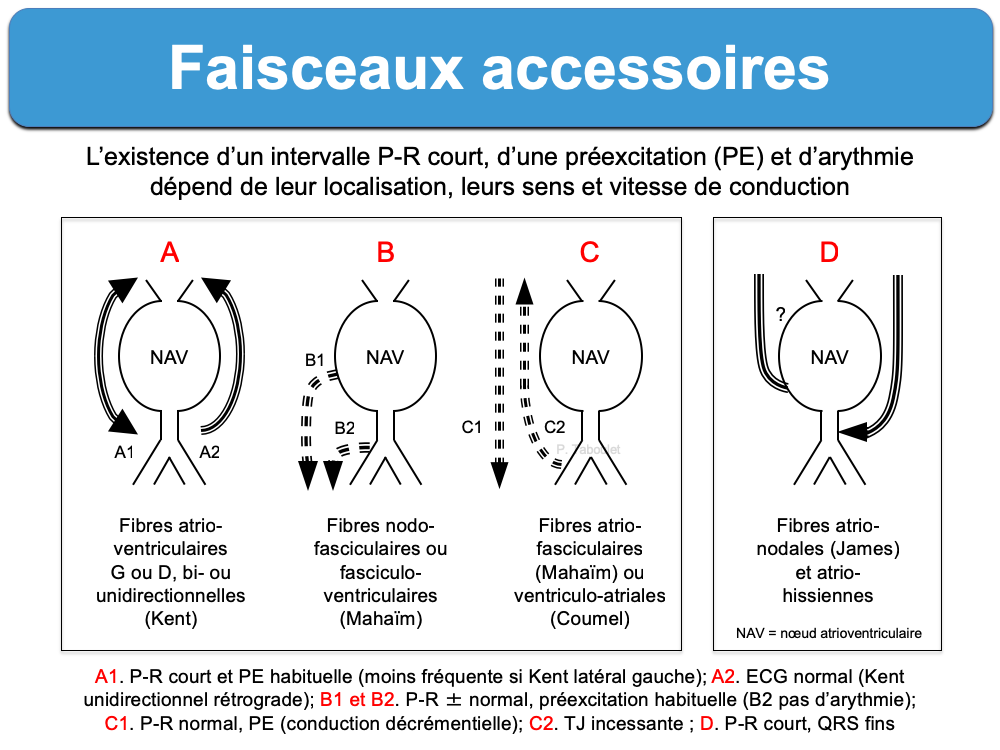
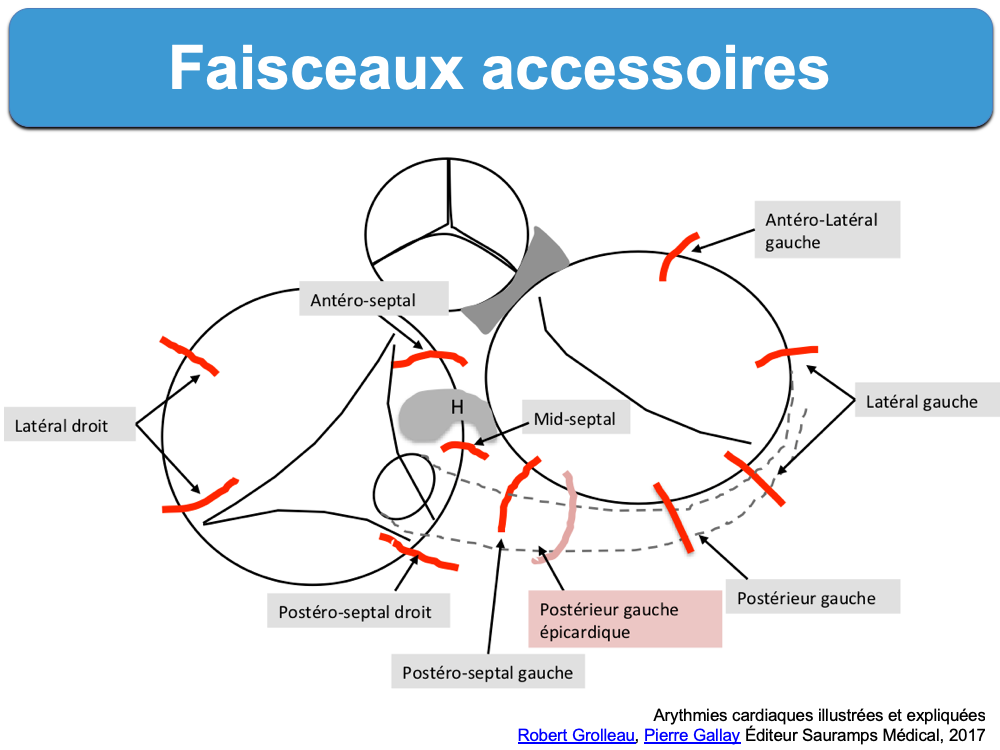
- Les faisceaux accessoires les plus fréquents sont constitués par des myocytes qui conduisent les influx depuis une oreillette jusqu’au ventricule au niveau atrial gauche, septal ou atrial droit (faisceaux atrio-ventriculaires, les plus fréquents, appelés faisceaux de Kent). Ils sont responsables du syndrome de Wolff-Parkinson-White.
- D’autres faisceaux accessoires sont constitués par du tissu nodal. Ces fibres – appelées fibres de Mahaïm – partent de l’oreillette droite, du nœud AV ou du faisceau de His et rejoignent le ventricule droit (fibres (fibres atrio-fasciculaires, nodo-fasciculaires, nodo-ventriculaires ou fasciculo-ventriculaires). Elles conduisent les influx de façon unidirectionnelle antérograde avec une conduction décrémentielle et sont responsables des « tachycardies de Mahaïm » [2].
- Une voie ventriculo-atriale particulière à conduction uniquement rétrograde et possédant des propriétés du tissu nodal est responsable de la rarissime tachycardie jonctionnelle réciproque permanente (« tachycardie de Coumel »).
- Certaines fibres atrio-hissiennes (fibres de Brechenmacher) ou atrionodales (fibres de James) shuntent le nœud AV, mais ont un role hypothétique dans le syndrome de Lown-Ganong-Levine.
- Les faisceaux accessoires peuvent être multiples et/ou couplés à une dualité nodale.
- Ils sont parfois découverts dans le cadre d’une anomalie d’Ebstein ou une cardiomyopathie hypertrophique [3].
Propriétés électrophysiologiques
- sens de conduction. La conduction dans un faisceau de Kent s’effectue habituellement dans le sens unidirectionnel rétrograde dominant (ventriculo-atriale ou « conduction orthodromique ») et dans ce cas, l’ECG en rythme sinusal est normal ; elle s’effectue parfois dans le sens unidirectionnel antérograde dominant (atrio-ventriculaire ou « conduction antidromique») et dans ce cas, l’ECG en rythme sinusal se traduit par une préexcitation ventriculaire (si l’influx qui utilise le faisceau accessoire atteint le ventricule avant l’influx qui utilise la voie AV physiologique).
- vitesse de conduction. Les faisceaux de Kent peuvent conduire dans les deux sens (antérograde ou rétrograde), mais le plus souvent leur vitesse de conduction est meilleure dans le sens rétrograde (« conduction orthodromique ») que dans le sens antérograde (conduction antidromique »). Il n’est donc pas rare qu’un Kent avec conduction rétrograde soit caché sur l’ECG en rythme sinusal (« Kent caché », avec absence de préexcitation). La conduction est permanente ou intermittente et obéit à la loi du tout ou rien [1].
- période réfractaire. Elle est généralement fixe chez un sujet donné, mais variable d’un sujet à l’autre. Si la période réfractaire est courte, un faisceau accessoire peut transporter dans le sens antérograde jusqu’à 300 influx par minute. Une telle fréquence cardiaque peut être atteinte en cas de fibrillation/flutter avec préexcitation ce qui fait toute la gravité des faisceaux de Kent. En revanche, si la période réfractaire est longue, la préexcitation peut disparaître à une fréquence atriale faible, ce qui protège en partie le patient des tachyarythmies mal très tolérées. De plus, la période réfractaire s’allonge avec les années et la préexcitation peut disparaître.
Merci au Pr R. Grolleau pour ses explications et son schéma [2]
Voir aussi l’ECG incroyable de fx fasciculo-ventriculaire proposé par S Smith : Cold symptoms and bradycardia. What is this pre-excitation?
[1] Ganz LI, Friedman PL. Supraventricular tachycardia. N Engl J Med. 1995;332(3):162-73. Review
[2] Grolleau R et al. Conception actuelle des faisceaux accessoires. Arch Mal Coeur 1998; 91 (I) : 53-60.
[3] Przybylski R, Saravu Vijayashankar S et al. Hypertrophic Cardiomyopathy and Ventricular Preexcitation in the Young: Etiology and Accessory Pathway Characteristics. Circ Arrhythm Electrophysiol. 2023 Oct 25:e012191.
We identified 345 patients with HCM and 28 (8%) had preexcitation … Twenty-two patients underwent electrophysiology study that identified 23 true APs and 16 FVFs. Preexcitation was exclusively FVF mediated in 8 (36%) patients. Surface ECG is not adequate to discriminate preexcitation from a benign FVF from that secondary to potentially life-threatening APs.