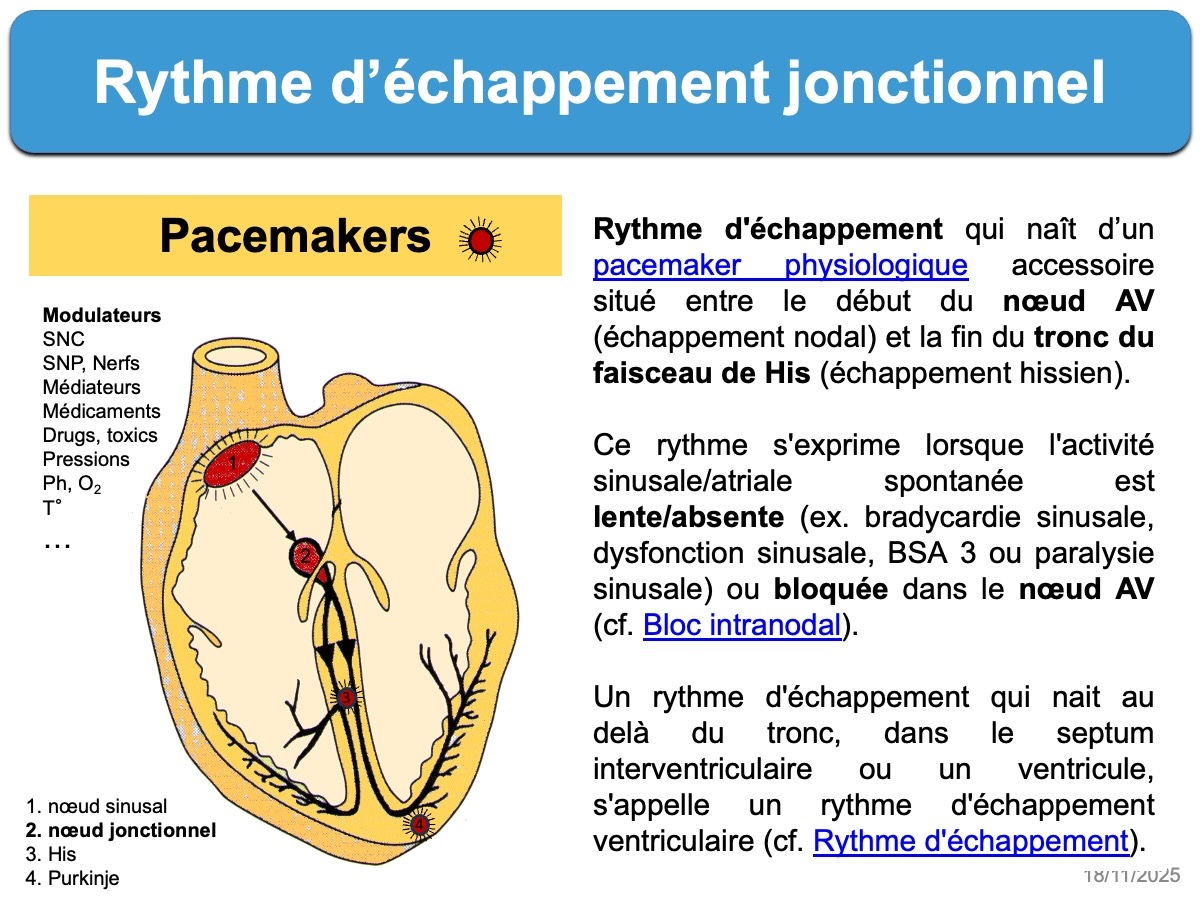
Rythme d’échappement qui nait d’un pacemaker physiologique accessoire situé entre le début du nœud AV (échappement nodal) et la fin du tronc du faisceau de His (échappement hissien) [1].
Ce rythme s’exprime lorsque l’activité sinusale/atriale spontanée est lente/absente (ex. Bradycardie sinusale, dysfonction sinusale, BSA 3 ou paralysie sinusale) ou bloquée dans le nœud AV (cf. Bloc intranodal).
Un rythme d’échappement qui nait au delà du tronc, dans le septum interventriculaire ou un ventricule, s’appelle un rythme d’échappement ventriculaire (cf. Rythme d’échappement).
ECG typique
L’activité atriale antérograde est :
- lente (bradycardie sinusale ou dysfonction sinusale), parfois isorythmique (cf. dissociation isorythmique),
- absente (paralysie sinusale),
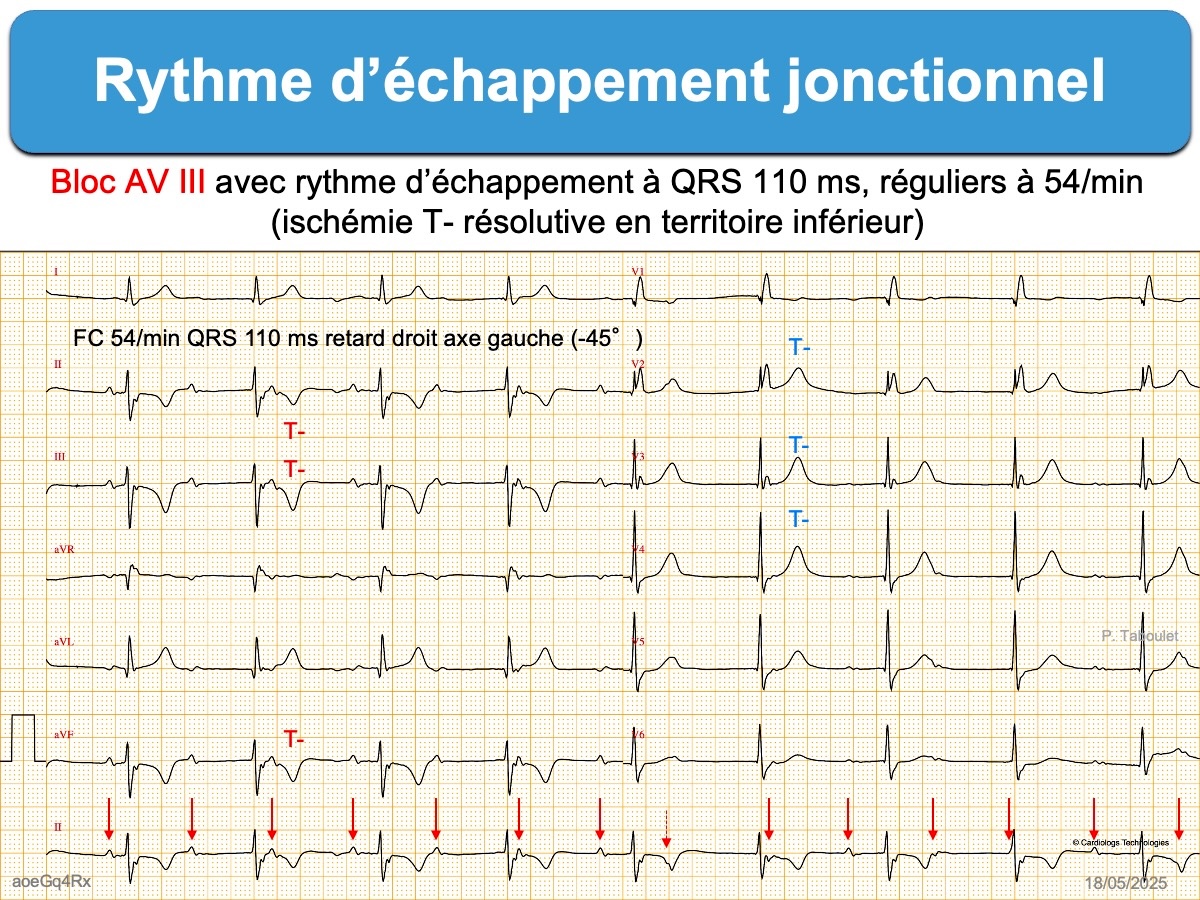
- ou bloquée dans le nœud AV (bloc AV 3) d’où émerge le rythme d’échappement nodal ou hissien (cf. bloc AV intranodal)
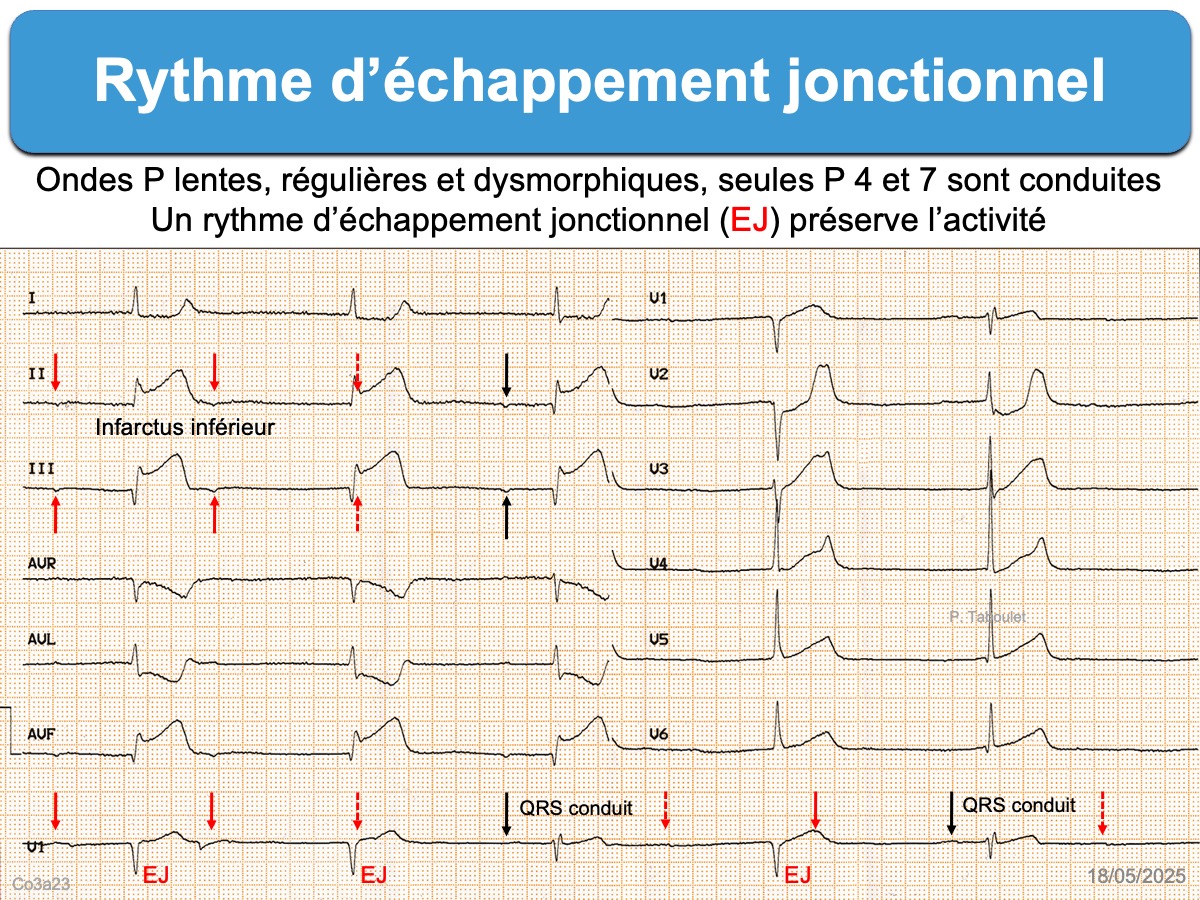
Des ondes P rétrogrades (négatives en DII) permettent parfois de situer le lieu d’activation :
- jonctionnel haut : P-R très court
- jonctionnel moyen : P superposée/masquée dans le complexe QRS
- jonctionnel bas : P après le complexe QRS
Les complexes QRS sont
- fins, lents et réguliers (ex 40-60/min), souvent légèrement différents des QRS sinusaux [1].
Pièges et astuces
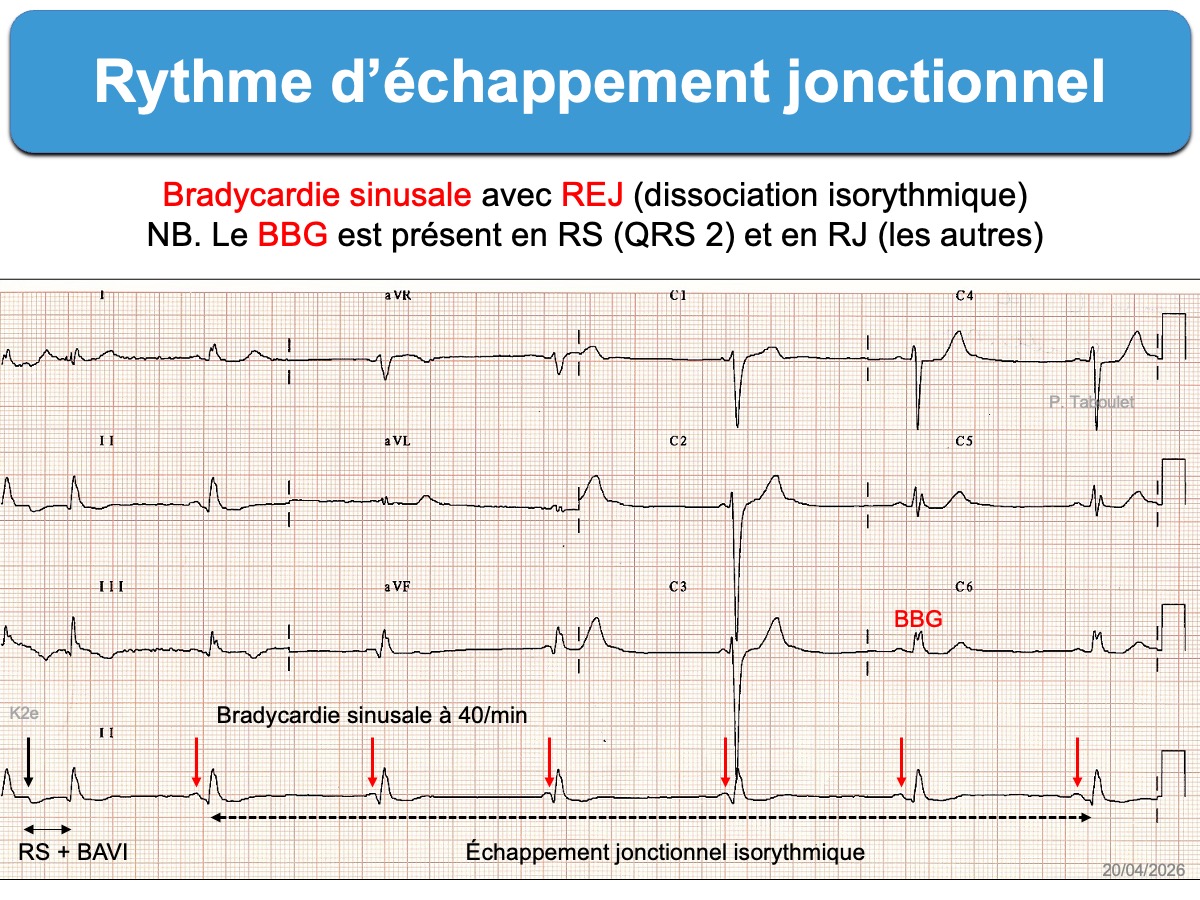
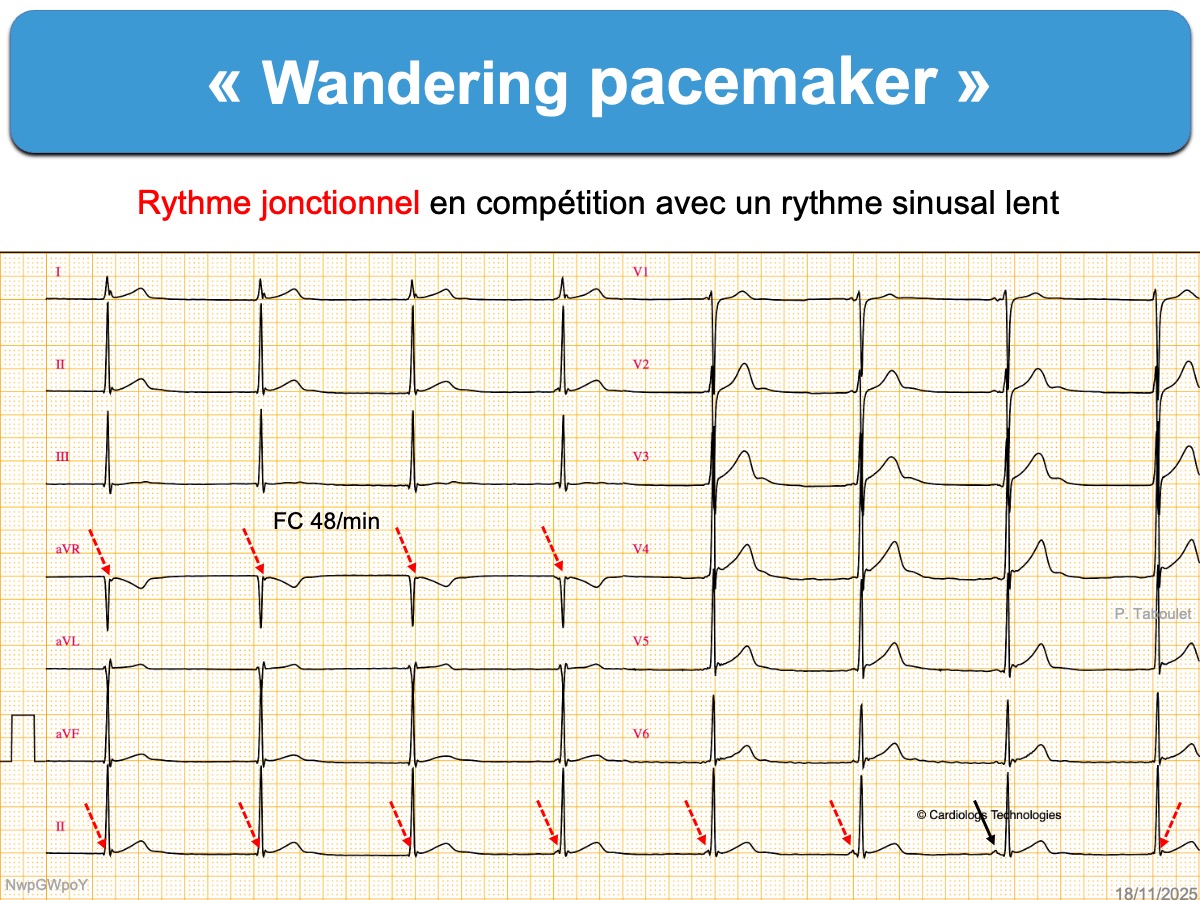
- Un rythme jonctionnel peut être isorythmique au rythme sinusal quand la fréquence des deux pacemakers est similaire. Les ondes P peuvent être cachées dans ou autour des QRS. On parle alors de dissociation isorythmique. L’ECG ci-dessous en est exemple. Il s’agit d’un rythme baladeur baladeur bénin (cf. (wandering pacemaker) enregistré fortuitement. Le rythme sinusal reprendra la commande du cœur dès que le tonus sympathique sera plus marqué et la fréquence sinusale plus rapide. Aucune exploration n’est nécessaire si le patient est asymptomatique et le reste du tracé normal.
- Un rythme d’échappement jonctionnel ou ventriculaire peut s’observer au cours d’un bloc sino-atrial ou un bloc AV de haut degré. Ce rythme est parfois alternant avec un rythme sinusal lorsque le bloc SA ou AV est incomplet. Il faut toujours évoquer une étiologie ischémique (cf. Infarctus inférieur), une hyperkaliémie ou une toxicité médicamenteuse (cf. ECG et toxique).
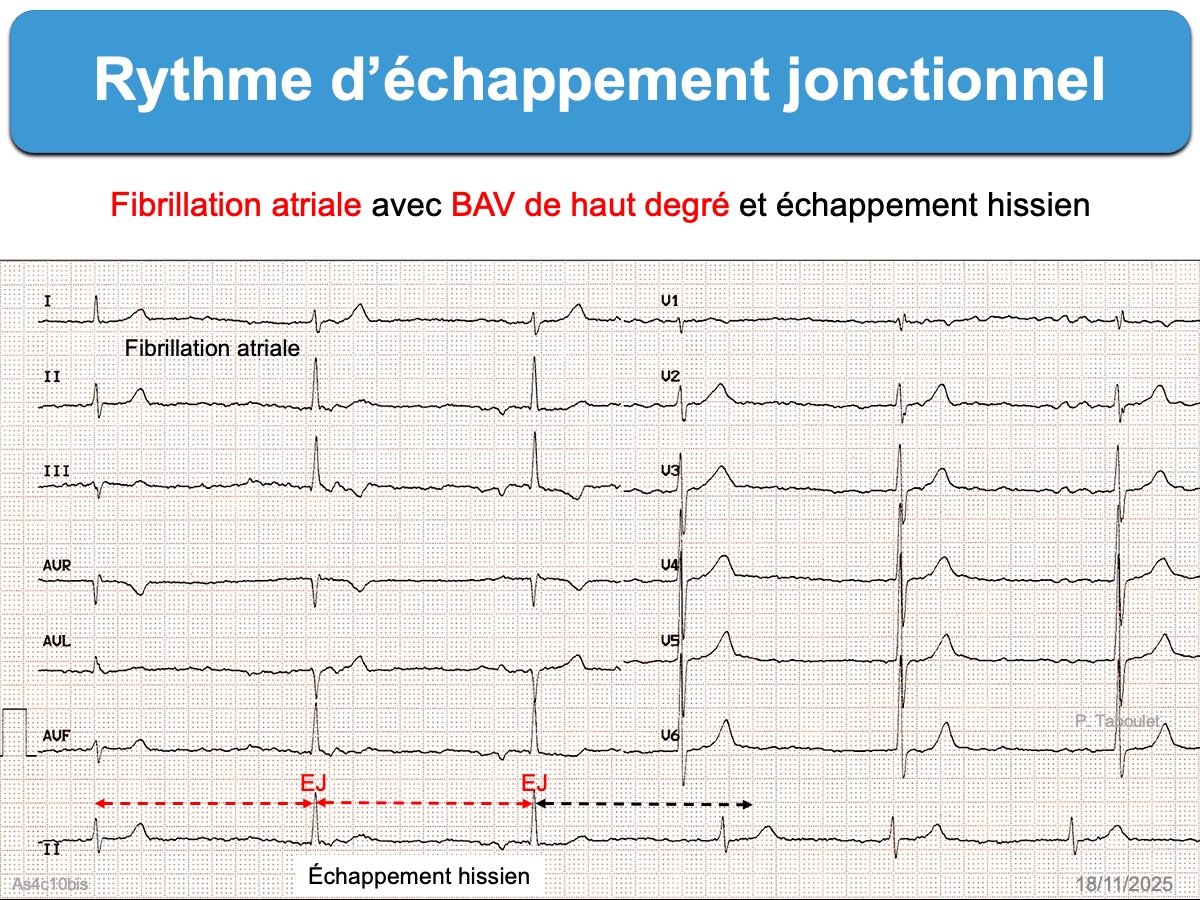
- Un rythme d’échappement peut s’observer de façon transitoire ou permanente au cours d’une fibrillation atriale dont les influx restent bloqués (FA avec bloc de haut degré). Dans ce cas, la fréquence des QRS est < 60/min, parfois proche de 40/min [1].
- Les complexes QRS peuvent être larges en raison d’un bloc de branche préexistant ou fonctionnel (bradycardie-dépendant ou bloc en phase IV). Dans l’ECG ci-dessous, le premier QRS est jonctionnel et active probablement le NAV par voie rétrograde (conduction cachée) car l’onde P sinusale suivante, bien régulière avec les ondes P suivantes, active le NAV par voie antérograde avec un PR long en rapport avec cette interférence (cf. Phénomène d’interférence). Le BBG est présent en rythme sinusal et en rythme jonctionnel (et sur les ECG suivants).
YouTube Minute ECG n°16 (vidéo). Le rythme (idio)jonctionnel accéléré
Voir aussi Complexes d’échappement, Bêtabloquant et Amiodarone
Diagnostics différentiels
Il faut distinguer le rythme d’échappement jonctionnel (qui survient environ entre 40-60 dépolarisations/min) [1]
- d’un rythme idiojonctionnel accéléré (≥ 60-100/min)
- d’une tachycardie jonctionnelle automatique (≥ 100/min).
Faites des quiz sur le site web (plusieurs niveaux de connaissance 1 à 3)
Femme 83 ans. Malaise, fatigue, traitement au long cours par amiodarone. Quel est le rythme ?
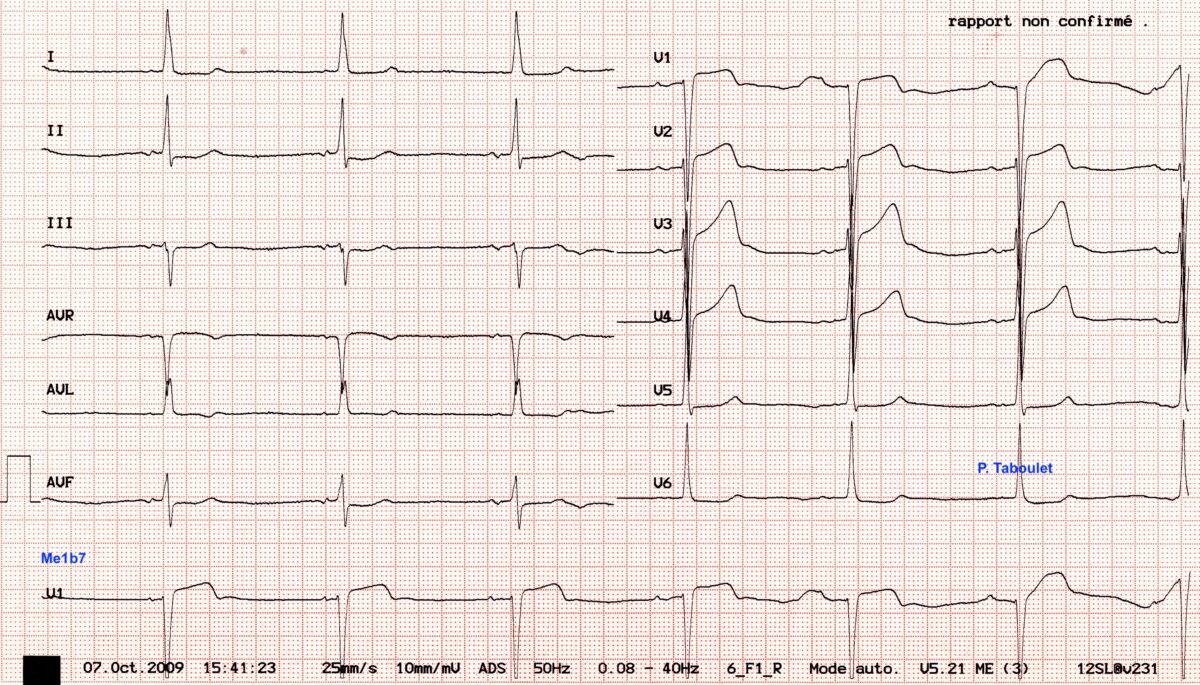
Solution : Quiz bradycardie
Vidéo YouTube. P. Taboulet.
- Rythme d’échappement, rythme accéléré, captures et fusions
- ECG minute 15. Rythme jonctionnel d’échappement
- ma playlist https://www.youtube.com/c/PierreTaboulet-ECG)
- ECG Minute (hebdomadaire 10 min)
Inscrivez-vous à ma newsletter hebdomadaire (https://www.e-cardiogram.com/newsletter)
Livre ECG de A à Z et autres (P. Taboulet, 2e ed. 2025)
Faîtes des quiz (site web)
Si vous souhaitez améliorer ce contenu, merci de me contacter
[1] Hafeez Y, Grossman SA. Junctional Rhythm. 2023 Feb 5. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2024 Jan–. PMID: 29939537. What to know about junctional rhythm ?
The AV junction includes the AV node, bundle of His, and surrounding tissues that only act as pacemaker of the heart when the SA node is not firing normally. As such, the AV junction acts as a secondary pacemaker.
Rhythms originating from the AV junction are called junctional dysrhythmias or junctional rhythms.
- junctional tachycardia, with a rate above 100 beats per minute
- accelerated junctional rhythm, with a rate of 60–100 beats per minute
- junction escape rhythm, with a rate of 40–60 beats per minute
- junctional bradycardia, with a rate below 40 beats per minute