Faisceau accessoire qui connecte directement une oreillette à un ventricule (faisceau atrio-ventriculaire). Il est constitué par des myocytes, sa longueur varie de 2 à 10 mm et son diamètre de 0,2 à 2 mm. Il doit son nom au cardiologue A.F.S. Kent qui l’a découvert en 1893 [1]. Ces connexions atrioventriculaires sont dues à un développement embryologique incomplet des anneaux AV, sans séparation complète des oreillettes et des ventricules [5].
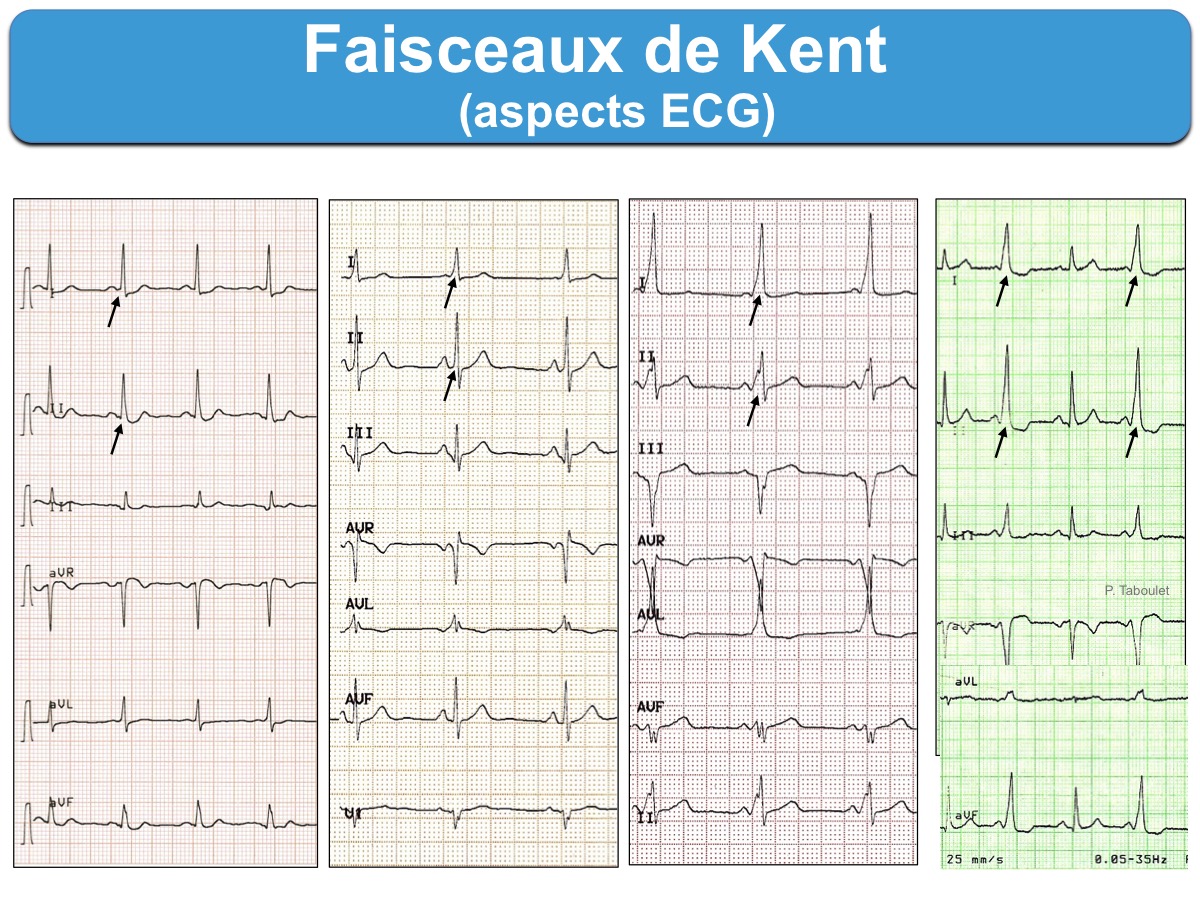
Le » Kent » peut siéger n’importe où sur la circonférence des anneaux AV gauche ou droit (latéral, antérolatéral ou postérolatéral) ou siéger dans le septum, ou à la jonction des septa interatrial et interventriculaire (normalement isolés par le noyau fibreux central que seul traverse physiologiquement le faisceau de His). La localisation latérale gauche est la plus fréquente. Les Kent multiples ne sont pas rares.
L’existence d’un faisceau de Kent (ou faisceau atrioventriculaire) peut être décelé sur un ECG lorsqu’il est perméable dans le sens antérograde, et qu’il permet une dépolarisation/excitation du muscle ventriculaire par la voie atrio-ventriculaire plus précoce que par la voie nodo-hissienne. Cette excitation prématurée du ventricule s’appelle une préexcitation ventriculaire.
Lorsque le faisceau de Kent n’est pas perméable dans le sens antérograde (conduction orthodomique) ou que la voie nodo-hissienne dépolarise plus vite le ventricule que la voie accessoire, il n’y a pas de préexcitation ventriculaire visible sur l’ECG. Néanmoins des complications rythmiques sont possibles (cf. Syndrome de Wolff-Parkinson-White).

Signature ECG
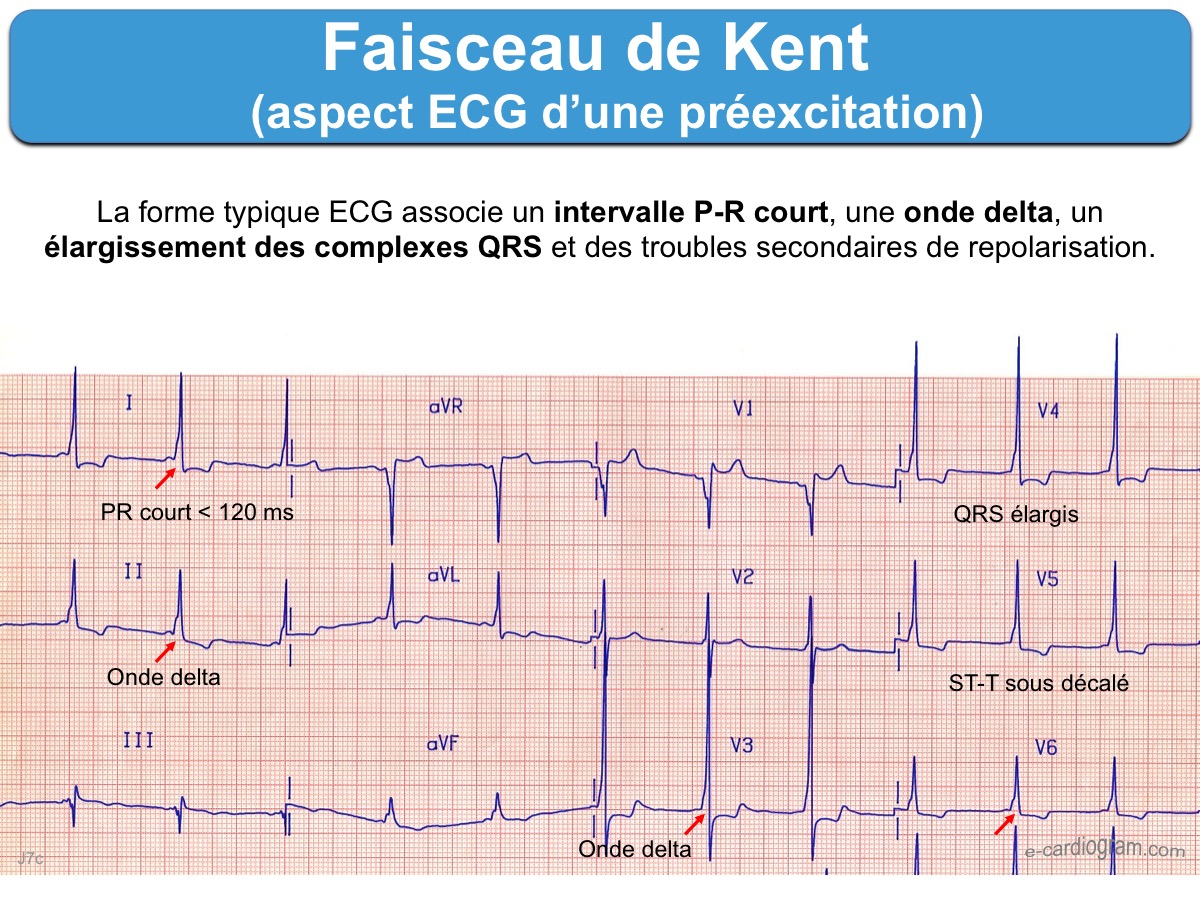
Une préexcitation par un Kent se reconnait sur l’ECG en présence d’une triade ± complète (cf. Préexcitation ventriculaire).
- intervalle P-R court < 0,12 s, en général < 0,10 sec
- onde delta qui peut se résumer à un discret empâtement ou apparaître comme un crochetage franc du pied initial du QRS
- complexes QRS larges, souvent > 0,12 sec.
Conséquences physiopathologiques
Le faisceau de Kent favorise les arythmies par réentrée (cf. syndrome de Wolff-Parkinson-White)
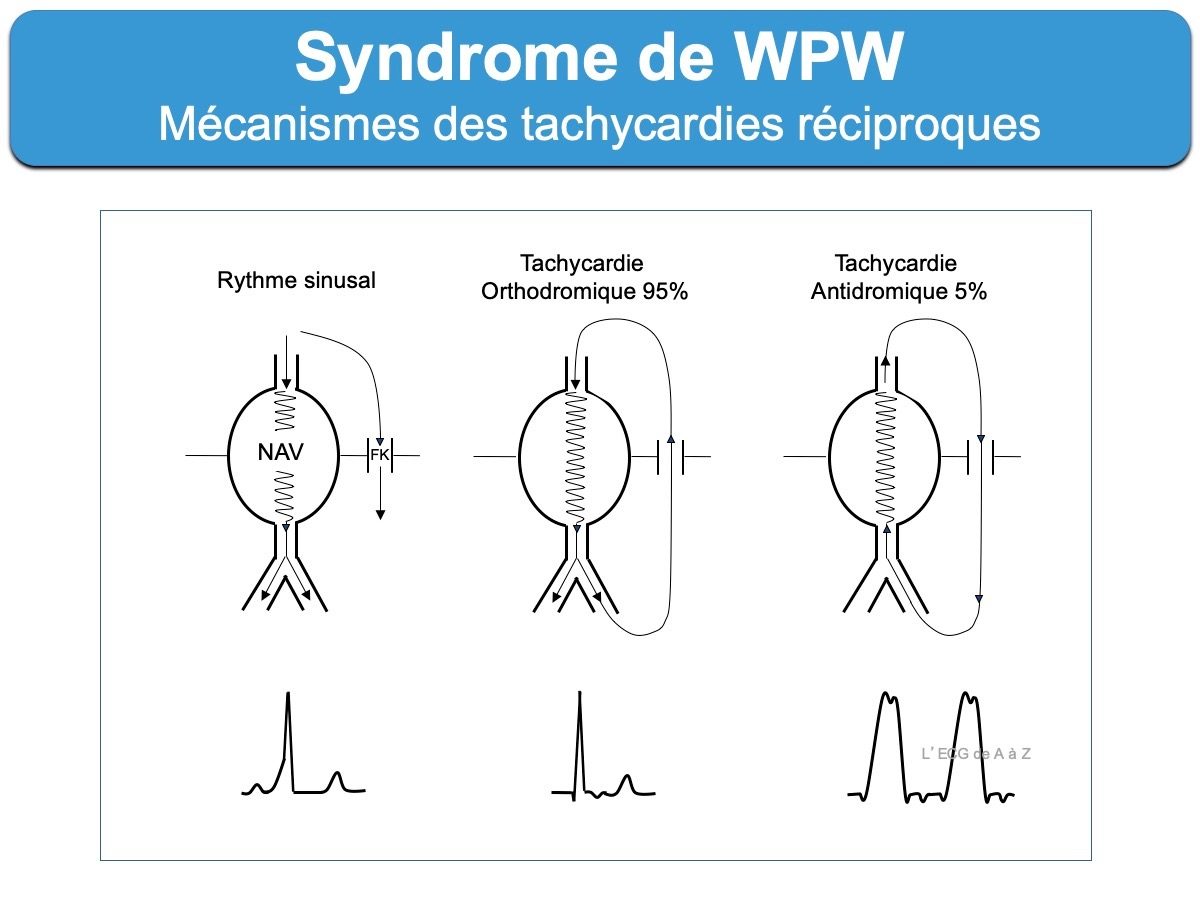
Pour approfondir les aspects ECG d’une préexcitation et le traitement lire : préexcitation ventriculaire, préexcitation ventriculaire : risque, syndrome de WPW, Préexcitation : conduite à tenir
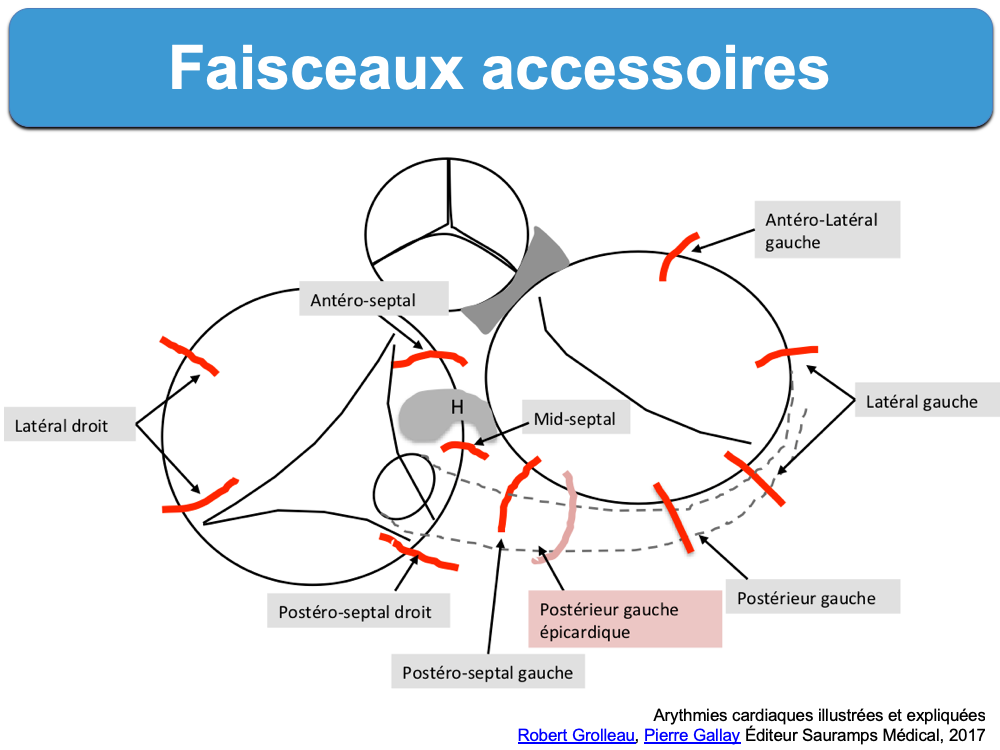
Localisation du Kent
La localisation d’un faisceau accessoire (postérieures, antérieures, latérales et septales droites ou gauches) à partir d’un ECG de surface est possible, quoique difficile, pour définir individuellement une stratégie d’ablation [2]
- Antéroseptal : V1+ ou ±, axe QRS inférieur
- Mid septal : V1-, VF+, axe QRS négatif
- Laréral droit : V1- et axe QRS 0-90°
- Postéro septal droit : V1-, axe QRS supérieur (dérivations inférieures négatives)
- Postéro septal gauche : V1+, DI- ou ±, axe QRS inférieur (dérivations inférieures négatives)
- Latéral gauche : V1+, DI et VL-, axe QRS inférieur (dérivations inférieures positives)
- Postéro gauche épicardique (SC, MCV) : II- et VR+
- His ventricule (HV) : PE septale et PQ non court
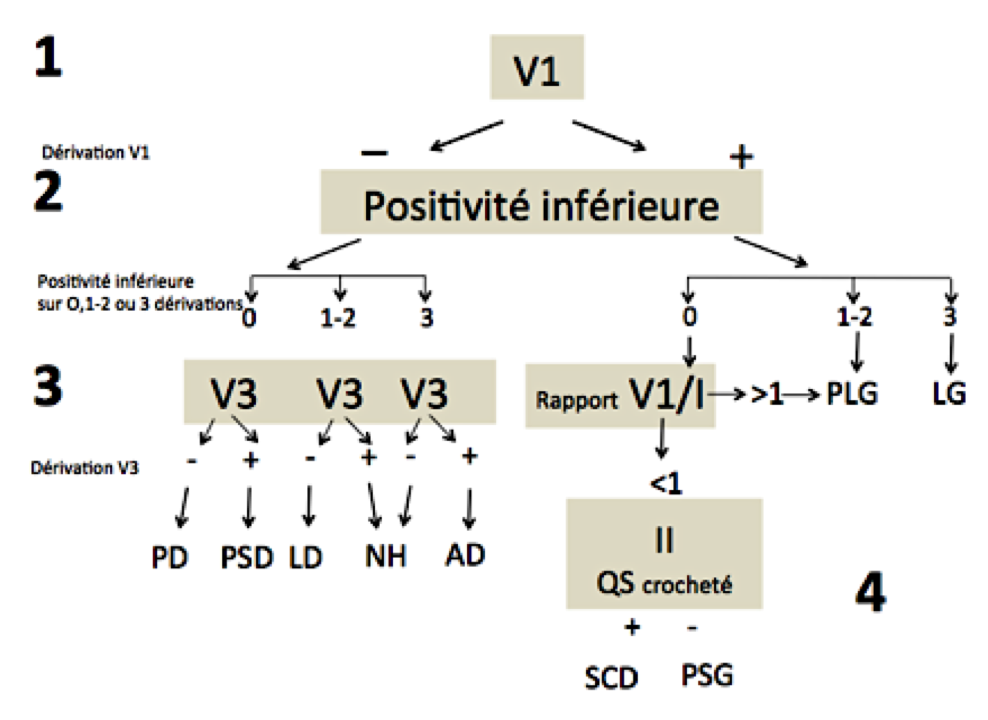
Merci au Pr R Grolleau pour son diagramme ci-dessus
———-
Autres méthode [2][3] (localisation possible via internet [4]).
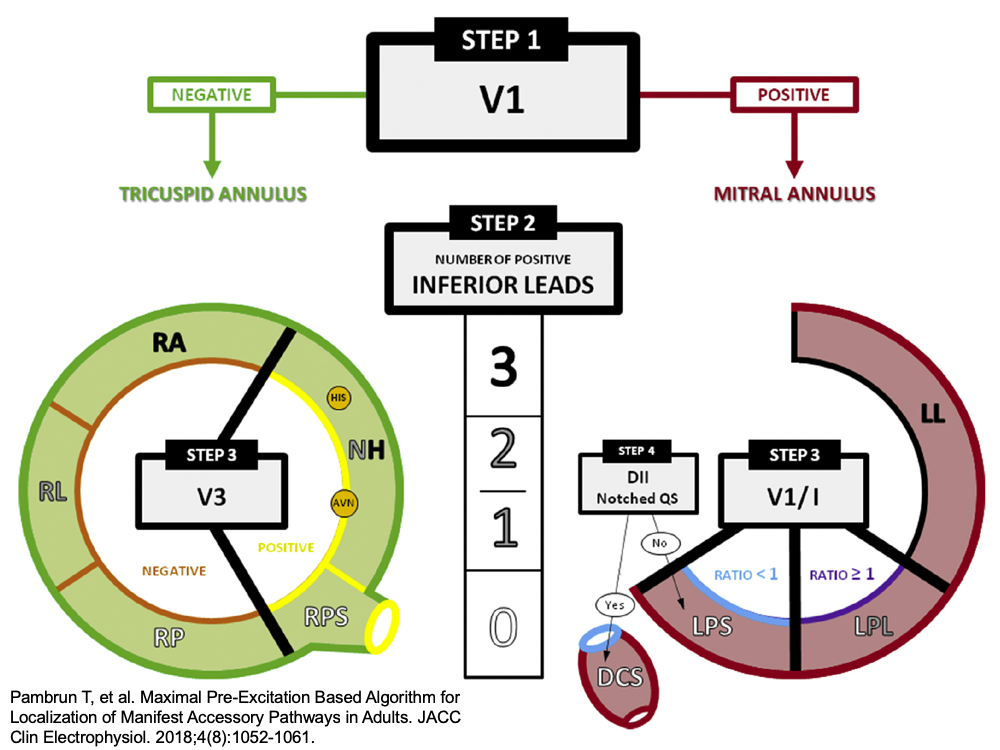
Néanmoins, ce n’est que l’exploration électrophysiologique qui définira précisément les insertions atriale et ventriculaire [3][4]
Voir Conduite à tenir devant une préexcitation
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire