Pacemaker physiologique principal de l’activation électrique du cœur localisé le long de la paroi postérieure de l’oreillette (atrium) droite, près de l’embouchure de la veine cave supérieure*. Cette structure est indiscernable à l’œil nu [1].
Synonymes : nœud sinoatrial ou nœud atrial supérieur ou nœud de Keith et Flack.
Physiologie
 Petit « nodule » en forme de croissant, le nœud sinusal est constitué de fibres myocardiques spécialisées dans l’automatisme (cf. Fibres à réponse lente). Il est richement innervé par le système neurovégétatif et vascularisé par l’artère coronaire droite (60%) ou circonflexe (40%) [1].
Petit « nodule » en forme de croissant, le nœud sinusal est constitué de fibres myocardiques spécialisées dans l’automatisme (cf. Fibres à réponse lente). Il est richement innervé par le système neurovégétatif et vascularisé par l’artère coronaire droite (60%) ou circonflexe (40%) [1].
Ses fibres automatiques sont polarisées, mais capables naturellement de dépolarisation spontanée qui aboutissent à des potentiels d’action propagés vers les oreillettes puis les ventricules à l’origine d’un « rythme sinusal ». La fréquence naturelle de ces décharges varie habituellement entre 60 et 80/min ce qui lui confère le rôle de pacemaker physiologique principal (cf. Potentiels d’action).
Ce pacemaker est particulièrement sensible à l’action du système neurovégétatif qui contrôle par cet intermédiaire la fréquence cardiaque.*
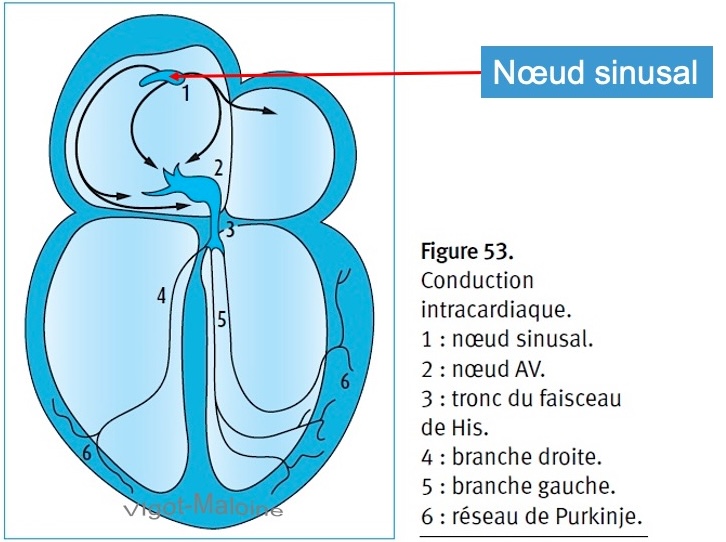
Traduction ECG [3]
- La dépolarisation du nœud sinusal est faible et n’a pas de traduction sur l’ECG.
- L’activation des oreillettes par le nœud sinusal se traduit par une onde P sinusale. Comme au sein du nœud sinusal, le site de l’automatisme dominant peut migrer de la partie céphalique (axe de P plutôt vertical ; stimulation sympathique) à la périphérie (axe de P plutôt horizontal ; stimulation vagale), la forme de l’onde P peut changer progressivement d’un battement à l’autre (cf. wandering pacemaker).
- Puis, l’activation électrique du cœur se poursuit par l’activation du nœud AV [4] puis le faisceau de His et le réseau des fibres de Purkinje.
Le nœud sinusal a naturellement l’automatisme le plus grand, aussi est-il à l’origine de la majorité des battements cardiaques. De nombreux facteurs freinent (stimulation parasympathique, médicaments, hypothermie, hyperkaliémie, hypothyroïdie) ou augmentent cet automatisme (fièvre, catécholamines, hyperthyroïdie…), principalement en modifiant la pente de dépolarisation diastolique lente.
* C’est à cette proximité des gros troncs veineux qu’il doit son nom de « nœud sinusal », par analogie avec le cœur de batracien où le sang veineux se déverse dans un sinus (veine) [6].
Pathologies [3]
- Si le nœud sinusal est trop actif (≥ 100/min), on parle de tachycardie sinusale. Celle-ci peut être physiologique ou inappropriée (cf. Tachycardie sinusale inappropriée).
- Si le nœud sinusal se dépolarise lentement (cf. dysfonction sinusale), ne fonctionne plus (cf. Paralysie sinusale) ou si l’influx reste bloqué dans l’oreillette (cf. bloc sino-atrial), un pacemaker physiologique situé en aval peut prendre le relais et la commande du cœur (cf. Rythme d’échappement).
- Certaines tachycardies atriales provenant de la crista terminalis supérieure peuvent avoir une morphologie des ondes P similaires à une tachycardie sinusale et une réponse similaire à l’adénosine [5]
* De nombreux facteurs freinent (stimulation parasympathique, bêtabloquant, inhibiteur calcique, digoxine, amiodarone, hypothermie, hyperkaliémie, hypothyroïdie) ou augmentent (stimulation sympathique et catécholamines, hyperthyroïdie, fièvre…) l’automatisme du nœud sinusal, principalement en modifiant la pente de dépolarisation spontanée qui précède le potentiel d’action.
- la stimulation parasympathique via le nerf vague libère de l’acétylcholine autour du nœud sinusal qui – via l’activation de récepteur muscarinique – diminue la concentration en AMPc, ce qui ralentit la cinétique du courant Ih, allonge la pente de dépolarisation diastolique et diminue la fréquence cardiaque;
- le système nerveux sympathique dont la stimulation provoque une sécrétion d’adrénaline et noradrénaline qui – via l’activation de récepteur beta-adrénergique – provoquent une augmentation de la concentration intracellulaire d’AMPc. La cinétique du courant Ih est augmentée, ce qui raccourcit la pente de dépolarisation spontanée et provoque l’augmentation de la fréquence cardiaque.
Vidéos YouTube (P. Taboulet).
Si vous souhaitez améliorer ce contenu, merci de me contacter
références réservées aux abonnés
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire
