Syncope : perte de connaissance totale, transitoire, secondaire à une hypoperfusion cérébrale, de durée brève, spontanément résolutive avec retour à un état de conscience normal [1]. Il faut écarter d’emblée une syncope post-traumatique, une cause neurologique comme un AVC ou une épilepsie, une cause psychogénique et autres causes rares, responsables parfois de TLOC (transient lost of conscience).
On distingue trois groupes étiologiques [1][4]
1 – Les syncopes réflexes (les plus fréquentes)
2 – Les syncopes par hypotension orthostatique
3 – Les syncopes cardiovasculaires
- les causes rythmiques (cf. Syncope rythmique)
- les causes mécaniques structurelles (sténose aortique sévère, embolie pulmonaire, CMH, myxome et autres tumeurs de l’oreillette, tamponnade, HTAP, dissection aortique, dysfonction de prothèse valvulaire…).
Le schéma ci-dessous (ESC 2018) est capital pour comprendre l’ensemble des facteurs déclenchants favorisant une syncope.

Épidémiologie et pronostic des syncopes
Dans un service d’urgence japonais (n = 715, [6])

Syncope et embolie pulmonaire (biblio prévalence : ici)
L’embolie pulmonaire est une cause dont la prévalence augmente avec l’âge : toujours y penser chez les sujets âgés [7] ou si le patient est hospitalisé pour syncope car la prévalence est > 10% (réf. spéciales [8][9]).
Congrès Urgences 2024 : Video YouTube (P. Taboulet – 22 min) : Syncope : critères de gravité, cas clinique.
Outils diagnostiques
- Le bilan initial comprend un interrogatoire policier, un examen clinique complet et un ECG 12 dérivations (précoce) [1] .
- Des examens biologiques (ex. hémoglobine, ionogramme, D-Dimères, troponine) et une échocardiographie sont parfois nécessaires, guidés par la clinique et l’ECG. Un monitoring cardiaque (scope) précoce est recommandé chez les patients à haut risque cardiovasculaire (cf. ESC 2018) [1]
- En l’absence d’étiologie patente, la recherche d’hypotension orthostatique et hypersensibilité du sinus carotidien à l’aide d’un massage carotidien (cf. Réflexe sinocarotidien) est recommandée dans l’évaluation initiale [1].
- Des examens plus invasifs peuvent être nécessaires (Holter, mesure ambulatoire de la tension artérielle [5], test d’inclinaison = Tilt test…). Les recommandations 2018 accordent une grande place aux enregistreurs ECG implantables, recommandés quand il semble exister un risque de mort subite chez les patients suspects de syncope d’origine arythmique ou en cas de syncopes récidivantes responsables de traumatismes sévères (cf. Holter implantable).
Formation YouTube (Cœur et urgence 2018. Syncope et malaise. PT 37 min)
Recommandations ESC 2018
Elles proposent des algorithmes décisionnels pertinents qui permettent de distinguer trois profils de patients [1] :
- Les patients suspects de syncope d’origine vagale, qui, après évaluation initiale, ne nécessitent pas d’exploration complémentaire. Ils peuvent rapidement sortir de l’hôpital et représentent environ la moitié des cas ;
- Les patients présentant un risque vital lié à une cardiopathie ou une anomalie ECG. Ces patients, environ 10 % des admissions, sont monitorés (scope/télémétrie) et hospitalisés d’emblée ;
- Les patients qui nécessitent d’être explorés au-delà de l’évaluation initiale, mais chez qui les examens peuvent être différés et programmés en ambulatoire ou en unité d’hospitalisation des urgences.
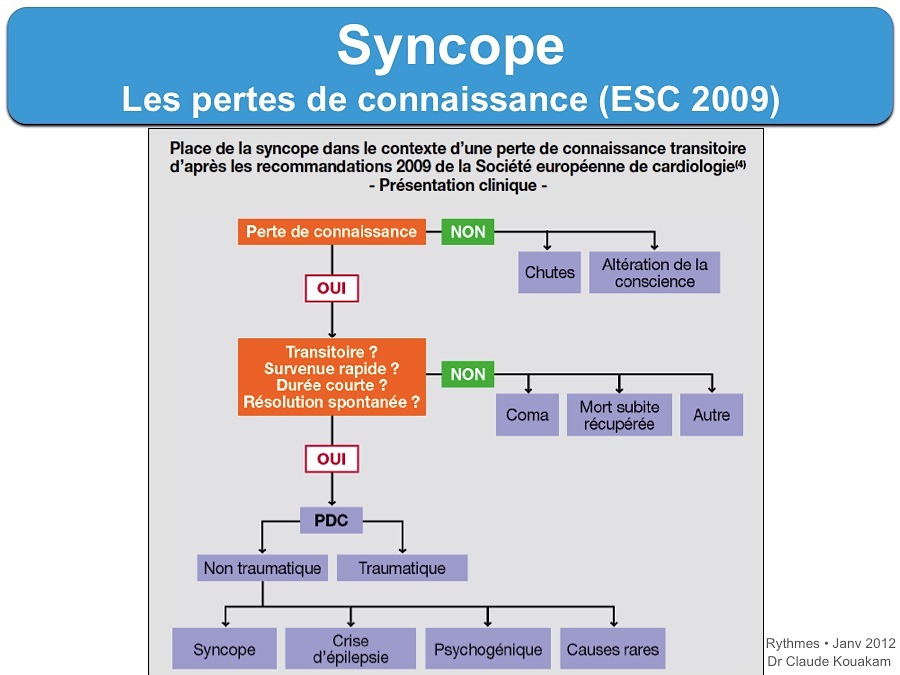
Ci-dessous, les diapos en français du consensus de l’ESC en 2009

Les experts de la Société Française de Médecine d’urgence (Taboulet P et Duchenne J) ont proposé en 2019 une approche pratique issue de ses recommandations [4]. Voir la page Syncope démarche diagnostique.
Faites des quiz sur le site web (plusieurs niveaux de connaissance 1 à 3)
Si vous souhaitez améliorer ce contenu, merci de me contacter
Lire aussi cette superbe mise au point (Gupta AK 2001 [3]).
ECG de A Z (P. Taboulet 2ed 2025) : https://www.livres-medicaux.com/auteur/11567-taboulet

YouTube : ma playlist
Références commentées réservées aux abonnés
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire