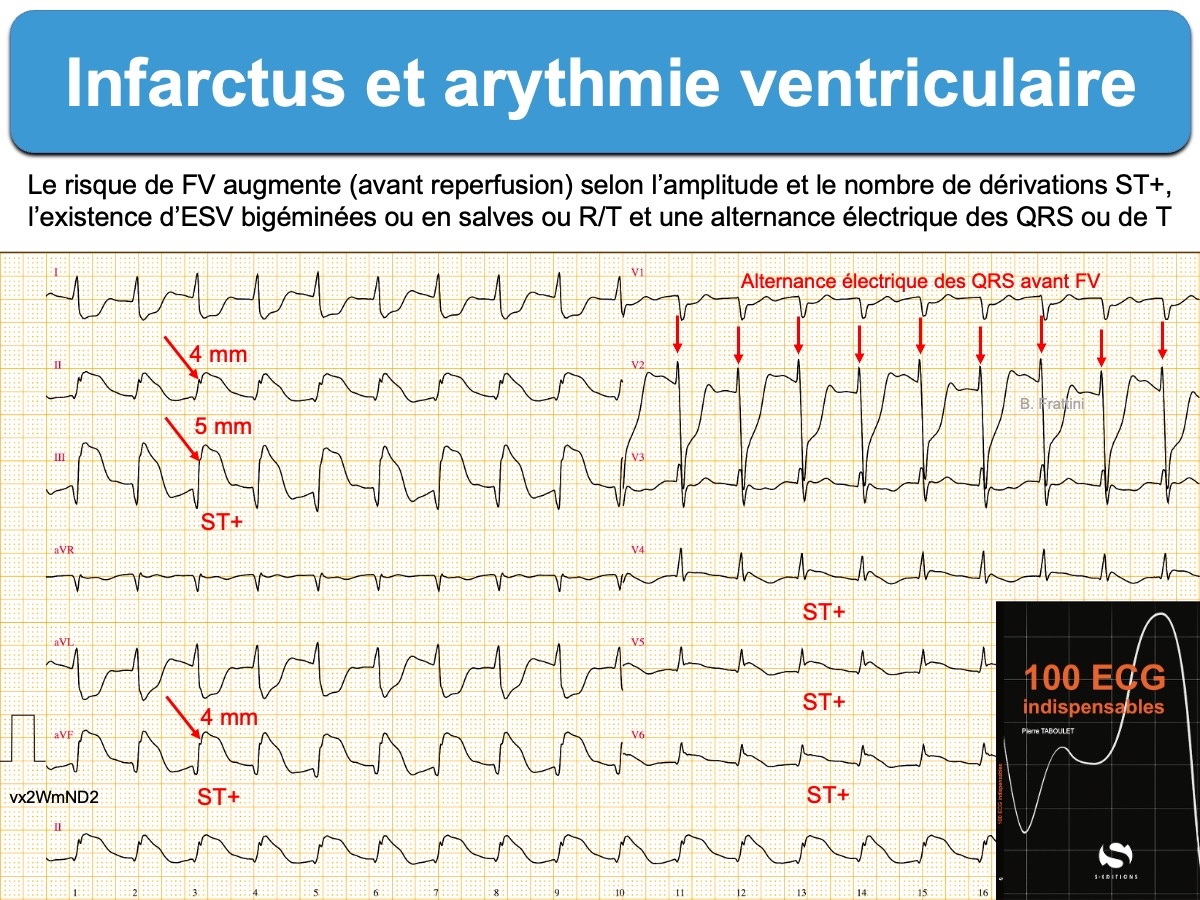
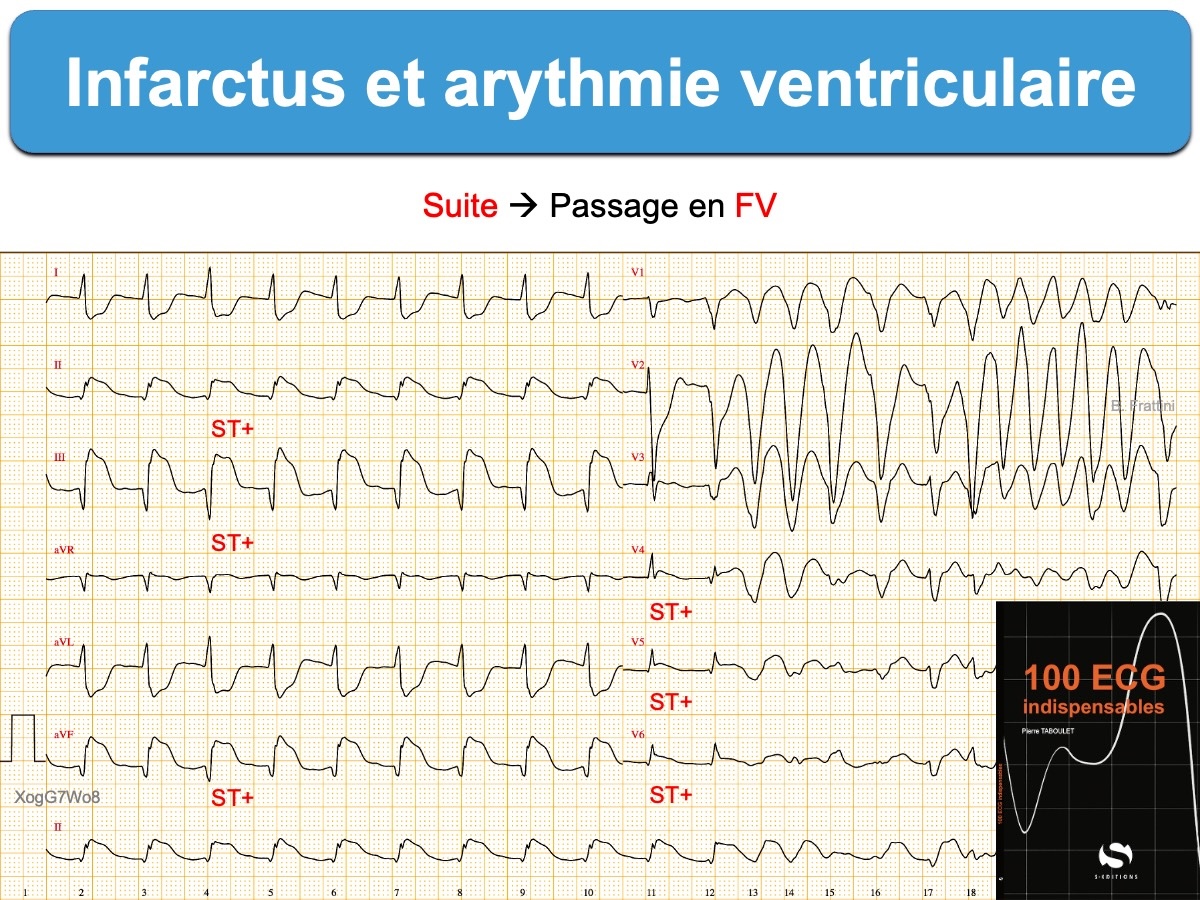
Une arythmie ventriculaire est fréquente au cours d’une ischémie coronaire aiguë, en particulier durant les premières heures d’un infarctus ST+.
En cas d’ischémie coronaire aiguë, des changements métaboliques et électrophysiologiques sévères sont à l’origine d’un automatisme anormal ou d’arythmie par réentrée. Il s’agit d’extrasystoles ventriculaires, de salves de tachycardie ventriculaire (TV) non soutenues (≥ 3 ESV) ou soutenues (> 30 s), de TV polymorphes ou plus rarement une fibrillation ventriculaire (FV) à l’origine d’une surmortalité précoce [1][2][3]. La prévalence d’une TV soutenue ou d’une FV est estimée entre 6-8% en cas de sus-décalage de ST [1][8] et 2% en l’absence de sus-décalage de ST [3][5]. Les patients les plus instables hémodynamiquement font davantage d’arythmie, mais c’est chez eux que le traitement antiarythmique bêtabloquant ou l’amiodarone peut être le plus nocif.
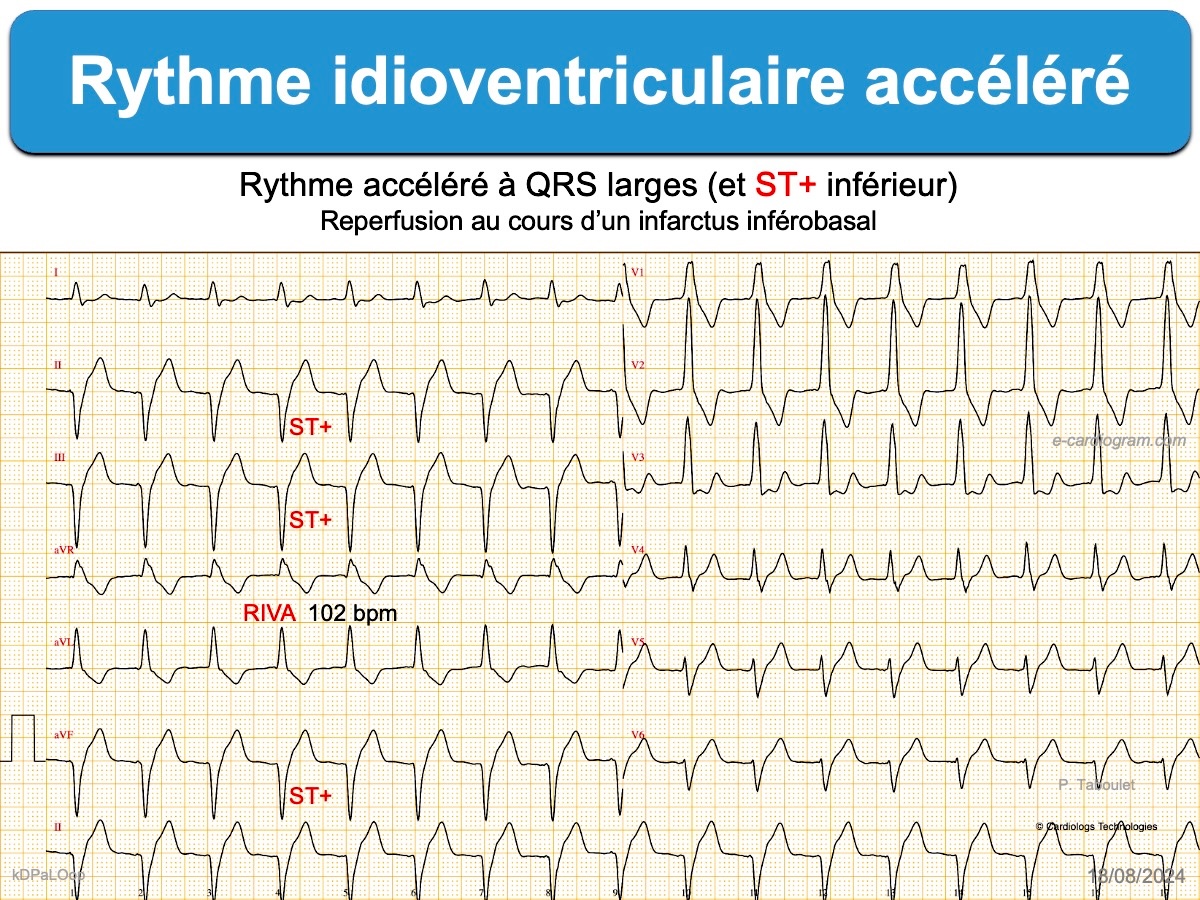
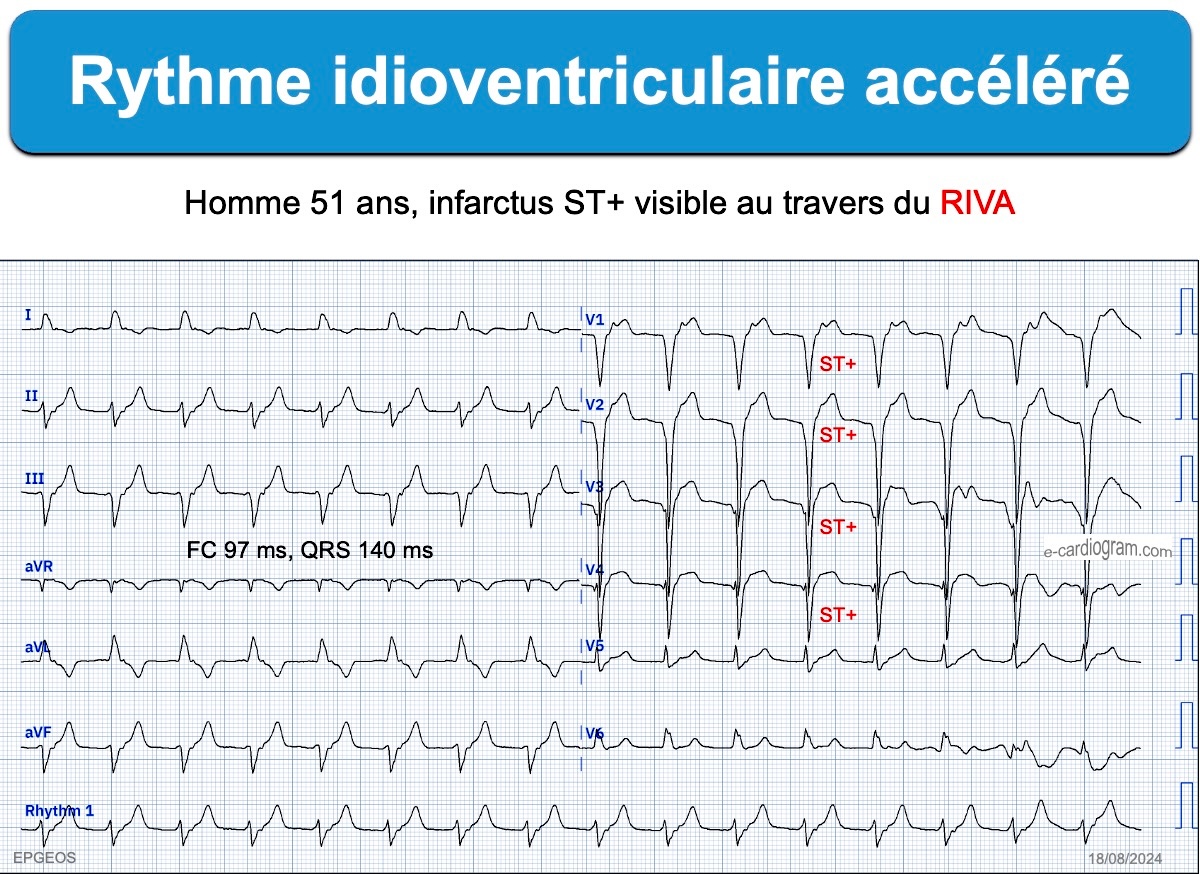
En cas de reperfusion coronaire spontanée ou provoquée, un hyperautomatisme ventriculaire ou jonctionnel est possible. Les rythmes idioventriculaires accélérés (RIVA de fréquence < 120 bpm) sont bénins. Ils sont particulièrement fréquents en cas d’infarctus ST+ (45% dans l’étude de Terkelsen en cas d’angioplastie [10]). 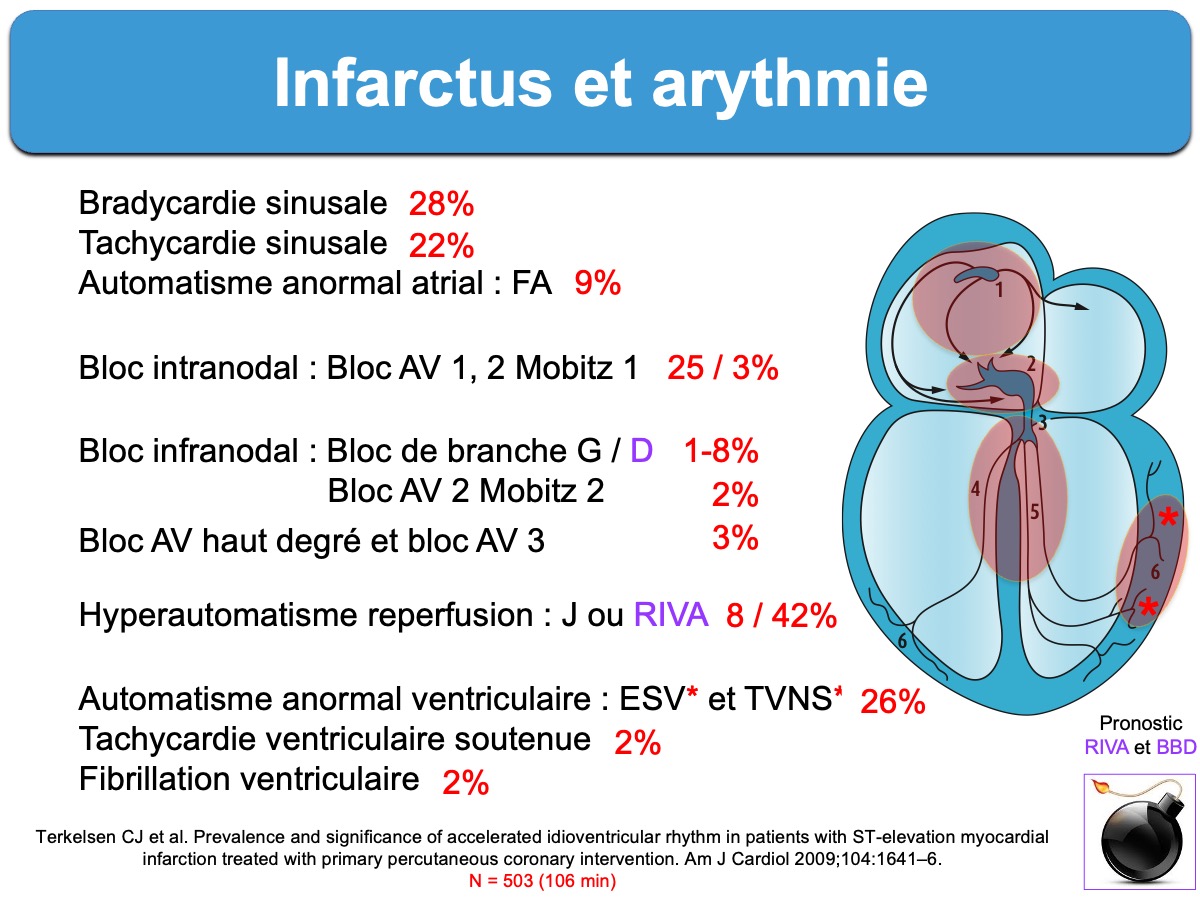
Signes ECG principaux [6]
- Extrasystoles ventriculaires. Leur caractère malin est reconnu à leur nombre, leur caractère répétitif (bigéminisme, doublets, triplets), leur polymorphisme, leur couplage court ou variable au QRS précédent (cf. ESV malignes). Un couplage très court avec phénomène R sur T expose à un très fort risque imminent de fibrillation ventriculaire [9][11].

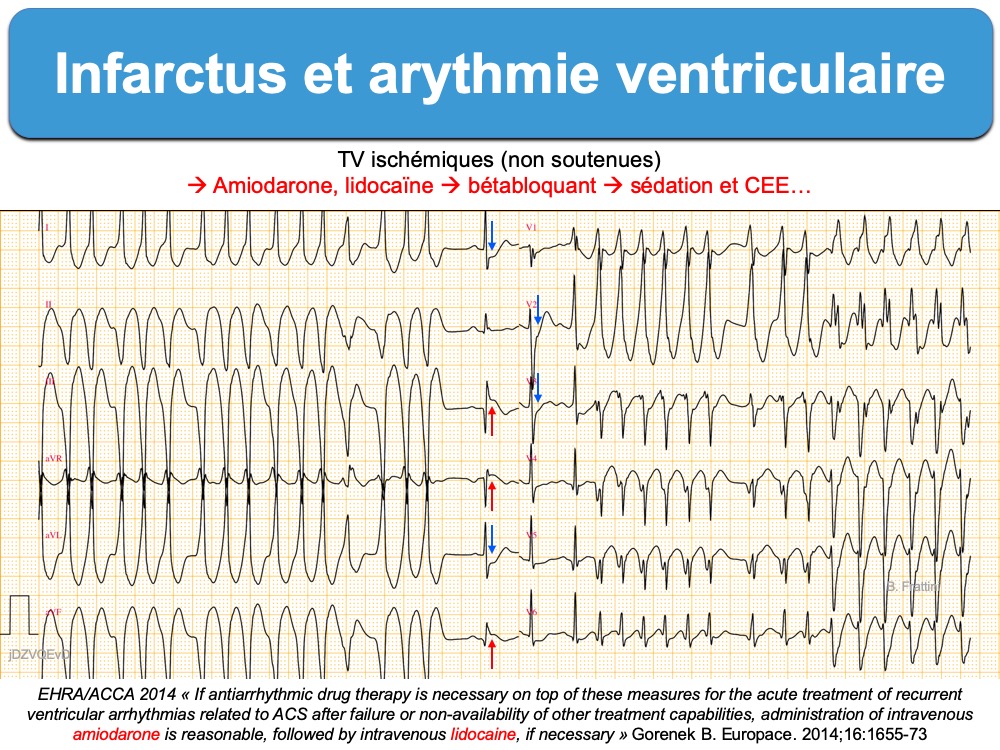
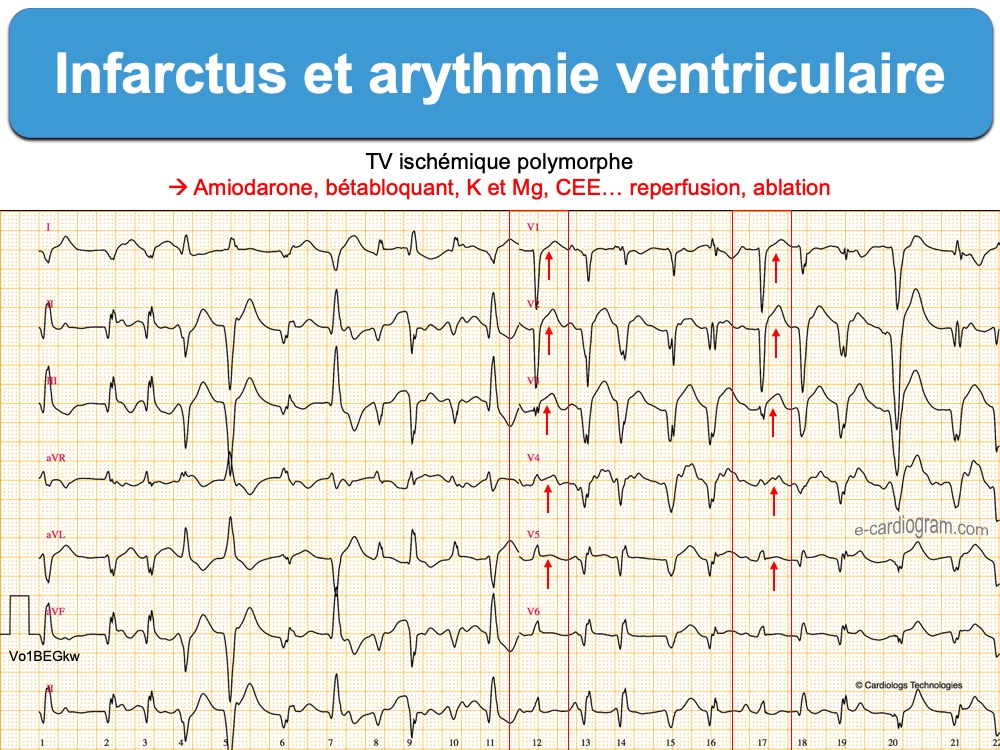
- Tachycardie ventriculaire en salves (> 120/min) non soutenues (≥ 3 ESV), parfois soutenues (> 30 secondes), aspect souvent irrégulier et polymorphe.

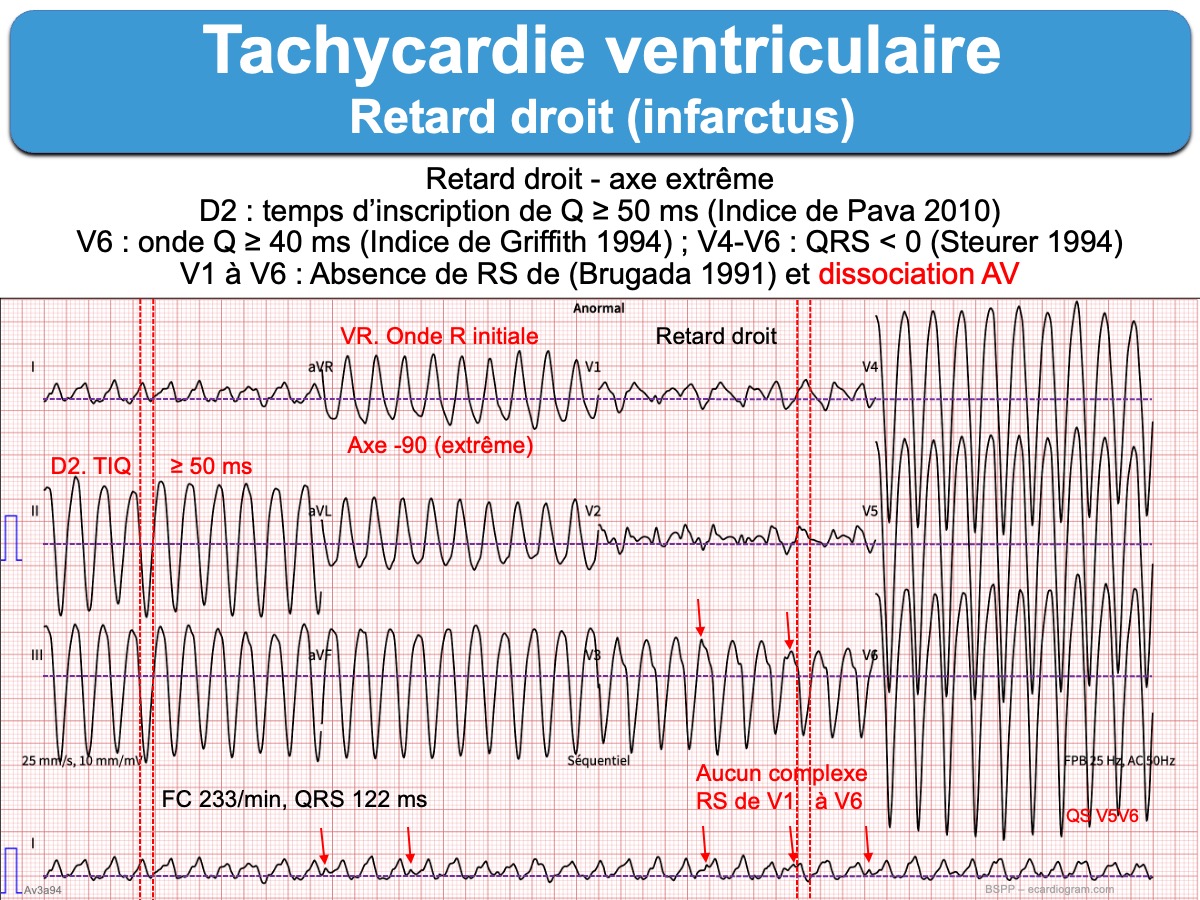
- Rythme idioventriculaire accéléré. Ce sont des TV lentes (50 à 120 bpm) en rapport avec un hyperautomatisme ventriculaire bénin, dont la fréquence est souvent graduelle (accélération, ralentissement, disparition…) en compétition avec le rythme de base [10]. Elles sont le témoin d’une reperfusion ventriculaire. Elles sont fréquentes généralement bénignes et disparaissent sans traitement.
- Orage rythmique défini par la survenue d’au moins trois épisodes de TV ou FV survenant dans les 24 heures. Son traitement repose sur la correction de l’ischémie, des troubles métaboliques (K, Mg) en complément du traitement antiarythmique spécialisé (bêtabloquant, amiodarone…) [7].
Ci-dessous. Transformation d’une TV polymorphe en flutter ventriculaire au cours d’un infarctus (Dr R. Hermann de PMCardio®)
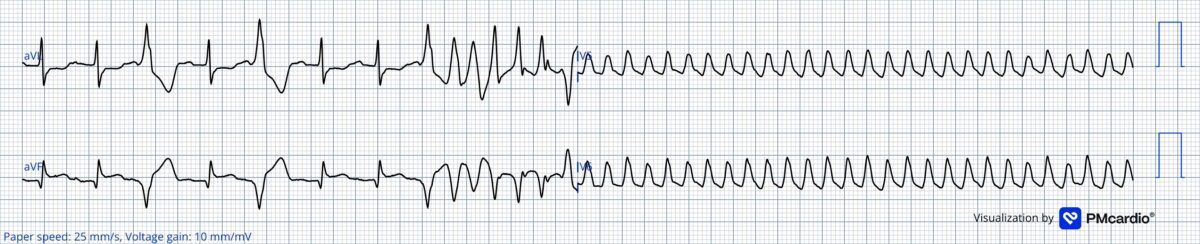
- Fibrillation ventriculaire. Elle est parfois inaugurale en phase pré-hospitalière [1]. Parfois annoncée par une autre forme d’arythmie ventriculaire, une alternance électrique des QRS, du segment ST ou de l’onde T (Cf. Alternance électrique de l’onde T).

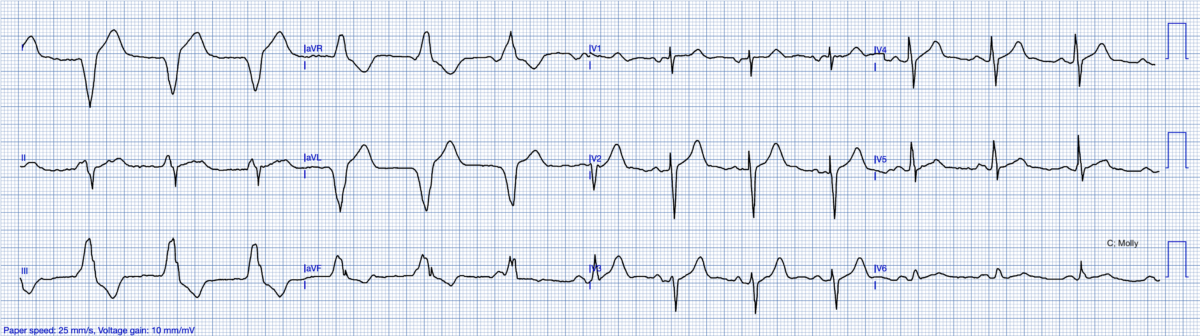
Quiz. F 63 ans, douleur thoracique fluctuante après un effort. Pourquoi les QRS s’affinent-ils ? (réponse en bas)
ECG réalisé après une FV et CEE. Il n’y a pas les critères pour un infarctus ST+ et troponine négative [12]. Angiographie d’urgence ?
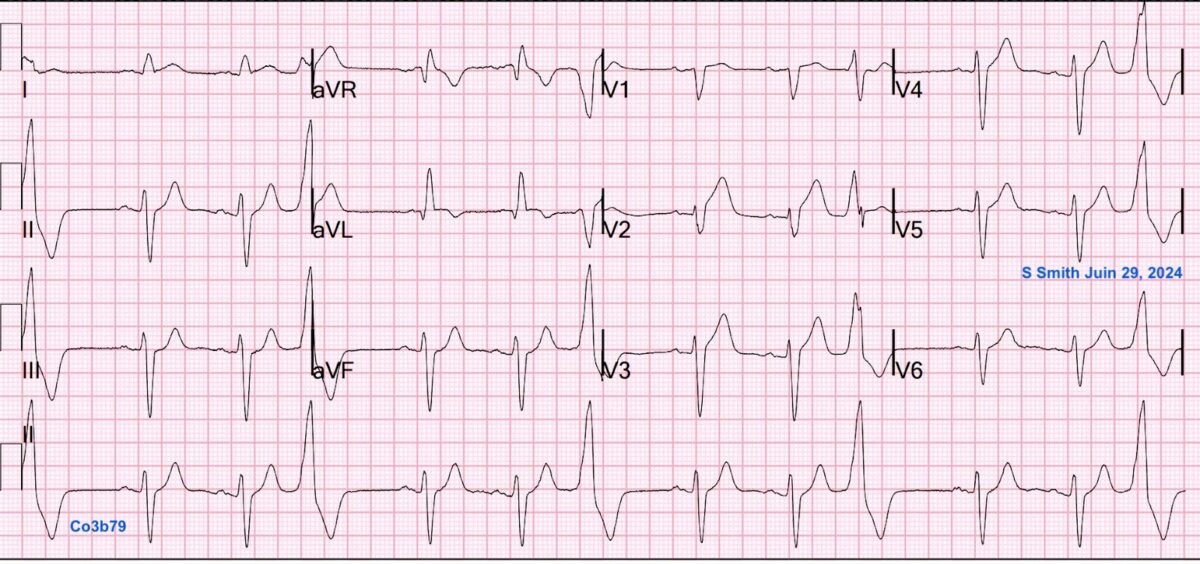
Non… selon les guidelines AHA 2023 qui exige un infarctus ST+ [7]. Oui selon S Smith car c’est un équivalent STEMI (T amples > R en V2V4 avec ST+ modéré mais rapidement ascendant). L’angiographie d’urgence a révélé une sténose ostiale à 99% de l’IVA qui a pu être stentée [12].
Traitement
Testez vos connaissances avant de lire ce chapitre à l’aide de quiz de 5 questions
Les recommandations européennes (ESC 2017 [8], EHRA 2019 [1]) en cas de TV/FV au cours d’un infarctus sont le suivantes.
- La présence d’ESV n’est PAS une indication à un traitement prophylactique primaire.
- La cardioversion/défibrillation électrique est l’intervention de choix pour mettre fin rapidement à une TV potentiellement mortelle.
- Un traitement intraveineux par bêtabloquants (ESC 2017 [8]) est indiqué chez les patients présentant une TV polymorphe et/ou une FV récurrente, sauf contre-indication (classe I, niveau B).
- Un traitement intraveineux par l’amiodarone est indiqué chez les patients présentant une TV polymorphe ou/et une FV récurrente (classe I, niveau B).
- La lidocaïne intraveineuse peut être envisagée (en deuxième choix) pour les TV récurrentes avec intolérance hémodynamique non contrôlée par l’amiodarone, les bêtabloquants ou la cardioversion électrique répétitive (classe IIb, niveau C).*
- La correction des déséquilibres électrolytiques (hypokaliémie et hypomagnésémie) est recommandée chez les patients présentant une TV et/ou une FV (une perfusion de 2 g de sulfate de mag nenésium en 10-20 min est empiriquement envisageable).
- Une revascularisation rapide et complète (même par étapes) est recommandée pour traiter l’ischémie myocardique se manifestant par une TV/FV récurrente (classe I, niveau B).
NB. Le maniement des antiarythmiques est délicat en raison notamment de leur effet dépresseur myocardique. * Steve Smith recommande, en cas de TV/FV récidivante, la lidocaïne –> 100 mg iv (1,5 mg/kg max) puis 50 mg iv (0,75 mg/kg) toutes les 5 minutes trois fois de suite (soit 250 mg en 15 minutes), puis 3 mg/min, de préférence à l’amiodarone (discussion et références [9]).
NB. « Une angiographie coronarienne d’urgence n’est pas recommandée par rapport à une stratégie différée ou sélective chez les patients ayant retrouvé une circulation spontanée après un arrêt cardiaque (défibrillé), sauf s’ils présentent un infarctus du myocarde avec sus-décalage du segment ST, un état de choc, une instabilité électrique, des signes de lésions myocardiques importantes ou une ischémie en cours » (AHA 2023 [7]).

Vidéos YouTube (P. Taboulet)
- Infarctus en territoire inférieur et troubles du rythme (2022)
- Cardioversion d’une fibrillation atriale aux urgences (ESC 2012)
- SCA et trouble du rythme (YT 2019 – ci-dessous)
Réponse au quiz (Femme 63 ans) et références réservées aux abonnés
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire