Les tachycardies à complexes QRS larges (≥ 120 ms) et régulières forment une famille dont les mécanismes, les aspects ECG et les pronostics sont particulièrement hétérogènes [1][2][3].
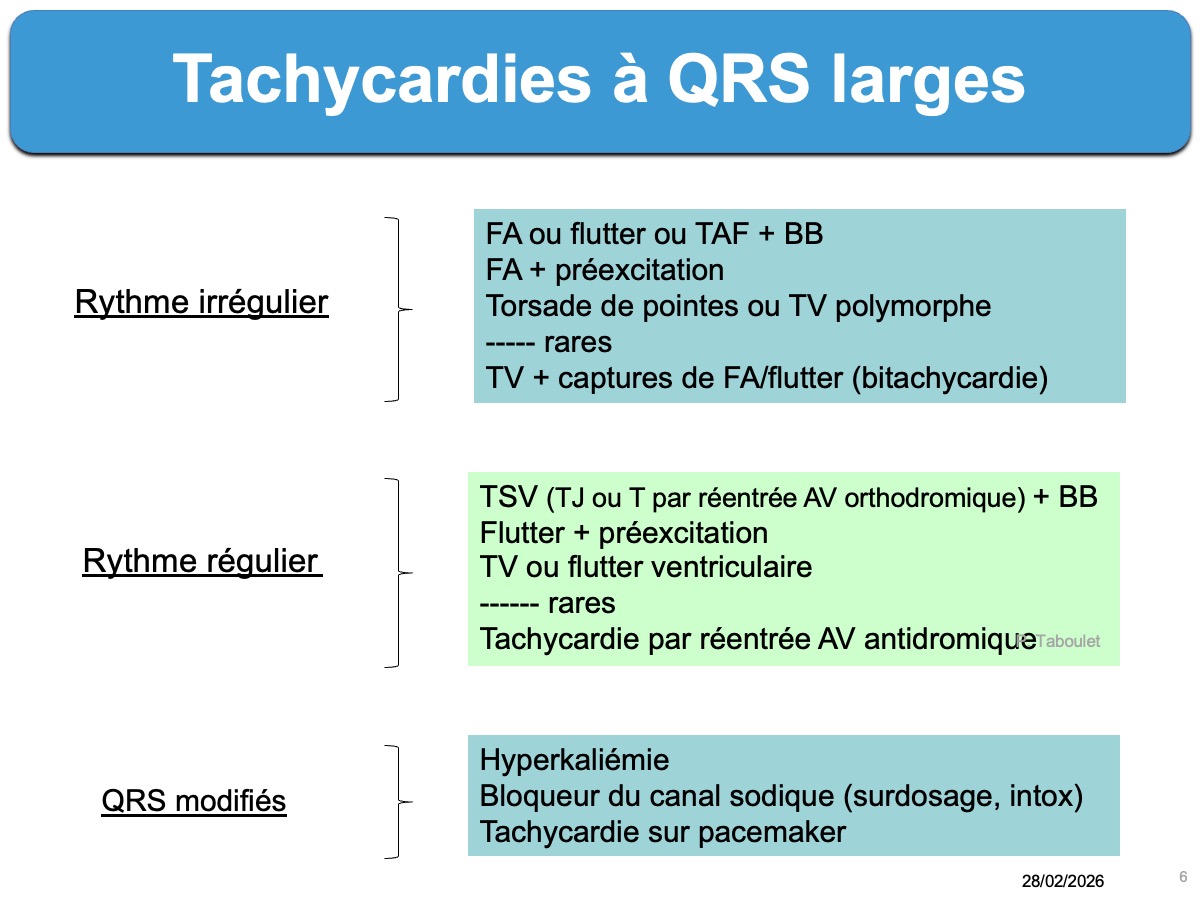
Le classement ci-dessous permet de comprendre les mécanismes possibles (la prévalence est dominée par 1. et 6).
- TSV avec bloc intraventriculaire proximal fixe ou fonctionnel (cf. Aberration ventriculaire). Inclues les TRIN et les TRAV orthodromiques
- TSV avec bloc intraventriculaire distal (cf. Hyperkaliémie, Effet stabilisant de membrane, Flutter flécaïnide ou ischémie)
- TSV avec préexcitation (flutter atrial ou TAF)
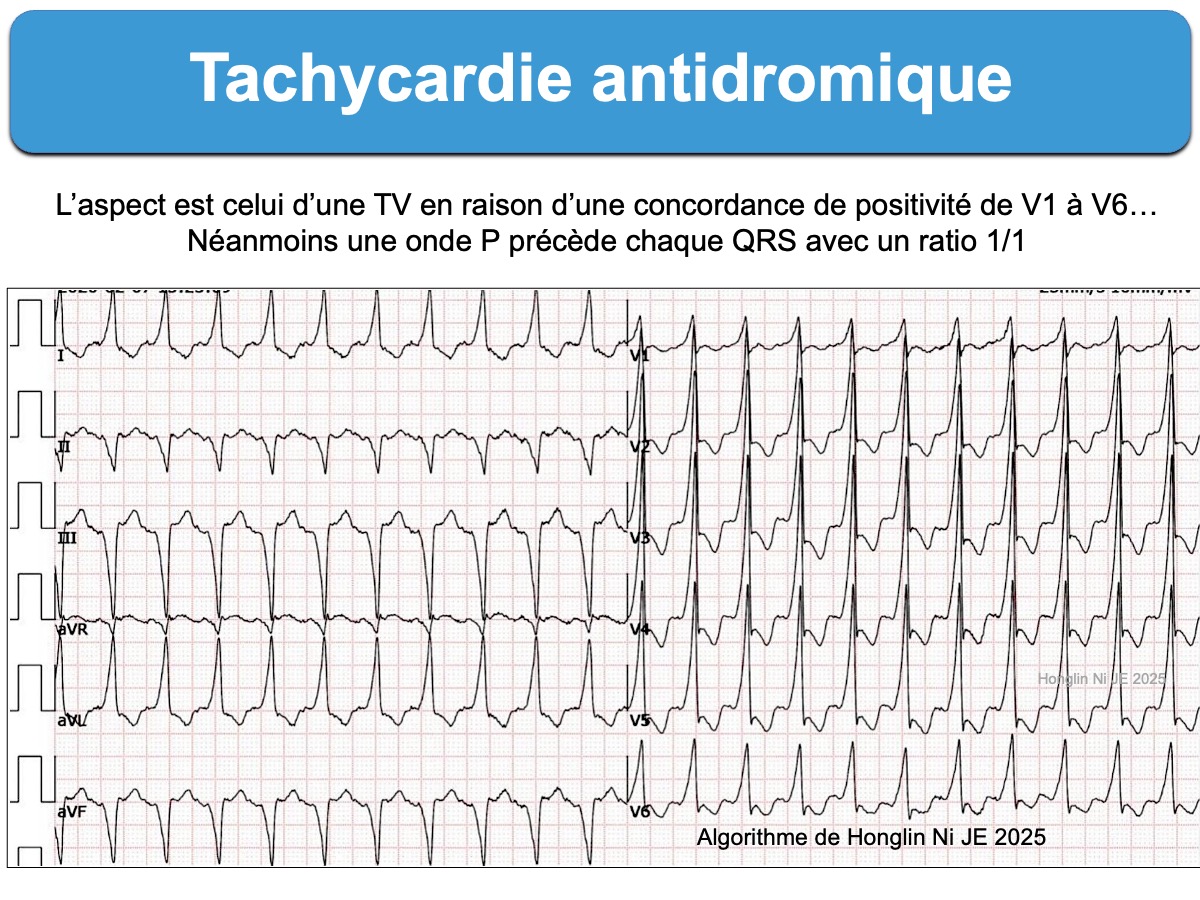
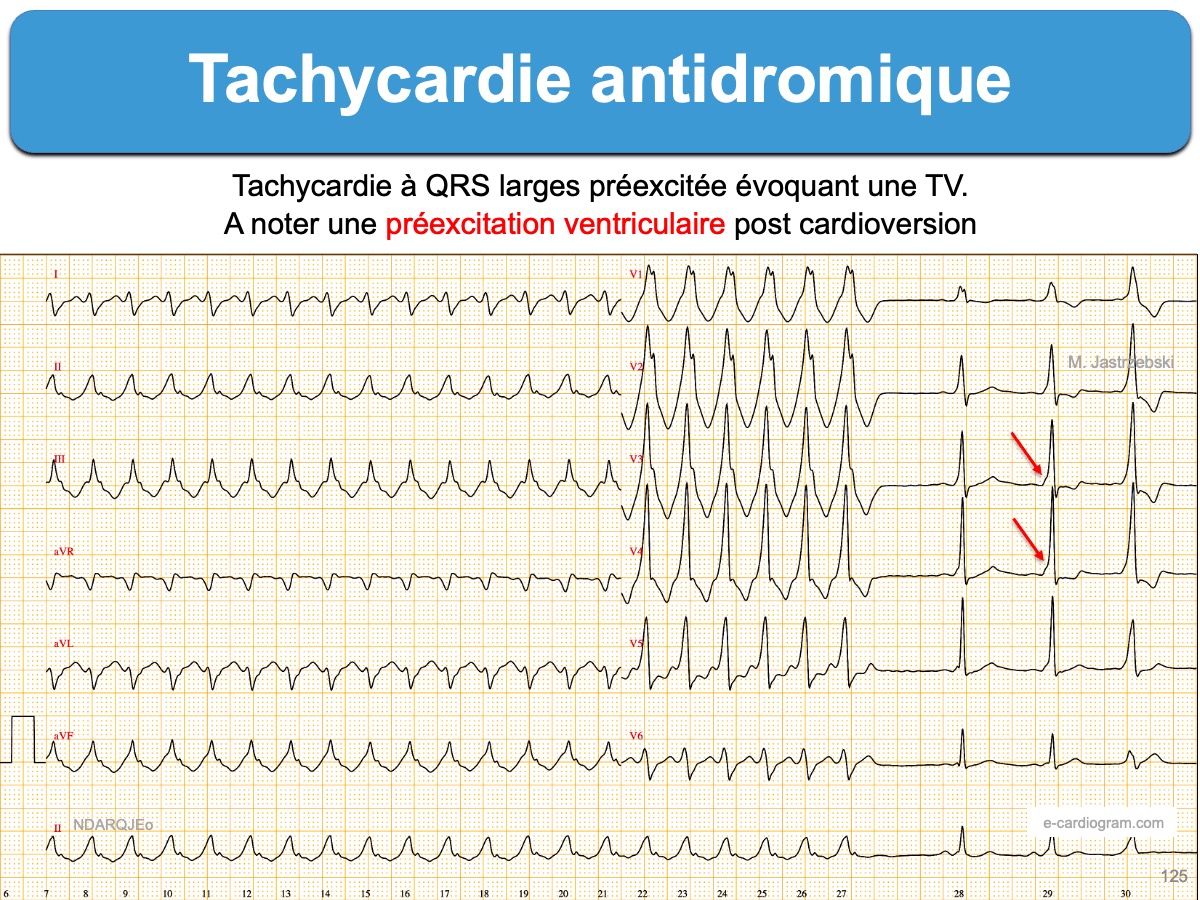
- Tachycardies par réentrée atrioventriculaire antidromique (cf. Syndrome de Wolff-Parkinson-White)
- Tachycardies par réentrée électronique et autres tachycardies médiées par un pacemaker (cf. Dysfonction de pacemaker)
- Tachycardies ventriculaires (les plus fréquentes après 35 ans)
La fréquence des tachycardies ventriculaires est supérieure à celle des tachycardies supraventriculaires lorsque le décompte est fait par des électrophysiologistes [11][12]. Elle est plus faible dans le case mixte des urgences, comme le pense Garmel et al. [2]. Un âge > 35 ans et/ou une cardiopathie structurelle augmente(nt) drastiquement la probabilité primaire (pré-test) d’une TV (Whitaker J [18]).
Démarche diagnostique
La démarche diagnostique d’une tachycardie régulière à QRS larges est orientée vers l’élimination d’une tachycardie ventriculaire (TV) dont le pronostic est en général moins bon (risque de dégénérescence en fibrillation ventriculaire) et parce que les médicaments habituellement utilisés pour traiter une tachycardie supraventriculaire (TSV) peuvent être nocifs pour les patients en tachycardie ventriculaire.
Il faut commencer par décrire l’aspect monomorphe ou polymorphe, la régularité, la fréquence et la durée des QRS, le type de retard gauche ou droit en V1 et l’axe des QRS en frontal.
Il faut ensuite respecter chacune des étapes, expliquées dans de nombreux articles de références récents (Brugada, Kashou, Katritsis et Brugada, Whitaker… voir [1] [18]). On peut intervertir les 2 premières étapes ci-dessous.
Première étape : l’activité atriale
La recherche d’une activité atriale conduite ou dissociée, antérograde ou rétrograde, doit être méticuleuse.
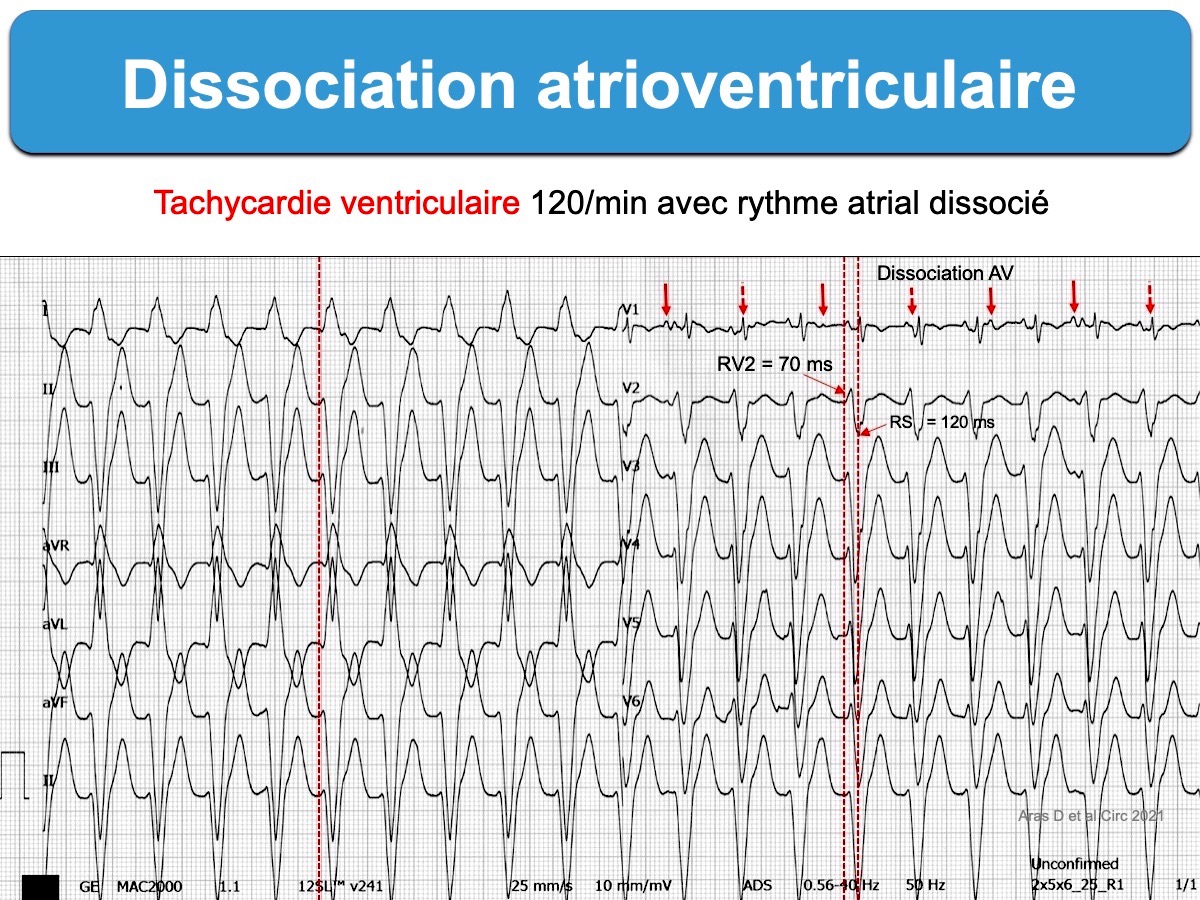
- Une dissociation AV est un argument très fort en faveur d’une TV. La DAV peut manquer lorsque les QRS larges et rapides masquent l’activité atriale. Elle est souvent difficile à voir et nécessite une recherche méticuleuse dans toutes les dérivations et souvent des tracés répétés. Il est plus raisonnable de postuler l’existence d’une DAV quand à la fois une activité atriale et un ou plusieurs complexes QRS de fusion sont observables. En effet, un QRS fin occasionnel peut correspondre, non pas à une fusion, mais à une conduction supernormale.
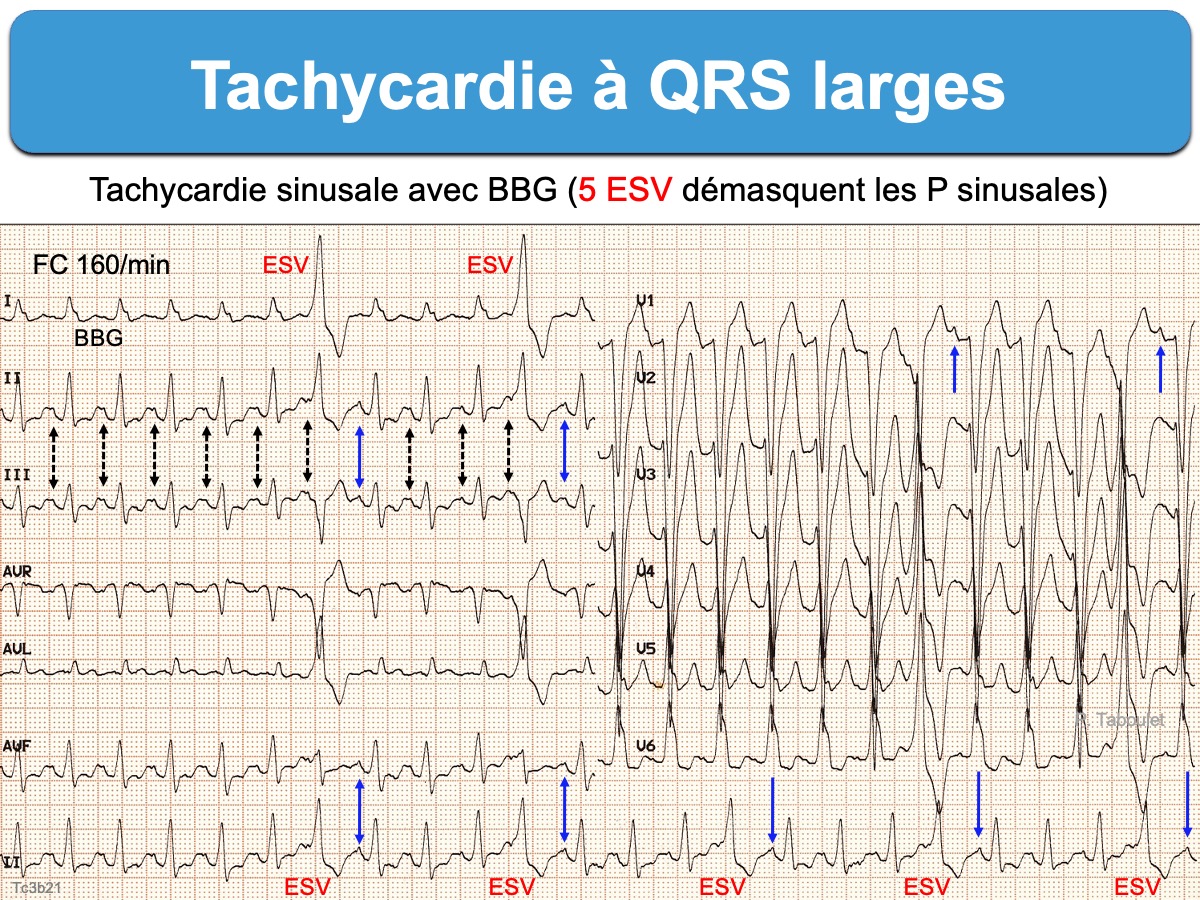
- Une onde P sinusale régulière mais masquée dans l’onde T peut se voir en cas de tachycardie sinusale avec QRS larges, a fortiori si intervalle PR long. Un ralentissement progressif de la fréquence sinusale, une ESV ou une manœuvre vagale peut la démasquer (voir diapo 3e étape).
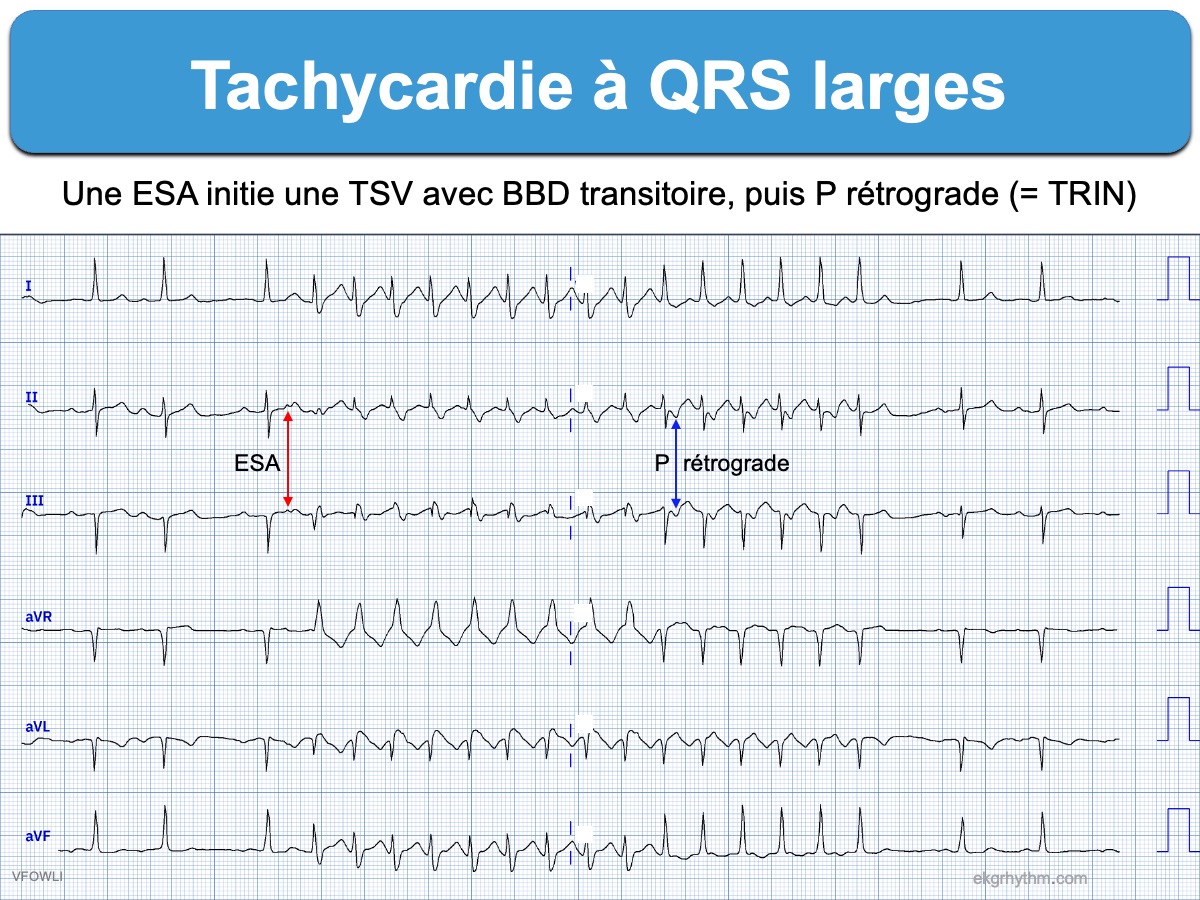
- Une onde P atriale qui amorce l’épisode de tachycardie a une haute valeur diagnostique en faveur d’une TSV conduite avec aberration (cf. règles de l’aberration).
- Des ondes P atriales de tachycardie atriale focale [9] ou des ondes F de flutter atrial sont parfois discernables entre deux QRS, en cas de conduction variable ou après une ESV.
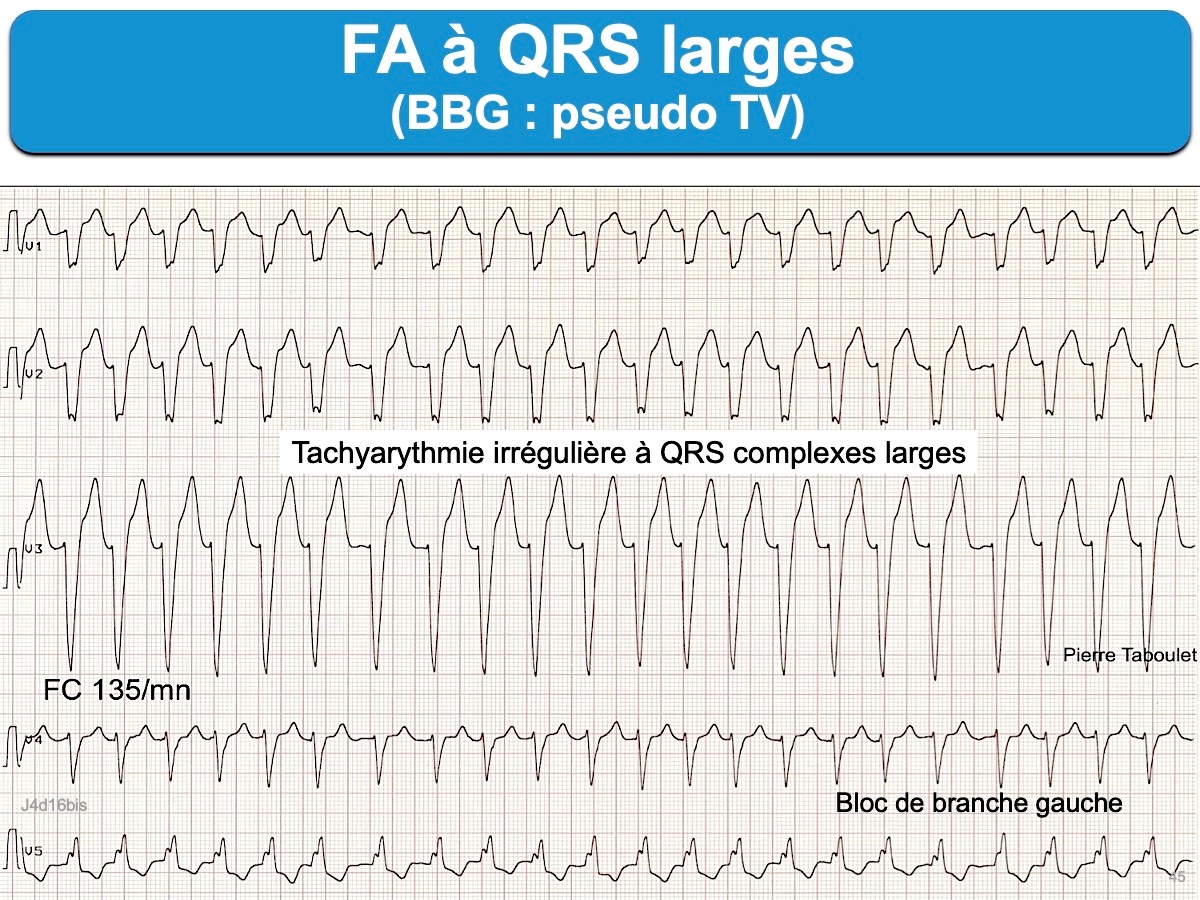
- Une arythmie de fréquence, parfois minime, doit faire considérer l’hypothèse d’une FA pseudo-régulière conduite avec aberration ventriculaire.
- Une onde P rétrograde (négative en DII) avec une conduction 1:1 peut parfois se voir en cas de tachycardie par réentrée atrioventriculaire (TRAV) mais aussi de TV. Une conduction rétrograde 2:1 ou davantage est en faveur d’une TV.
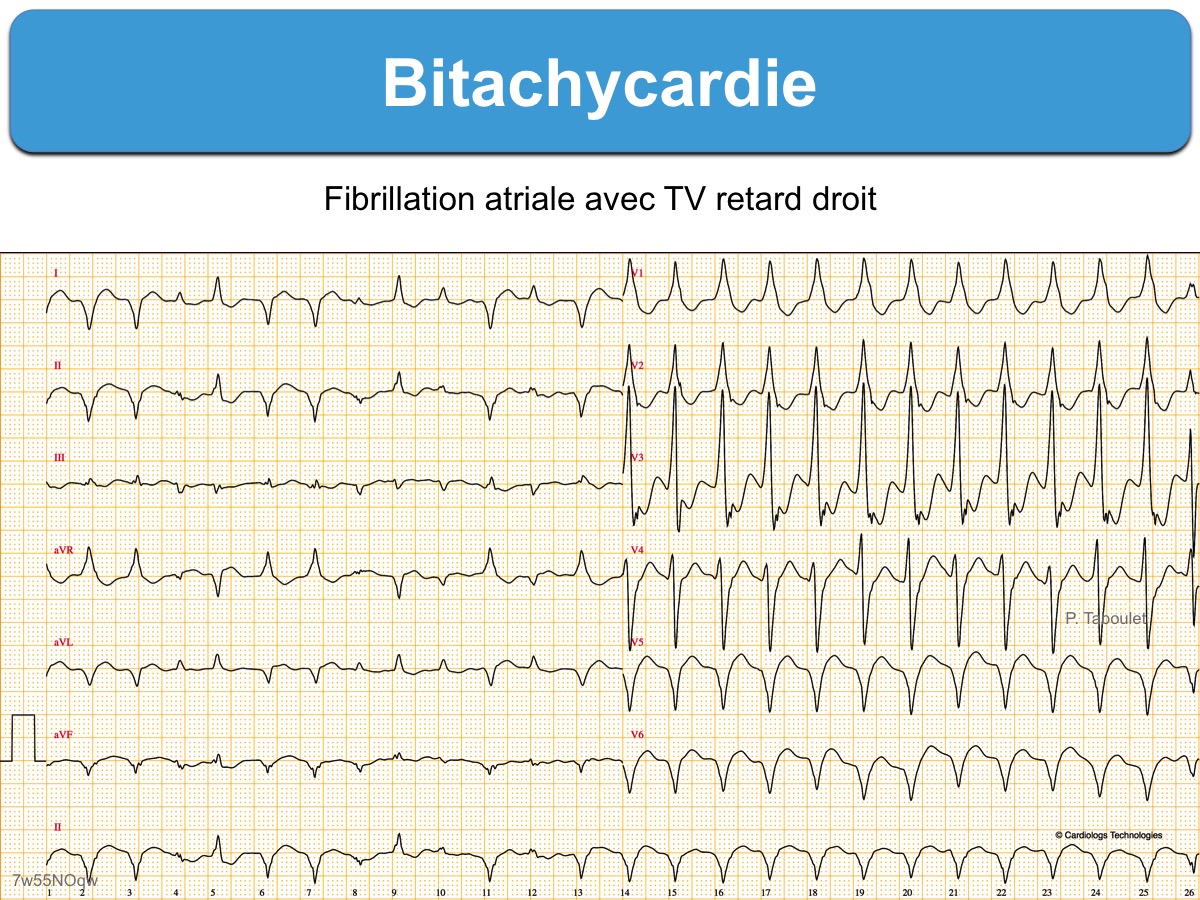
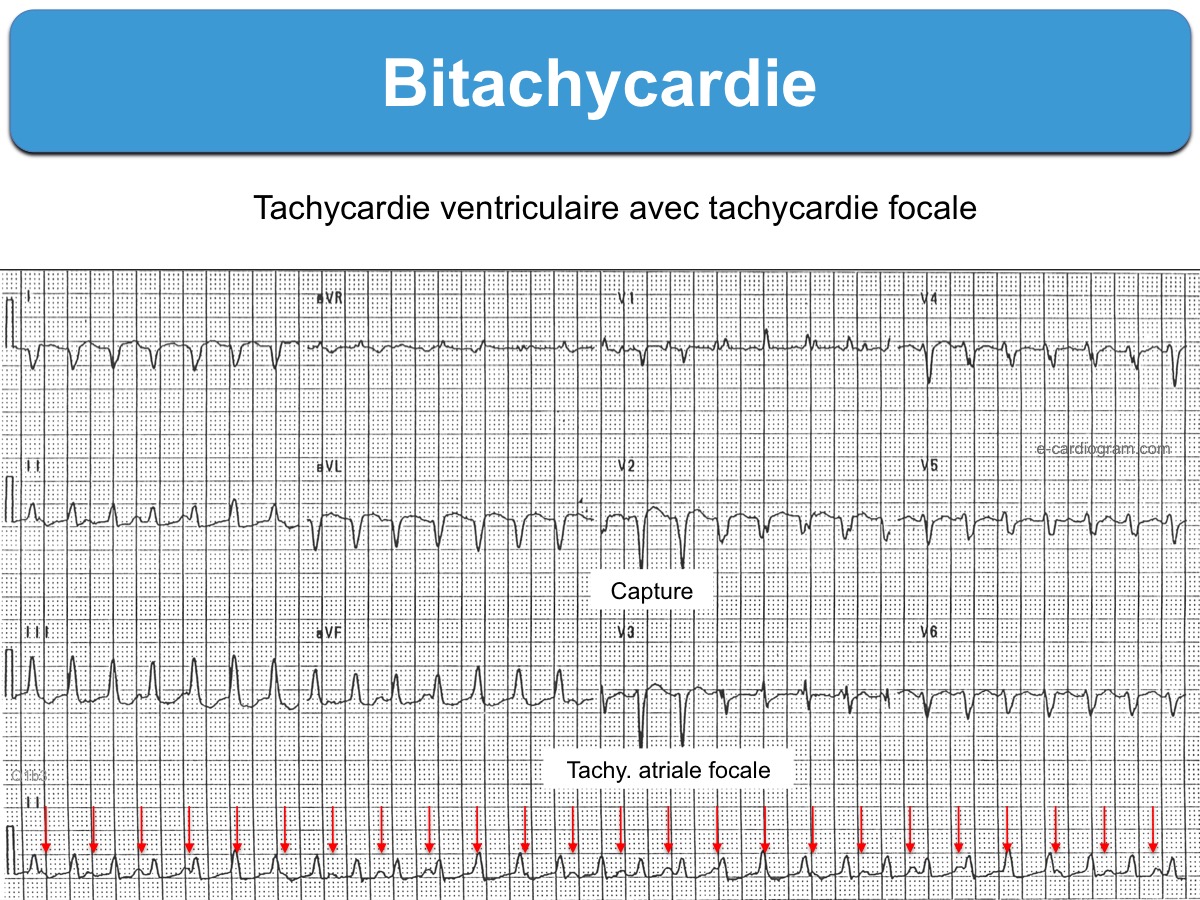
- Une bitachycardie (TV + FA/flutter/TA) peut être trompeuse….
Deuxième étape : la morphologie des QRS
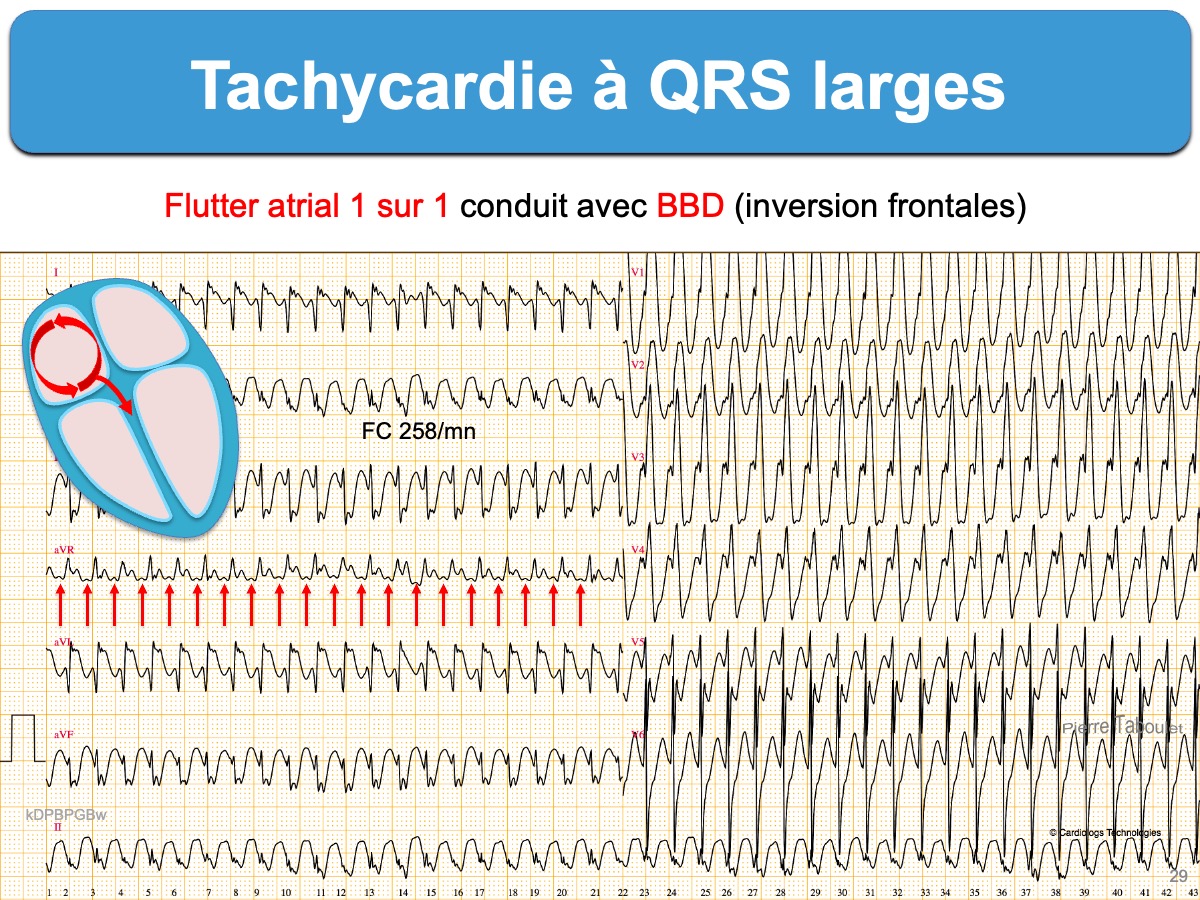
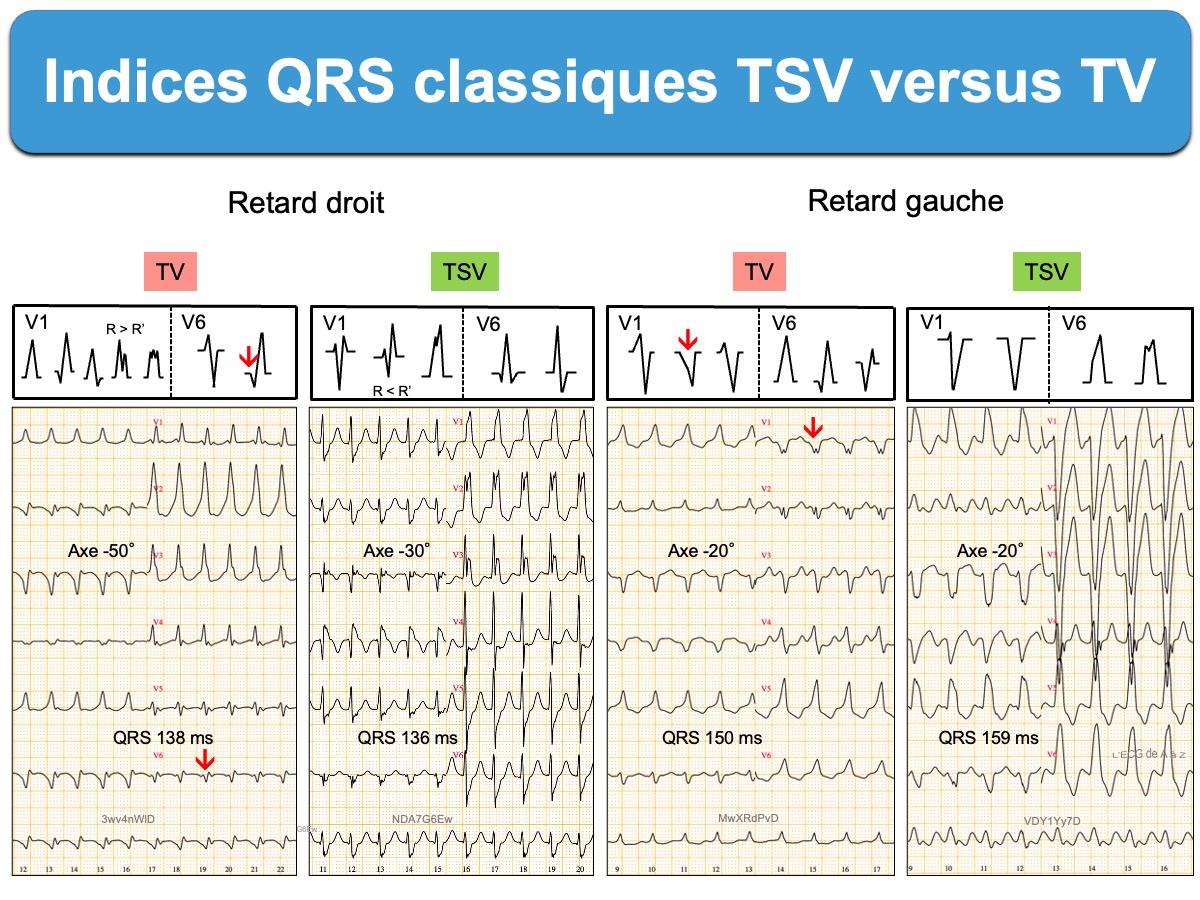
1. Il faut regarder si la tachycardie a en V1 un retard droit (déflexion finale du QRS positive) ou un retard gauche (déflexion finale du QRS négative), puis rechercher des indices QRS en faveur d’une TV à retard droit ou d’une TV à retard gauche. Il s’agit de comparer les QRS en V1 et en V6 avec ceux habituellement rencontrés en cas de TSV avec soit BBG soit BBD ou en cas de TV (voir tableau ci-dessous).
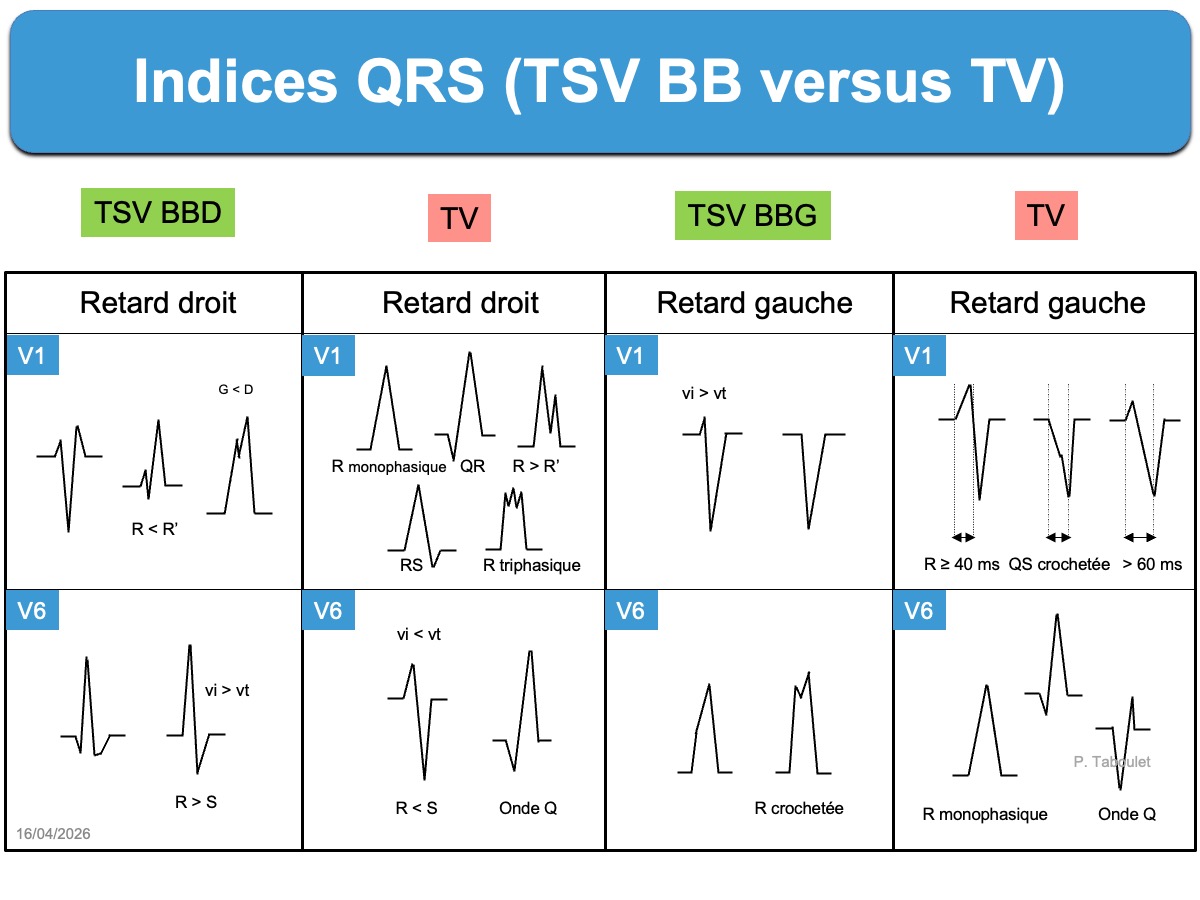
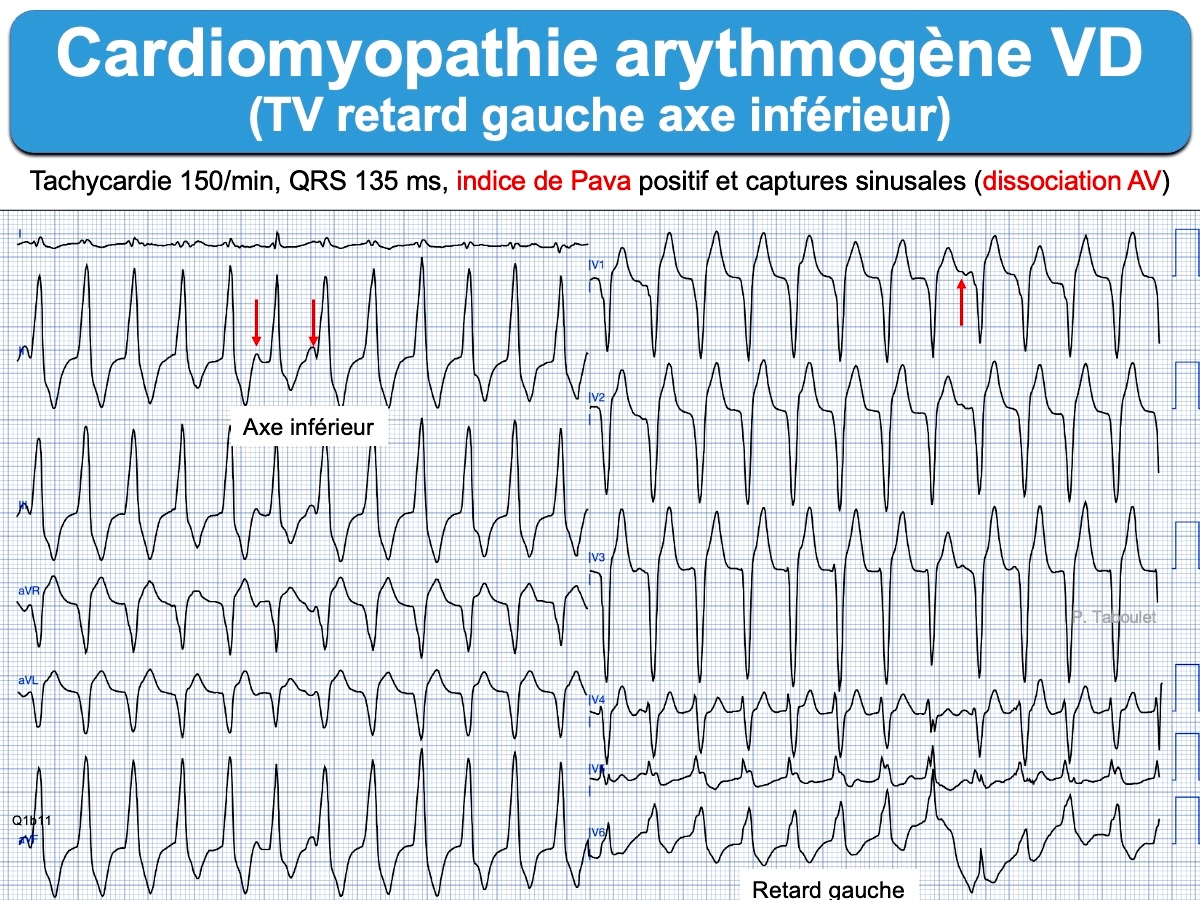
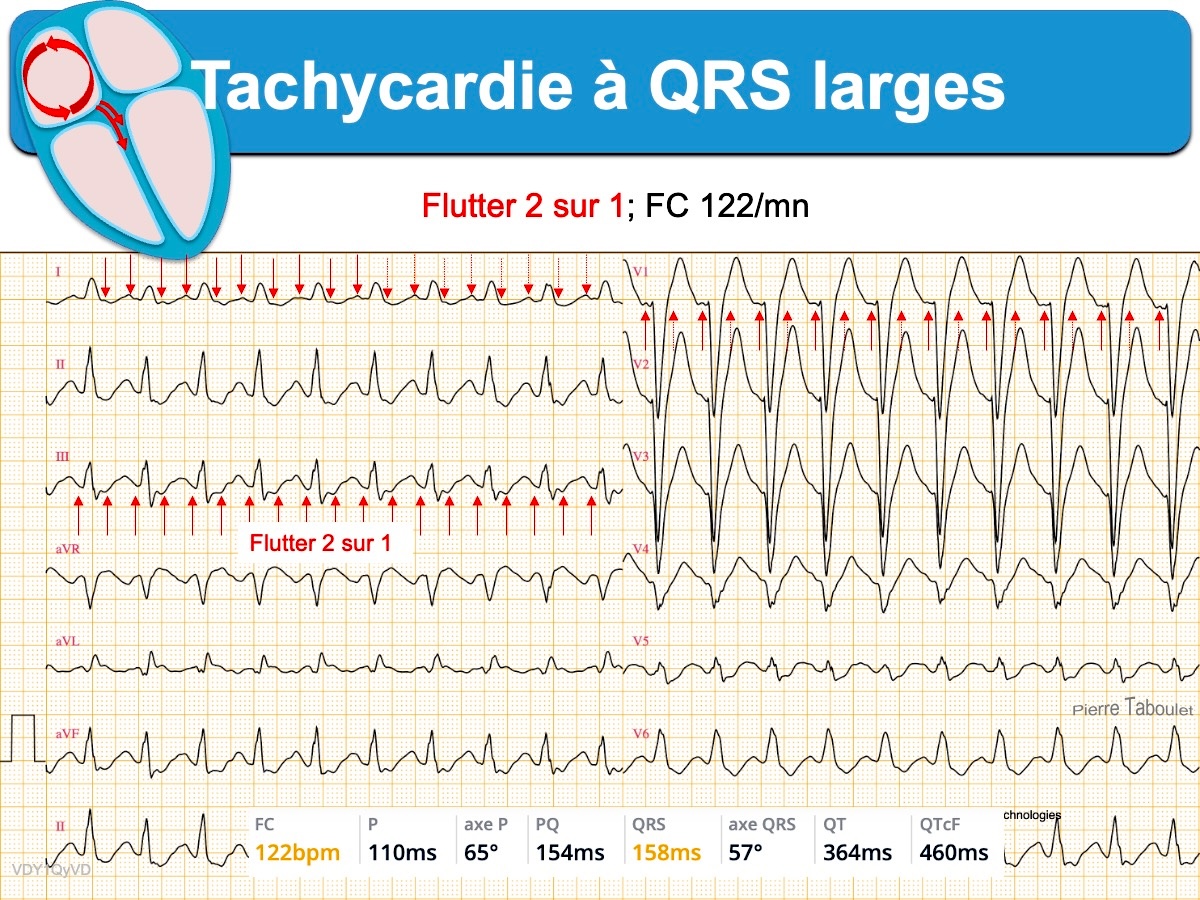
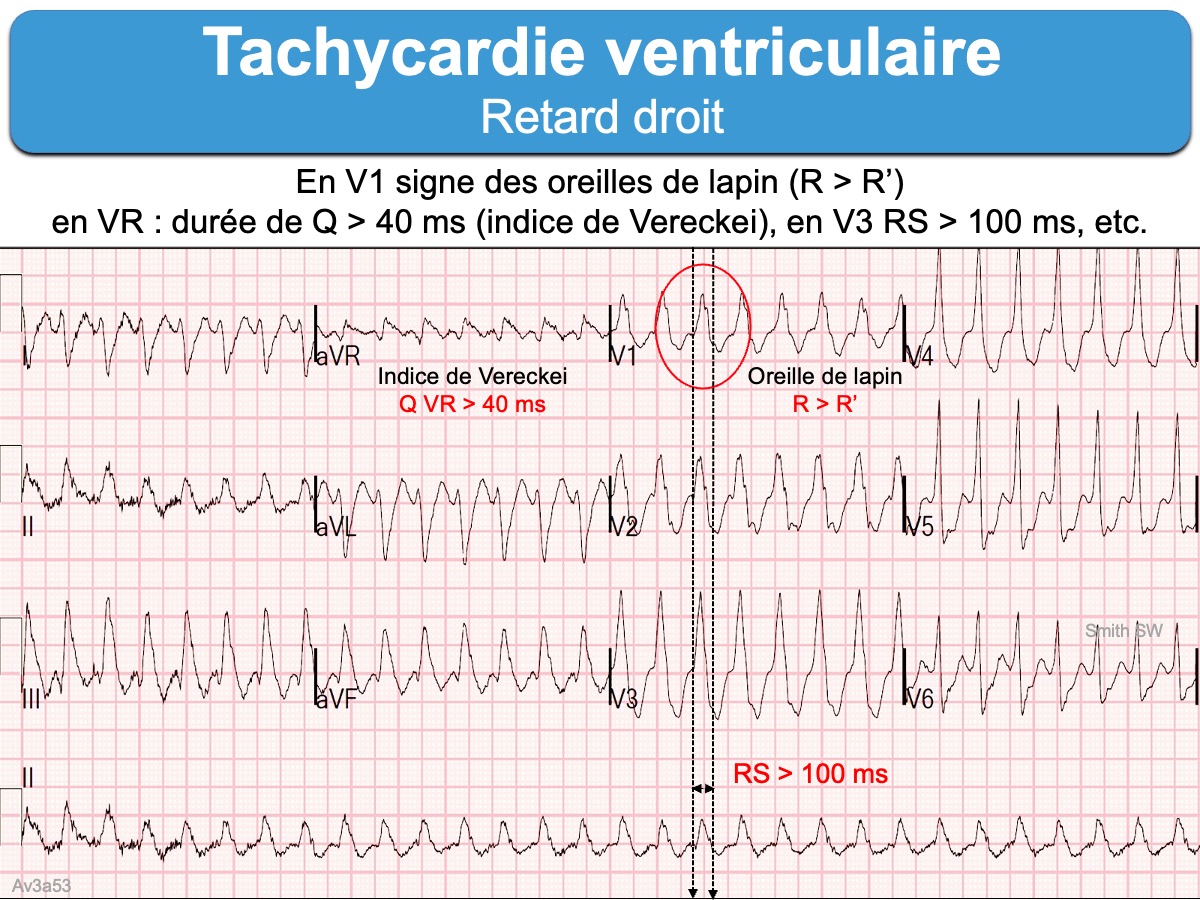
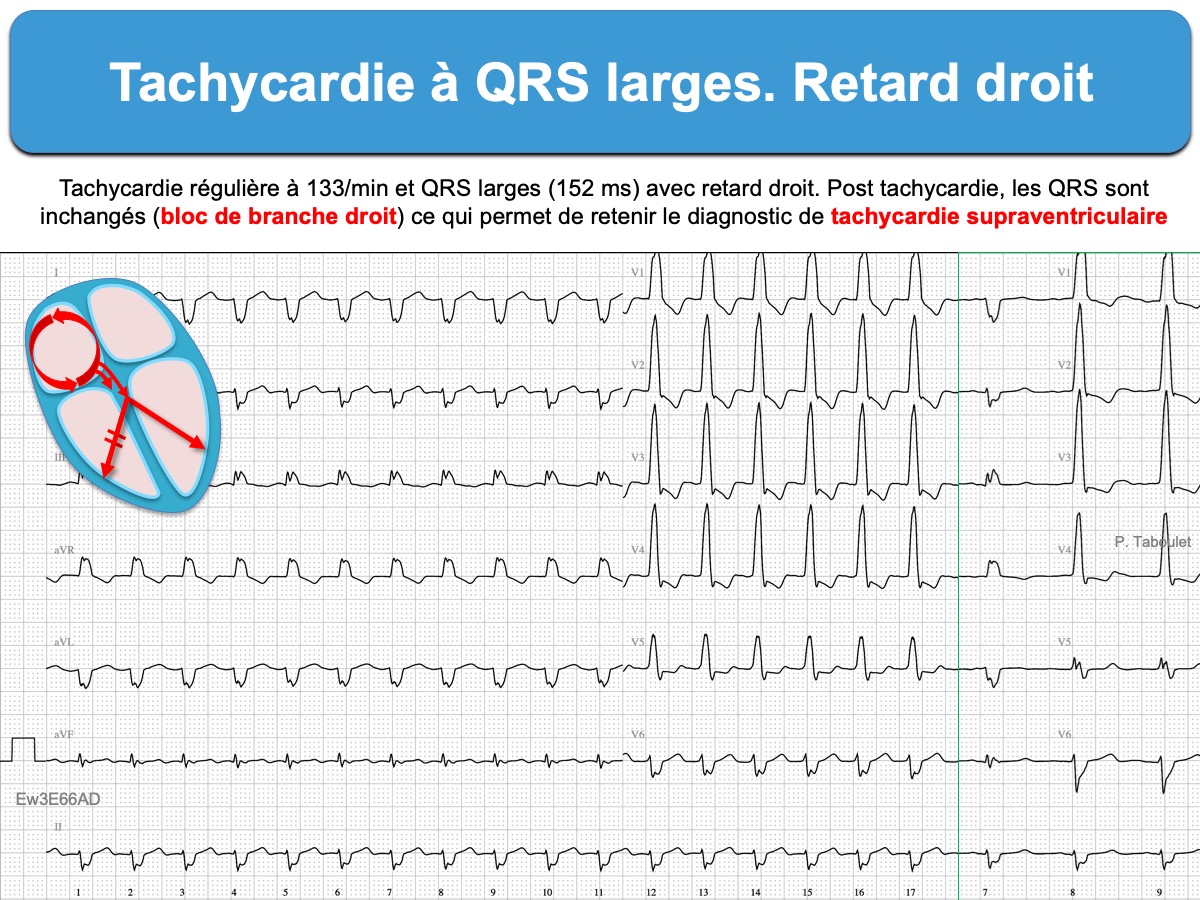
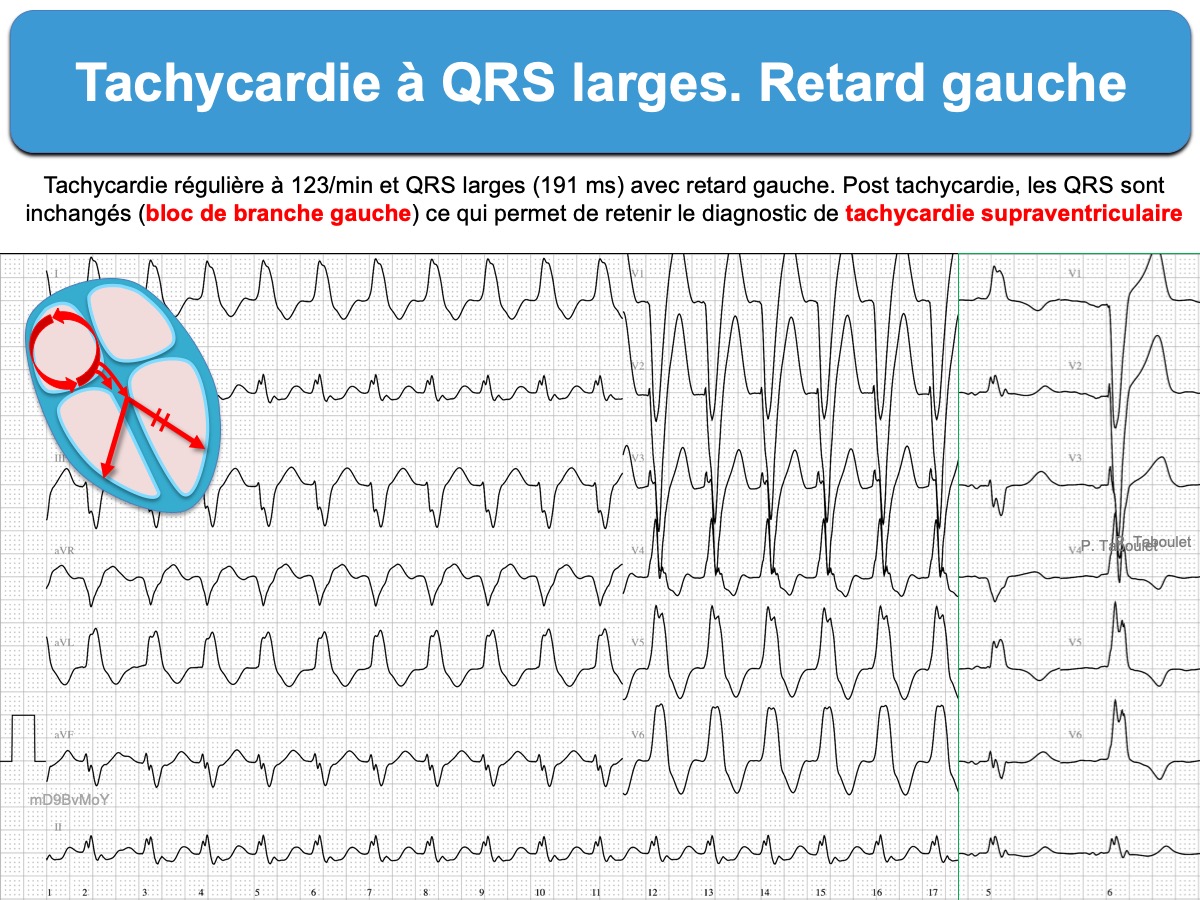
Voici quatre tachycardies à QRS larges. L’analyse des QRS en V1 et V6 permet de repérer les TV.
2. D’autres indices enrichissent les possibilités diagnostiques [4].
- un axe extrême (supérieur droit), un axe gauche si retard droit ou un axe droit si retard gauche (Kashou [18]).
- en dérivations précordiales : concordance négative (tous les QRS sont de polarité négative) ou absence de complexe RS
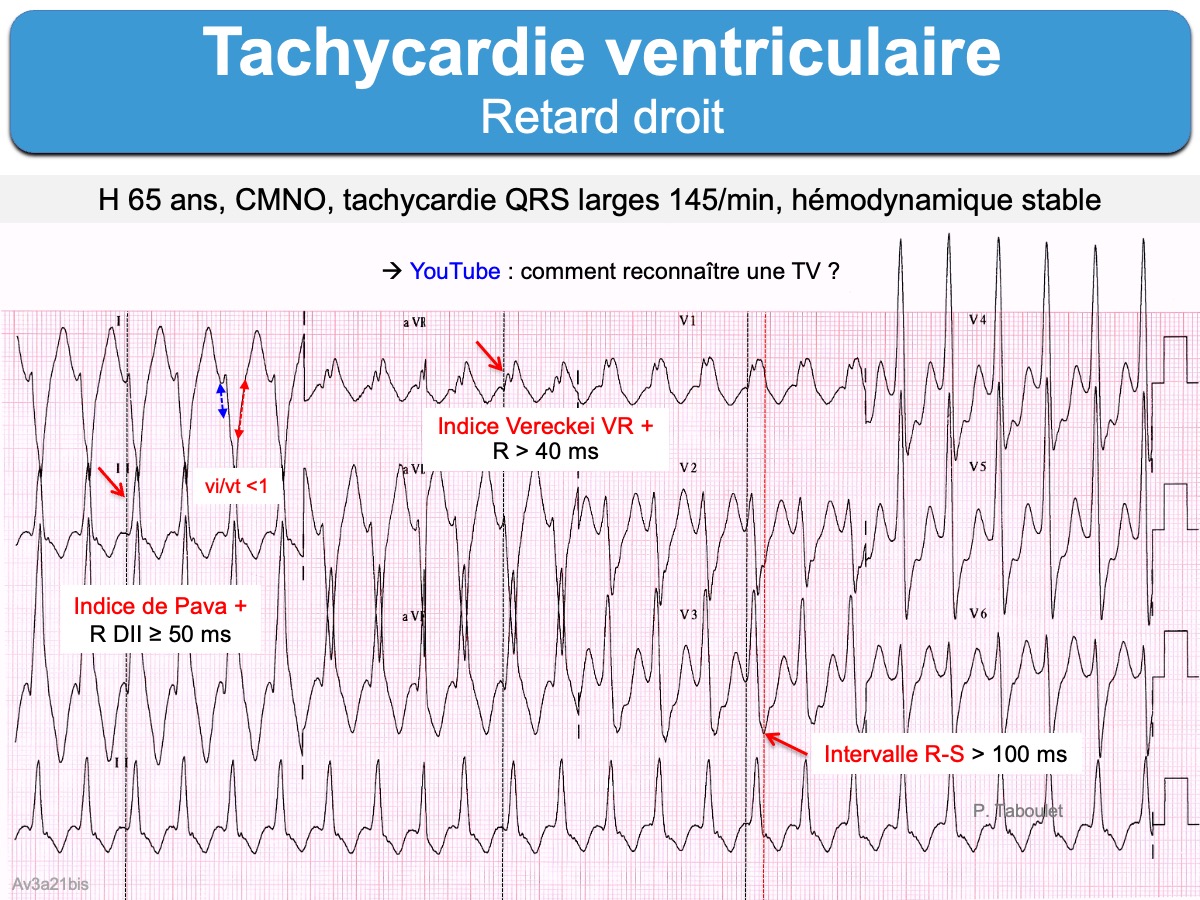
- les indices de TV. Il sont nombreux. On peut citer (cf. Brugada J, Tableau 9 [1]) : une inscription du sommet de l’onde R(Q) ≥ 50 ms en DII (indice de Pava), R > R’ en V1 (signe des oreilles de lapin), temps séparant le début de R au nadir de S > 100 ms (2e indice de Brugada), activation initiale des QRS avec aspect RS plus lentes que l’activation finale (1er indice de Vereckei), onde R initiale large ou > 40 ms ou S descendante crochetée en VR (2e indice de Vereckei), durée des QRS > 160 ms, toutes les ondes q ou r initiales ≥ 40 ms [5].
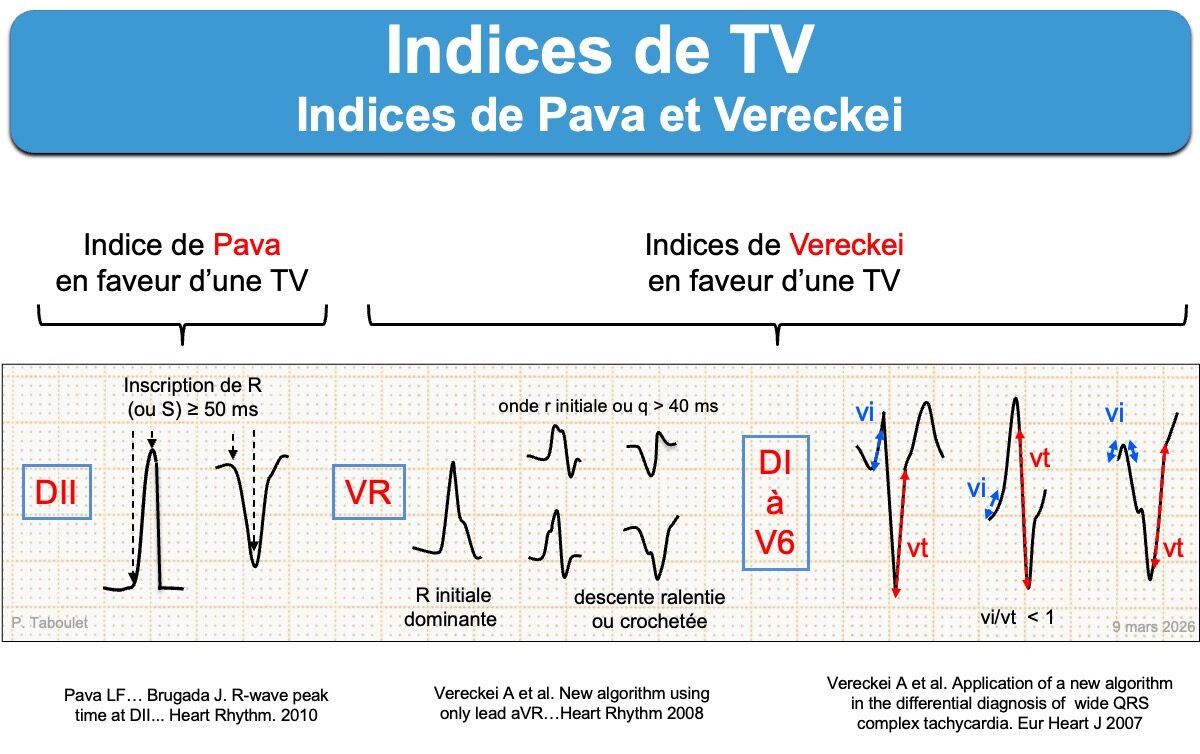
Exemples d’indices TV avec retard droit
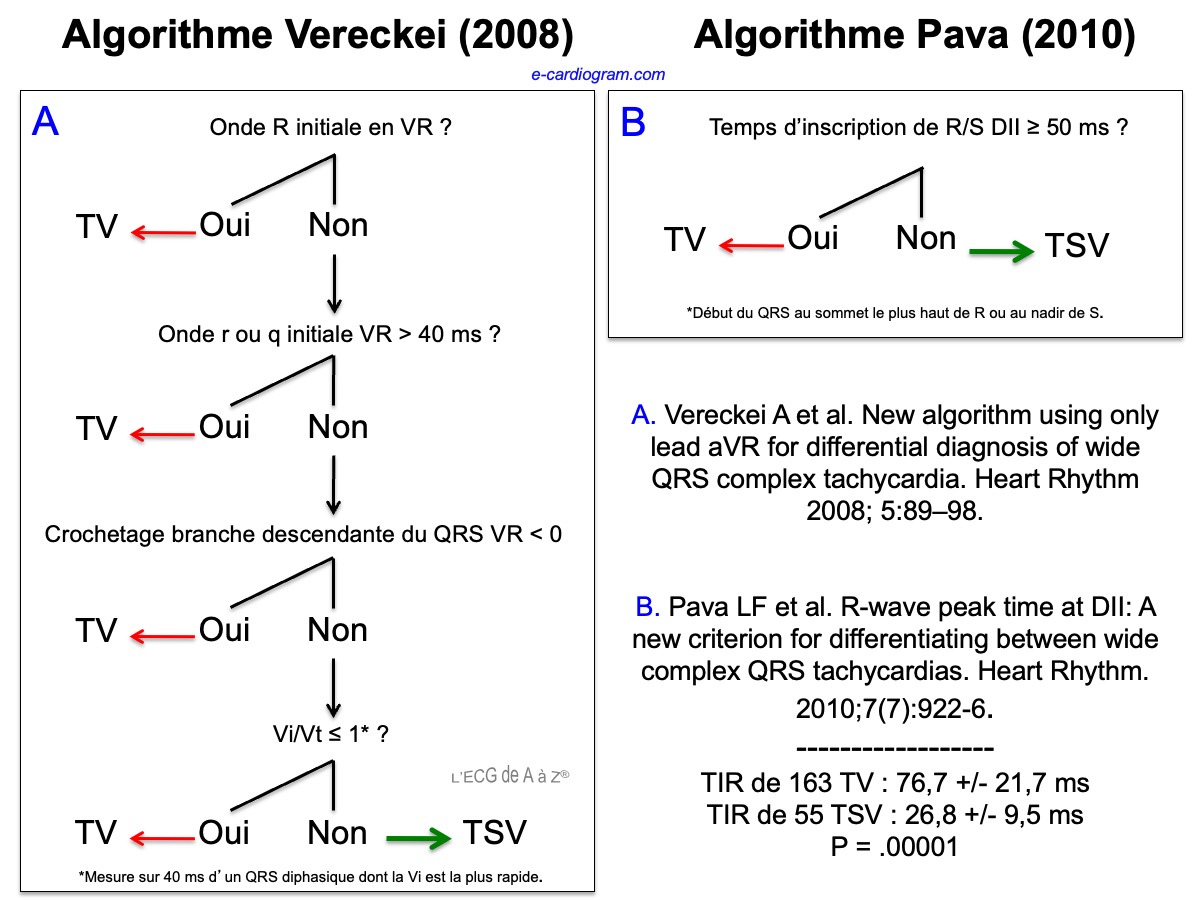
3. les algorithmes de TV qui utilisent certains indices ci-dessus ont de bonnes valeurs diagnostiques. Il sont plus ou moins faciles à utiliser (cf. Algorithmes TV)
Exemples d’indices de TV utilisés dans les algorithmes pour distinguer TSV et TV.
4. Le TV score de Jastrzebski établi un score de probabilité en fonction de 7 paramètres. Il assez facile à utiliser (cf. TV score de Jastrzebski et vidéo explicative sur Youtube).
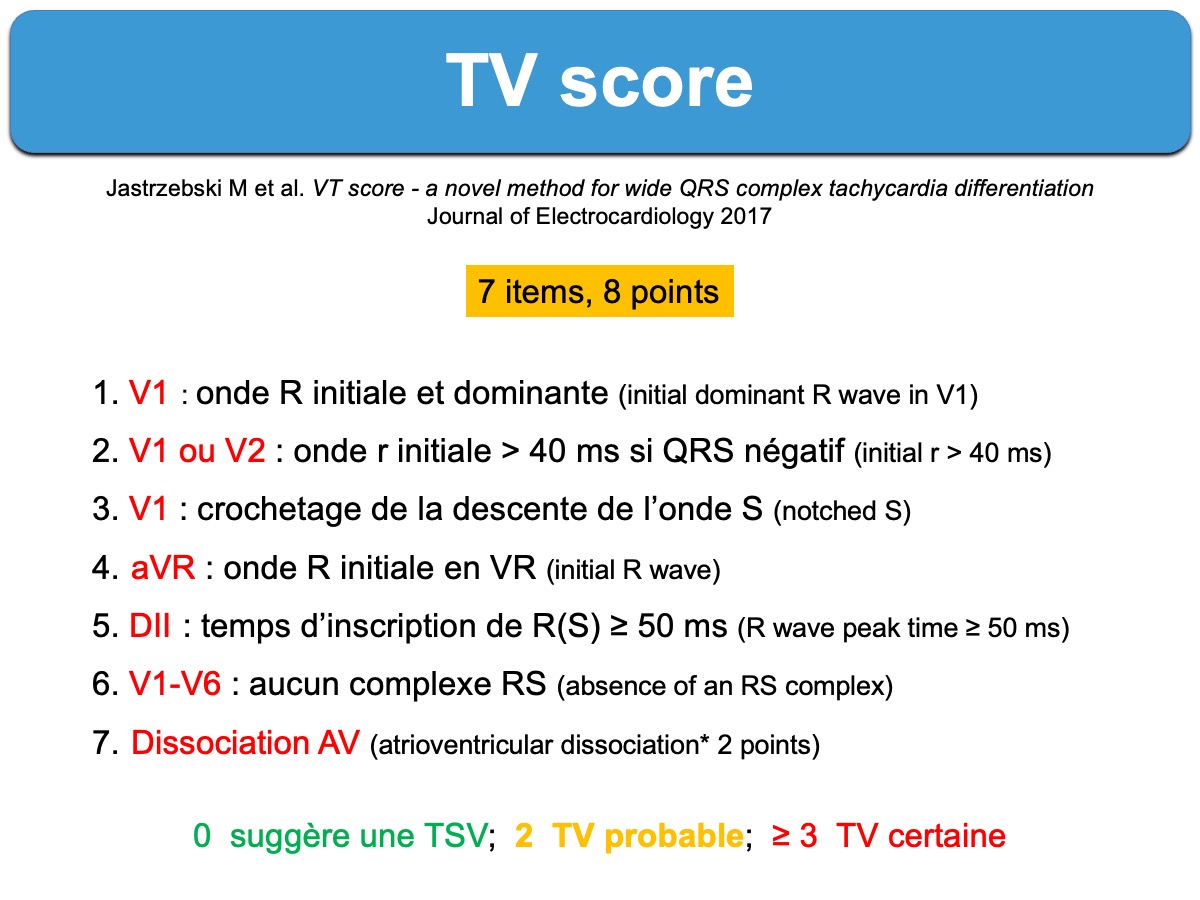
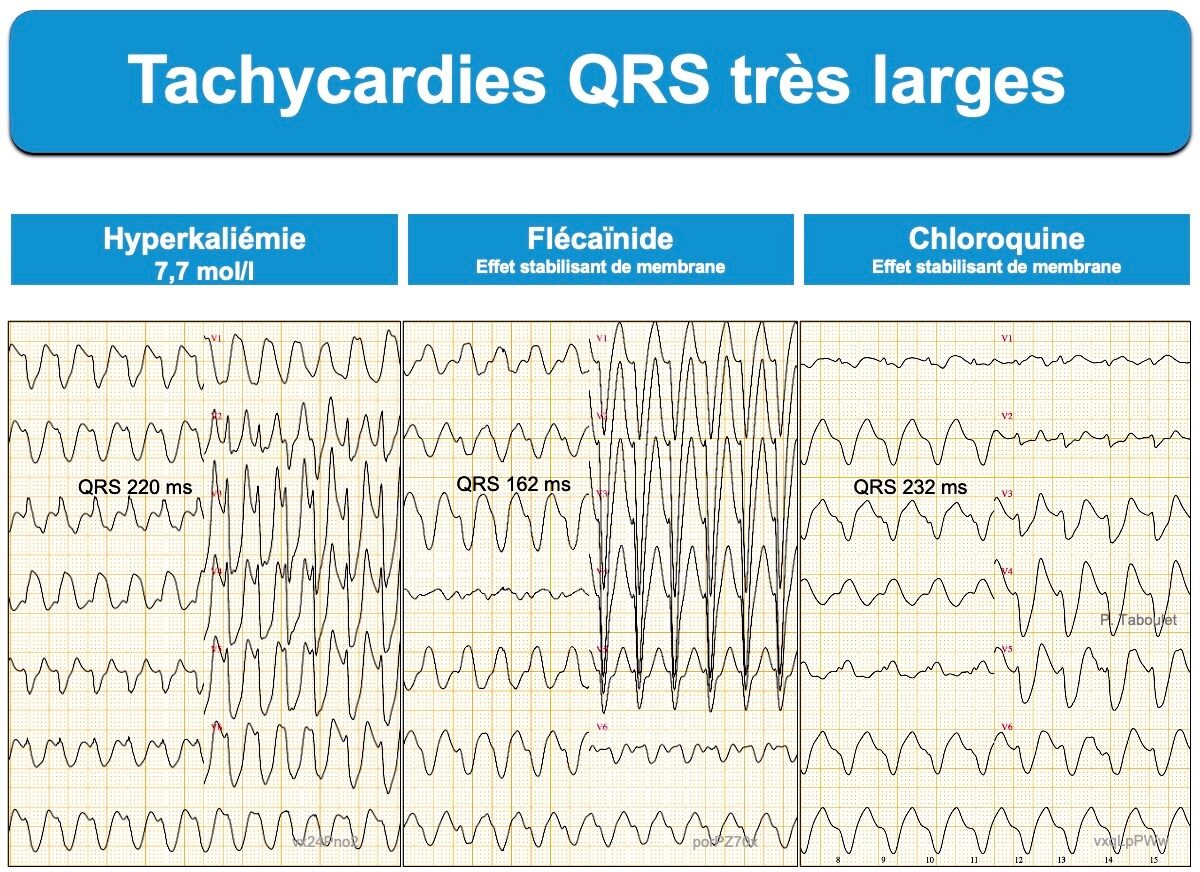
5. Tachycardie à QRS très larges
- Si la tachycardie présente des QRS atypiques très larges, il faut envisager en fonction du contexte des étiologies rares comme une tachycardie atriale ou un flutter flécaïnide à conduction AV 1 sur 1 [9][14]), une hyperkaliémie sévère ou une intoxication aiguë avec effet stabilisant de membrane…
- Un aspect d’ondulations très rapides des QRS est en faveur d’un flutter ventriculaire
- Un changement cyclique de l’axe des QRS est en faveur de torsades de pointes
- Un changement d’axe frontal après chaque QRS est en faveur d’une tachycardie ventriculaire bidirectionnelle, mais une TA ou TSV avec BBD fixe avec bloc fasciculaire alternant est possible (voir ECG [15])
- Des spikes mêmes minimes, s’ils précèdent les QRS, orientent vers une tachycardie par réentrée électronique.
Troisième étape : astuces et tests
En l’absence d’urgence vitale, la réalisation de manœuvres vagales puis, en cas d’échec, l’utilisation d’adénosine (s’il n’y a pas une préexcitation ventriculaire connue) peuvent être indispensables pour comprendre ou stopper la tachycardie (Brugada, ESC 2019 [1]). Le massage sinocarotidien est inefficace sur une TV à l’exception de quelques TV spécifiques.
TV retard droit. Le massage sinocarotidien est inefficace, mais révèle la dissociation AV (cf. LITFL).

L’enregistrement des dérivations de Léwis/Lian ou par électrode œsophagienne à la recherche de l’activité atriale ou d’une dissociation atrioventriculaire peut être utile.
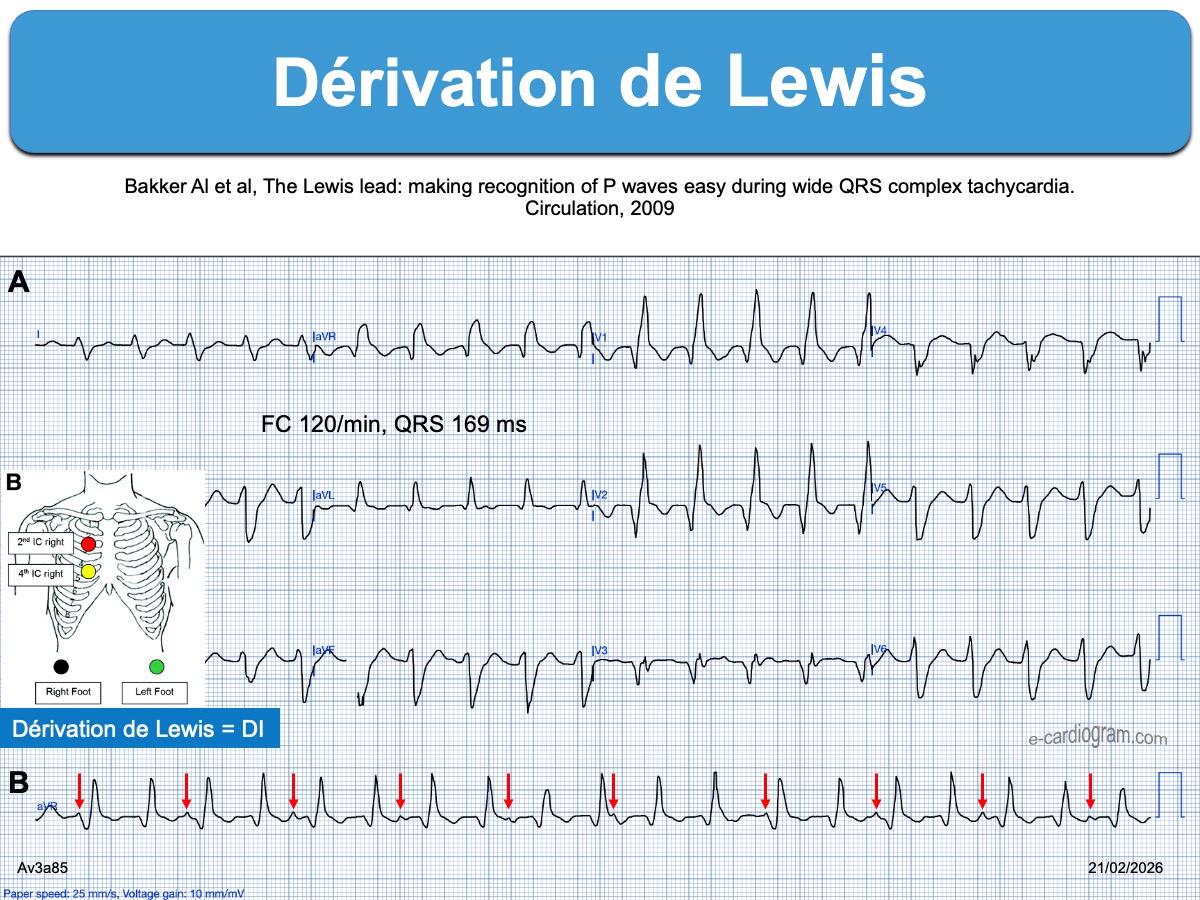
La comparaison du tracé per tachycardie avec des ECG antérieurs, l’obtention de tracés longs ou répétés et l’enregistrement per ou post-cardioversion, peuvent apporter des éléments diagnostiques décisifs.
En rythme supraventriculaire :
- si les complexes QRS larges étaient/sont similaires aux QRS larges per tachycardie, l’arythmie n’est probablement pas une TV. Cependant, les TV réentrantes de branche à branche et les TV septales hautes peuvent avoir des QRS similaires (voire plus fins) que ceux enregistrés en rythme sinusal.
- si les extrasystoles ventriculaires étaient/sont similaires aux QRS larges per tachycardie, l’arythmie est probablement une TV (ex. TV infundibulaire ou TV fasciculaire). –> voir aussi zo4OG32D et jDZ8rgGw
- s’il existe un bloc de branche controlatéral à l’aspect des QRS larges per tachycardie, l’arythmie est probablement une TV.
- chez un patient (jeune) qui a une préexcitation ventriculaire connue ou un syndrome de Wolff Parkinson-White, il faut envisager une TSV (cf. Tachycardie antidromique).
- ces signes ECG permettent à suspecter davantage une tachycardie antidromique qu’une TV, avec une spécificité modérée [16]. Ni l’adénosine ni les inhibiteurs calciques ne sont recommandés.
Des algorithmes peuvent aider à distinguer les modifications et reconnaitre une TV [6][7]. L’aide par l’intelligence artificielle semble prometteuse [8].
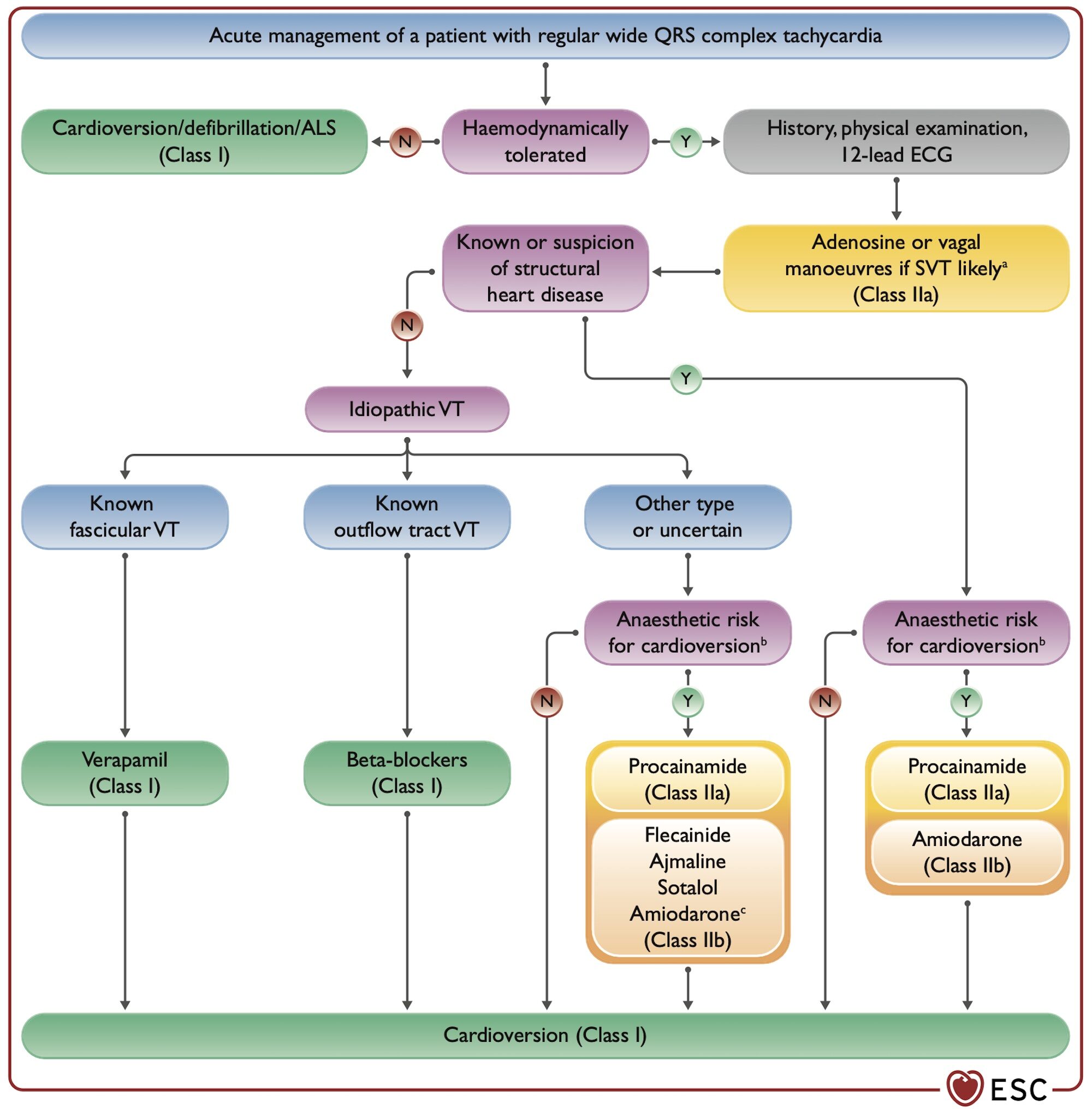
Quatrième étape : traitement (ESC 2019 TSV [1], ESC 2022 TV [1]bis)
En cas d’échec des manœuvres vagales et de l’adénosine (si le patient garde une hémodynamique stable) :
- le procaïnamide est recommandé, mais non disponible en France (ESC 2019, classe IIa [1]).
- l’amiodarone peut être envisagée (Brugada, ESC 2019, classe IIc [1]).
- un choc électrique synchrone est recommandé si le traitement antiarythmique échoue (ESC, classe I).
- l’utilisation du vérapamil n’est pas recommandée si le mécanisme de la tachycardie n’est pas connu (en raison des effets secondaires parfois très sévères). Néanmoins, le vérapamil est le traitement de choix des TV fasciculaires. La place du diltiazem n’est pas clairement précisée par l’ESC 2019 en cas de tachycardie à QRS larges. Son emploi parait raisonnable si un mécanisme de réentrée est envisagé et qu’une préexcitation est absente per tachycardie.
Si le mécanisme est vraisemblablement une tachycardie ventriculaire… Il est possible d’utiliser des traitements spécifiques en cas de TV fasciculaire, de TV infundibulaire ou de TV ischémique. –> Voir Cardioversion d’une TV –> Ci-dessous algorithme Zeppenfeld ESC 2022 [1bis].
Ne pas s’acharner
En raison de la fréquence des situations cliniques complexes, des ECG trompeurs et de la performance imparfaite des cliniciens et des algorithmes, il faut éviter les traitements médicamenteux intempestifs supplémentaires et envisager, si l’hémodynamique le permet, de prendre un avis cardiologique ou référer le patient tachycarde en centre spécialisé, sans pratiquer une cardioversion électrique qui empêcherait le diagnostic ultérieur d’un premier épisode. Certaines méthodes diagnostiques ne sont possibles qu’en laboratoire d’électrophysiologie : ECG endocavitaire, manœuvres de stimulation (cf. Pacing qui peut reproduire l’aberration ou déclencher la tachycardie) ou cartographie des séquences d’activation [2].
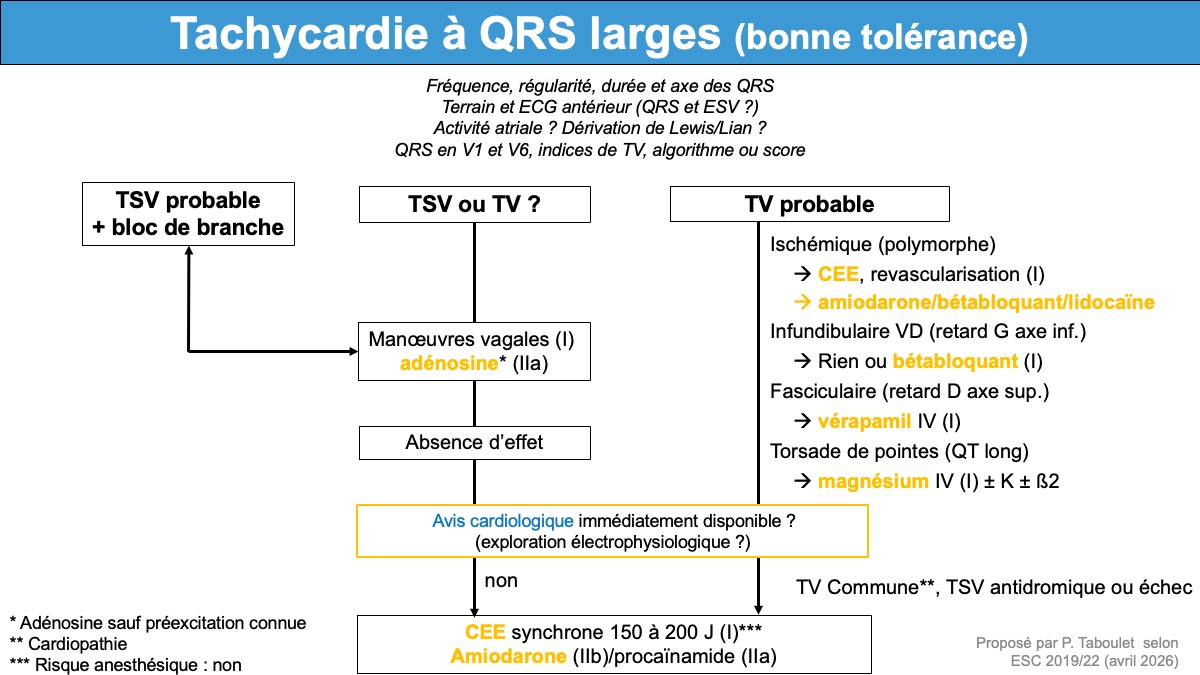
Voici mon algorithme (avril 2026)

ECG de A Z (P. Taboulet 2ed 2025) : https://www.livres-medicaux.com/auteur/11567-taboulet
Faites des quiz (cf. tachycardie à QRS larges 1)
YouTube : ma playlist
Si vous souhaitez améliorer cette page, contactez-moi, merci
Voir vidéos YT (P. Taboulet)
-
- Aberration ventriculaire (bloc intraventriculaire intermittent)
- Les extrasystoles ventriculaires. Diagnostic et classification
- De l’ESV droite à la TV
- De l’ESV gauche à la TV
- Tachycardie à QRS larges et présentation du VT score de Jastrzebski (25 min)
- Quiz tachycardie à QRS larges
Blog de SW Smith
- Very Fast Very Wide Complex Tachycardia : l’adénosine est précieuse :
- A vous de jouer TSV ou TV ? mars 2024
- Tachycardia in cardiology clinic, what is the rhythm? Très belle analyse du tracé (by Willy Frick)
Site web
ECG Rhythms Wide complex tachycardia- VT or Aberrancy?
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire