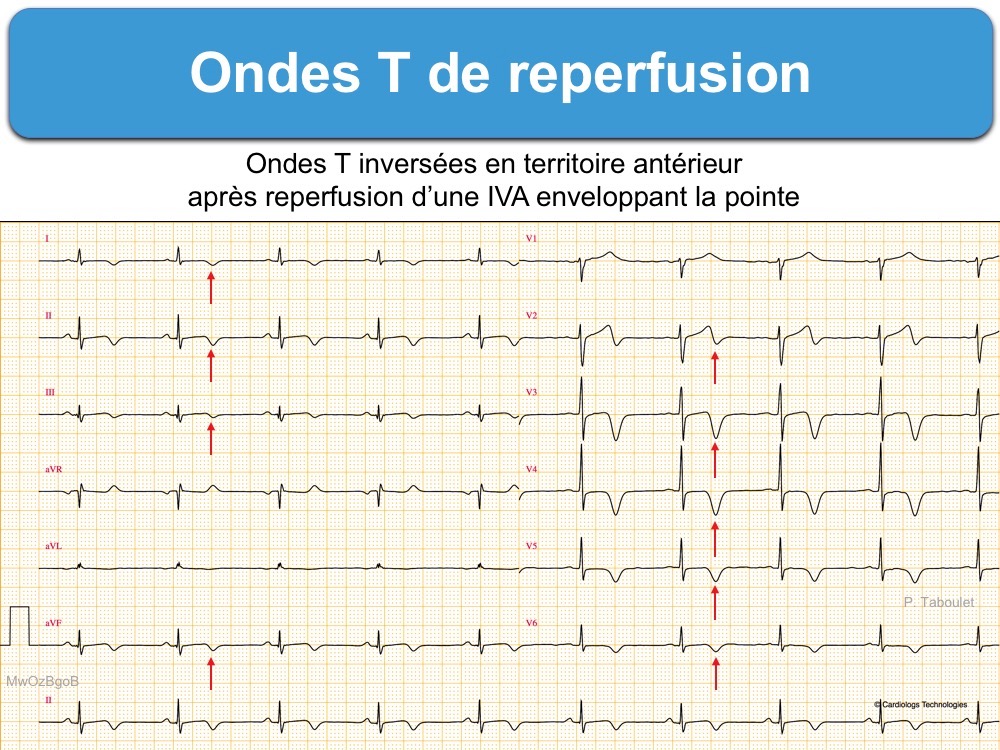
La reperfusion d’une artère coronaire occluse à la phase aiguë d’un infarctus peut être spontanée ou provoquée par une intervention médicale. Une reperfusion se traduit en général sur l’angiographie coronaire par un flux sanguin TIMI 2-3 (Thrombolysis In Myocardial Infarction en aval de la lésion coronaire coupable.
TIMI 0
Absence complète de flux au delà de l’obstruction.
TIMI 1
Passage du produit de contraste au delà de la sténose sans opacification complète du lit d’aval.
TIMI 2
Passage du produit de contraste au delà de la sténose.
Opacification complète du lit d’aval.
Vitesse de lavage ralentie.
TIMI 3
Passage du produit de contraste au delà de la sténose.
Opacification complète du lit d’aval.
Vitesse de lavage non ralentie.
En angiographie, une occlusion coronaire aiguë est souvent définie par un flux TIMI 0 (absence totale de perfusion au-delà de la lésion) ou TIMI 1-2 (flux très réduit ou ralenti), ce qui indique une obstruction critique de l’artère coronaire et nécessite une revascularisation urgente par réouverture de l’artère coronaire coupable, généralement par angioplastie primaire ou thromboaspiration d’un caillot afin de restaurer rapidement la perfusion myocardique et limiter ainsi es dommages tissulaires. Il est important de noter que le flux TIMI 3 (flux normal) est l’objectif après revascularisation, car il est associé à un meilleur pronostic.
L’ECG au cours d’un syndrome coronaire aigu offre une aide pour établir le stade TIMI.
Correspondances proposées entre ECG et stade TIMI (Robert Herman PmCardio score TIMI, dec 2024)
We currently recognize two states of ECG-based ischemia due to occlusive myocardial infarction (OMI):
Active OMI | “STEMI/STEMI Equivalent Detected” | or simply “OMI”. We believe that at the time of recording the ECG, the culprit coronary artery is completely occluded with TIMI 0-1 flow.
Reperfused OMI | Reperfused STEMI | Recanalized STEMI. We believe that at the time of recording the ECG, the culprit coronary artery is already open with TIMI 2-3 flow.
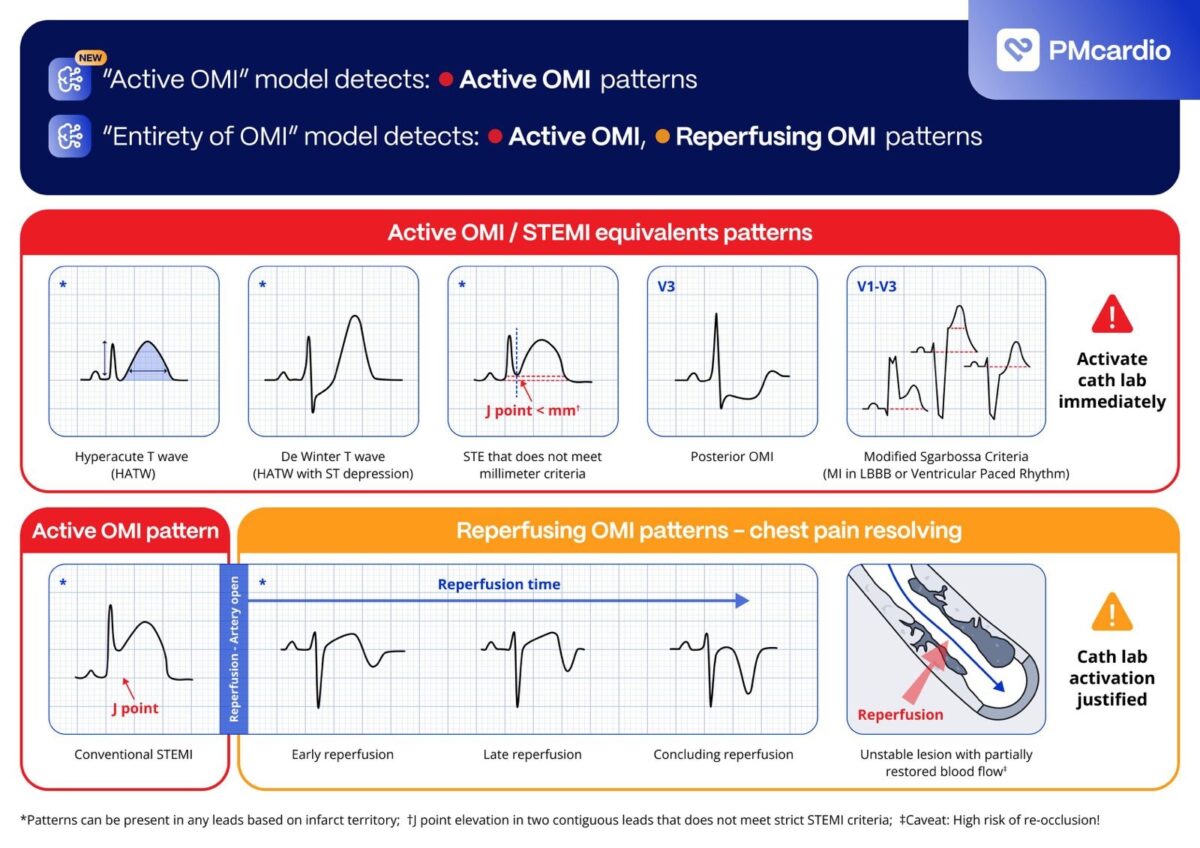
Cette classification a des limitations car tous les infarctus ne sont pas dus à une occlusion coronaire et le processus est souvent dynamique et la correspondance entre l’ECG et l’angiographie peut être altérée par de nombreux facteurs auquel s’ajoute le temps entre la réalisation de l’ECG, le traitement et l’angiographie [9]. Exemples :
- Spasm / MINOCA / Myocarditis -> may mimic Active OMI despite no culprit with TIMI 0-1 found angiographically
- Collaterals: a patient may have TIMI 0-1 flow in the IRA, but the infarct related territory is well collateralized and hence the ECG can show signs of reperfusion.
- Microvascular obstruction (MVO) -> despite TIMI-3 flow, Active OMI findings can be observed on ECG
Ci-dessous. H. 67 ans avec 3 épisodes de douleur thoracique typique depuis la veille de l’arrivée à ED (durée max. 4 h). La douleur a recommencé le matin et persiste à l’arrivée aux urgences. Lorsque l’ECG est effectué, la douleur est toujours présente, mais avec moins d’intensité. La premiere troponine (HS) est de 137 (nl < 14). Voici l’ECG à l’arrivée aux urgences.
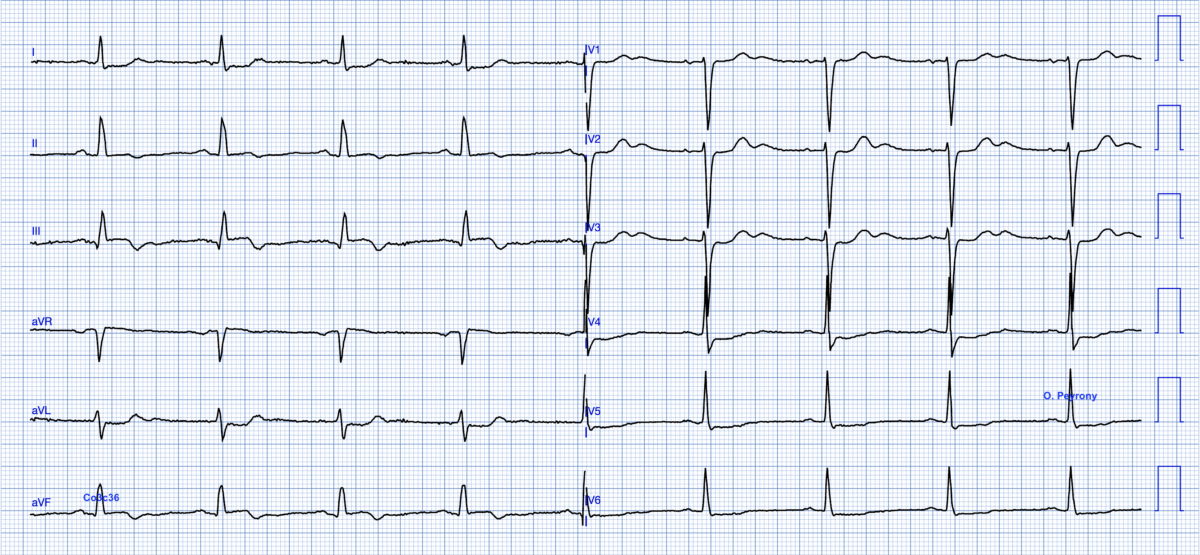
L’association d’un sus-décalage de ST < 1 mm en D3-VF avec un miroir en VL-D1 et aussi d’un ST- en V1-V3 avec ondes U amples est classé SCA non ST+ mais avec une forte impression d’équivalent ST+ par occlusion récente de la coronaire droite. L’existence de QRS préservés avec ondes T négatives en territoire inférieur suggère une occlusion résolutive avec « early reperfusion » (non active). Pourtant, après un transfert rapide au laboratoire de cathétérisme, le résultat de la coro est discordant avec l’ECG car la CD est totalement occluse (segment 2) avec TIMI O. Le pic de tropo sera de 35.000. Donc la clinique prime. Si la douleur persiste… L’occlusion persiste. La douleur persistante a souvent plus de valeur que l’ECG.
Reperfusion provoquée
Une reperfusion provoquée (trinitrine, anticoagulant, angioplastie ou thrombolyse) provoque un afflux de sang oxygéné dans le territoire ischémié ce qui se traduit rapidement sur l’ECG par :
- Une réduction de plus de 50% du sus-décalage de ST dans la dérivation la plus atteinte à la 60e minute d’un traitement thrombolytique [1] ou – mieux encore – la réduction de plus de 70% de la somme des sus-décalages de ST entre 90 et 180 min [2]. Une non-résolution du segment ST+ de 50% après thrombolyse est une indication à une rescue PCIE (angioplastie de sauvetage) (ESC 2023 [8]).

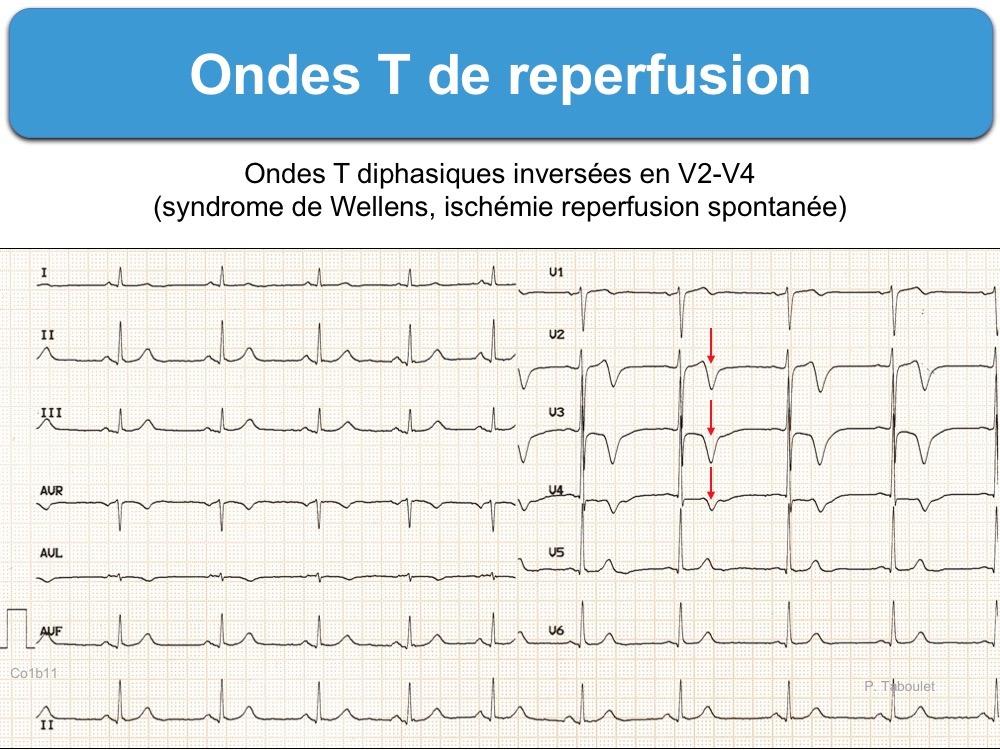
- Une inversion des ondes T dans les deux heures suivant une thrombolyse [3]. Les ondes T deviennent négatives de quelques mm (notamment en territoire inférieur) [4], de 5-10 mm (inversion profonde ou deep inversion T waves) ou de 10-20 mm (inversion géante ou giant inverted T waves) [5][6] avec souvent prolongation de l’intervalle QT ce qui est hautement évocateur d’une reperfusion (Cf. Syndrome de Wellens) en particulier dans le territoire antérieur (Cf. Onde T de reperfusion).
- Une correction des complexes QRS modifiés par l’ischémie. Une onde Q de nécrose peut ne pas régresser totalement.
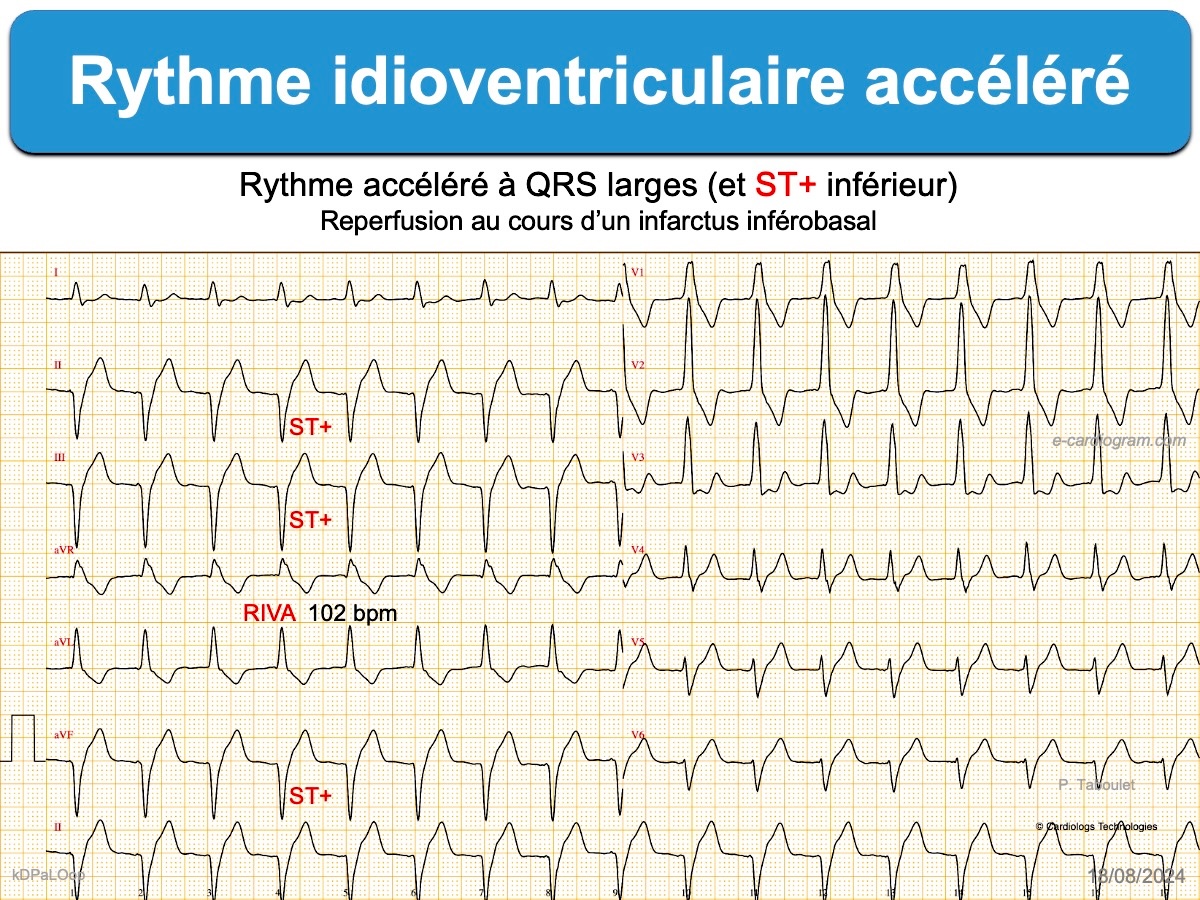
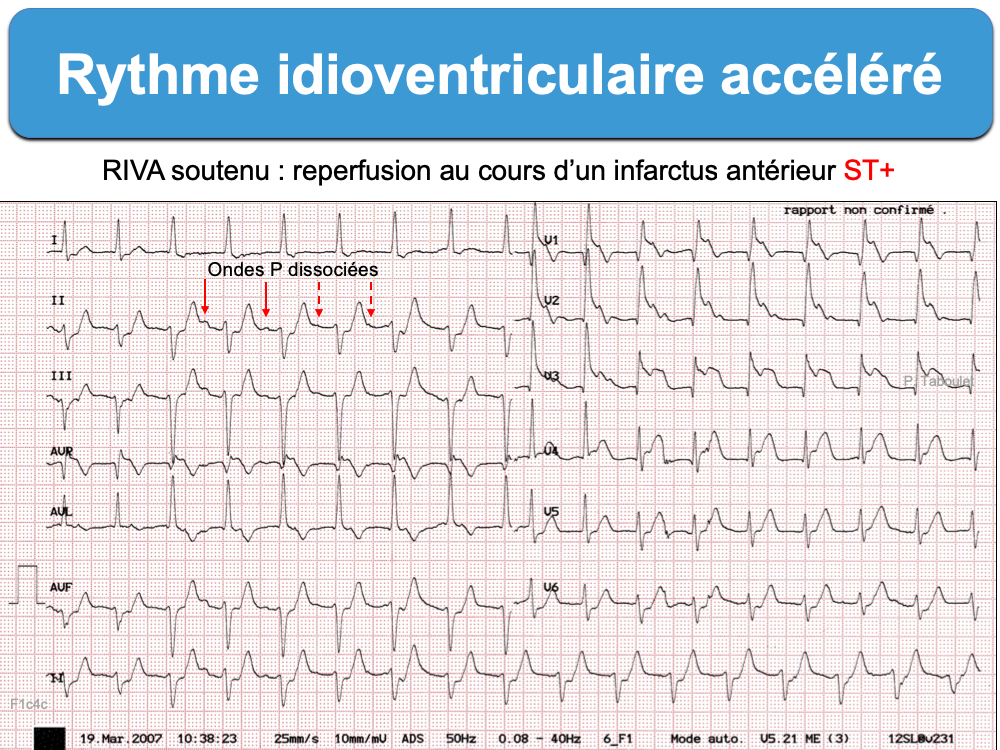
- La survenue temporaire d’ESV et parfois d’un rythme idioventriculaire accéléré indique également une reperfusion coronaire.
NB. Une majoration transitoire du sus-décalage de ST est possible lors de la réouverture de l’artère, notamment avec des thrombolytiques [1].
2. Reperfusion spontanée
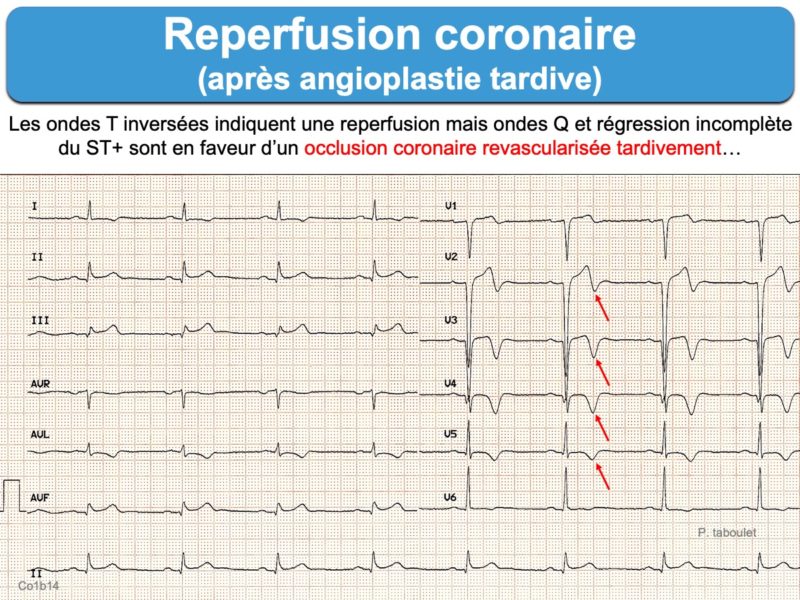
La reperfusion coronaire peut être spontanée en cas d’occlusion intermittente ou en cas d’occlusion complète vue tardivement ou avec séquelles (cf. Infarctus tardifs). Les signes cliniques (en particulier la douleur thoracique) et électriques (en particulier le décalage de ST et parfois les QRS modifiés par l’ischémie) sont alors régressifs. La présence d’une onde T inversée, même en présence d’un sus-décalage de ST, atteste de la reperfusion (voir ci-dessous) [6].

Néanmoins, les ondes T de reperfusion, lorsqu’elles sont spontanées (sans traitement curatif préalable), indiquent une plaque/lésion instable. Elles ont été décrites initialement dans le territoire antérieur, en rapport avec une subocclusion de l’interventriculaire antérieure (cf. Syndrome de Wellens), mais peuvent s’observer dans n’importe quel territoire coronaire. Cet aspect a priori rassurant peut en fait évoluer à nouveau rapidement vers un aspect d’occlusion complète. C’est pourquoi les patients doivent être monitorés le temps de l’évaluation complète (ECG répétés, troponine ± écho) en attendant la décision thérapeutique (cf. Ondes T de reperfusion).
Blog de SW Smith
- Poor Microvascular Reperfusion (« No Reflow »): Best Diagnosed by ECG. Un infarctus vu très précocement et qui malgré une réouverture précoce n’a pas de bons signes de reperfusion évolue vers une très grosse séquelle ?
- 9 Hours of Chest Pain and Deep Q-waves: Is it too late for Thrombolytics? (Time Window for Reperfusion; Acuteness on the ECG). Un infarctus vu tardivement peut-il encore bénéficier d’une thrombolyse ?
Suite et références réservées aux abonnés
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire