Un électrocardiogramme (ECG) est une représentation graphique de l’activation électrique du cœur. Cette activité est recueillie par des électrodes posées à la surface de la peau et raccordée à un électrocardiographe.
C’est un examen simple à réaliser, rapide (5-10 minutes), non invasif (indolore) et peu coûteux. Les indications sont extrêmement variées, aussi est-il réalisé par presque tous les spécialistes médicaux, en cabinet de médecine générale ou à l’hôpital (cardiologues, urgentistes, anesthésistes, réanimateurs, pneumologues, internistes, psychiatres, pédiatres, gériatres…).
La valeur diagnostique d’un ECG pour le diagnostic ou le dépistage est variable selon les indications (voir ci-dessous). En règle générale, un ECG est plus spécifique (peu de faux positifs) que sensible (davantage de faux négatifs, par exemple si la cardiopathie structurelle ou l’agression du cœur n’est pas à un stade décelable sur un ECG ou que l’ECG n’est pas enregistré au moment de l’anomalie recherchée (ex. épisode bref d’arythmie, préexcitation ventriculaire intermittente, bloc AV paroxystique).
Si cet examen est simple à réaliser, son interprétation nécessite de bonnes connaissances techniques et physiopathologiques, et surtout une rigueur dans la technique de lecture et l’interprétation des anomalies (cf. ECG. Lecture et synthèse). La Société française de cardiologie propose en ligne un enseignement sur les notions minimales à connaitre (Chapitre 15 – Item 231 : Électrocardiogramme : indications et interprétations). Cet enseignement convient pour un niveau de base. Nous avons repris ce programme sous une autre forme dans un article publié dans La Revue du Praticien en 2025 [9].
La qualité de la formation initiale est malheureusement jugée insuffisante par l’ensemble des publications sur ce sujet, en particulier par les jeunes médecins généralistes (thèses [4]). Il est prouvé qu’en fonction des problèmes à résoudre, la capacité des praticiens à analyser les ECG est hétérogène, même parmi les cardiologues [1]. Si un « permis de conduire » pour interpréter un ECG n’est pas obligatoire, il faut néanmoins vérifier que l’on maitrise un minimum de connaissances – quelle que soit sa spécialité – avant de se lancer dans la réalisation et l’interprétation d’ECG. Pour cela, la formation continue – au delà de l’université – est essentielle et il faut lire les mises à jour concernant les pathologies et leurs prises en charge et s’entraîner régulièrement (ECG livres, sites web, quiz). Des services d’interprétation ECG sont à la disposition des praticiens français via OMNIDOC.
Diagnostic d’une pathologie aiguë
L’ECG, à bon escient et entre de bonnes mains, permet la reconnaissance et parfois le traitement immédiat de maladies cardiaques ou extracardiaques, parfois mortelles à court ou moyen terme, le plus souvent en association avec les données cliniques, biologiques et échocardiographiques.
- Il est particulièrement utile (gold standard) pour le diagnostic des syncopes et palpitations (ex. dysfonction sinusale, extrasystole, tachycardie atriale, tachycardie supraventriculaire, tachycardie ventriculaire), des blocs (ex. bloc SA, bloc AV ou bloc de branche) ou des préexcitations ventriculaires (cf. Syndrome de WPW).
- Il facilite le diagnostic et guide la stratification du risque et la thérapeutique des patients suspects de SCA ou infarctus du myocarde.
- Il est utile pour le diagnostic ou l’évaluation de maladies cardiaques aiguës (ex. périmyocardite aiguë, épanchement péricardique, embolie pulmonaire, takotsubo, traumatisme thoracique), chronique (ex. cardiomyopathies, cardiopathie valvulaire…) ou systémique (amylose, lupus, sarcoïdose…).
- Il facilite le diagnostic étiologique d’une dyspnée d’origine pulmonaire (cf. Embolie pulmonaire, maladies pulmonaires).
- Il objective le retentissement de perturbations électrolytiques (ex. hyperkaliémie ou hypokaliémie, hypercalcémie ou hypocalcémie), de certaines intoxications (ex. tricycliques, bêtabloquant, chloroquine, digoxine, CO…) ou une hypothermie sur l’électrophysiologie cardiaque.
- Il n’évalue pas directement la contractilité du cœur (l’IA peut le faire). Cependant, il peut donner une approximation du risque de contractilité accrue (ECG du sportif, cardiomyopathie hypertrophique) ou diminuée (cf. Cardiomyopathie dilatée, amylose, myocardite, complexes QRS larges) [16].
- Il guide les indications et permet la surveillance d’un stimulateur cardiaque ou d’un défibrillateur.
Dépistage et suivi de pathologies
- L’ECG est recommandé pour la délivrance du certificat d’absence de contre-indication au sport pour le dépistage du risque de mort subite chez certains sportifs, mais aussi pour la pratique du sport de loisir après 35/45 ans (H/F) en cas de reprise d’activité sportive ou en présence de certains facteurs de risque (cf. ECG et certificat, ECG du sportif normal, ECG du sportif pathologique).
- Il est recommandé par la Haute Autorité de Santé (HAS) lors du diagnostic initial et pour le suivi de nombreuses pathologies chroniques [3] hypertension artérielle, diabète, insuffisance cardiaque, maladies coronaires et athéromateuses, BPCO et certaines maladies systémiques (lupus, sarcoïdose…), évaluations et prises en charge des personnes âgées faisant des chutes répétées (HAS)…
- Il est recommandé avant introduction ou pour la surveillance de certains traitements pour la mesure de l’intervalle QT ou le dépistage d’un syndrome du QT long et autres situations à risque d’arythmies comme le syndrome de Brugada (HAS ou dictionnaire Vidal) [3].
- Il est recommandé chez des sujets > 40/50 ans (H/F) avec au moins 2 facteurs de risque cardiovasculaire pour le dépistage de cardiopathie, notamment dans le cadre d’un bilan préopératoire.
- Il est recommandé à partir de 65 ans pour le dépistage de la fibrillation atriale (ESC 2024 [2]).
- Il permet le dépistage et le suivi des cardiomyopathies et des maladies génétiques arythmogènes dans les familles à risque.
Tarif
La réalisation d’un ECG et son interprétation sont facturées au patient 29,60 € en France en 2025 (ECG001 19,60 €+ Interprétation B50 10 €, remboursable 70% SS secteur 1) qui s’ajoute à la C 25 € (soit 54,60 €). Le médecin peut appliquer des majorations (ex. : nuit, dimanche, urgence). Certains cabinets facturent un forfait global (ex. : 50-70 € pour consultation + ECG)
Le coût initial de l’équipement et la tarification estimée «modeste» (parfois difficile à saisir dans le logiciel de la SS), le temps requis pour effectuer un ECG conventionnel à dix électrodes (environ dix minutes), la formation initiale jugée insuffisante et les difficultés d’interprétation expliquent le moindre usage d’un ECG en médecine générale… (cf. thèses de MG : environ 2 ECG par mois, pour 50% des MG équipés d’un ECG [4]).
Depuis le 1er mai 2017, la cotation CPAM de cette consultation avec réalisation d’un ECG revient à 39,26€ (+ 19,60€ si réalisé à domicile) : G (25€) + DEQP003 (14,26€).

L’ECG standard enregistre des signaux électriques (déflexions) dans au moins douze dérivations, dont six dans le plan frontal (électrodes des membres) et six dans le plan horizontal (électrodes précordiales) sur un patient allongé au repos.

L’activité électrique peut être imprimée directement sur papier millimétré ou numérisée. Un tracé ECG standard correspond généralement à l’activité électrique du cœur pendant 10 s L’étalonnage usuel du signal ECG est 1 mV = 10 mm et la vitesse de déroulement du papier millimétré de 25 mm/sec. Un filtre pour les fréquences trop basses ou trop hautes est recommandé : 0,05 Hz et 150 Hz chez l’adulte, mais il faut l’adapter à chaque situation en cas d’artéfacts. Il est recommandé d’ajouter un filtre pour les fréquences trop basses ou trop hautes : 0,05 Hz et 150 Hz pour les adultes. Il faut toutefois adapter la fréquence à chaque situation en présence d’artéfacts. Attention: l’usage d’un filtre puissant modifie le tracé (cf. Filtre). Ces réglages sont modifiables avant ou après enregistrement, grâce aux ECG numérisés qui mémorisent parfois un grand nombre d’ECGs.

Alternatives à l’ECG 12 dérivations
A- Certaines techniques visent à simplifier l’enregistrement.
- ECG à quatre dérivations posées sur le thorax. Ce système réduit la durée, simplifie la technique de pose des électrodes et limite les erreurs d’électrodes (cf. électrodes précordiales, inversion des électrodes frontales). Un câble connecté aux 4 dérivations est connecté à un ordinateur de poche ou une tablette pour la reconstruction automatique d’un ECG à 12 dérivations à l’aide du logiciel Philips EASI™ [5]. L’évaluation a surtout porté sur la détection des urgences coronaires (biblio [6]), mais semble fiable pour un usage plus large, même si certains paramètres d’amplitude ou d’axe diffèrent un peu d’un ECG 12D conventionnel [7][8].
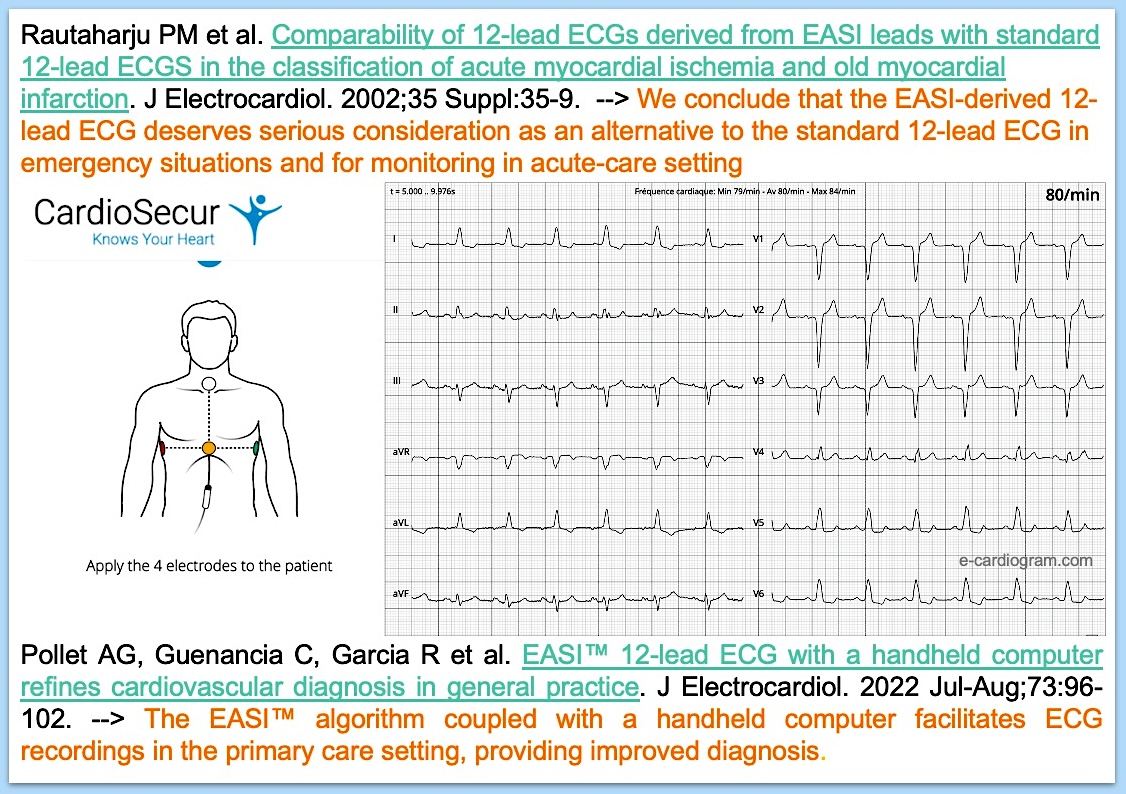
- ECG à trois [10], à cinq (Kardia [11]) ou six électrodes [12] ou électrodes en ceinture [13]….
- Enregistrement mono piste ou multipistes par des outils simplifiés comme es mini boitiers Kardia® ou certaines montres Apple® avec contacts électriques [14] (cf. ECG numériques)
- Enregistrement 12-D sur tablette mobile avec algorithme (ex. Cardioline®, société italienne)
- Pléthysmographie. Mesure indirecte de l’activité cardiaque par la modification de la coloration cutanée (en lien avec la fréquence cardiaque). Exemples et photos sur Amazon ici
B- D’autres techniques permettent de compléter les possibilités de l’ECG.
- Autres dérivations : dérivations de Lian/Lewis/Fontaine, électrode œsophagienne…
- ECG endocavitaire
- ECG à haute amplification
- ECG longue durée type Holter
- ECG d’effort
- Manœuvres vagales, test à la trinitrine, test à l’aimant… [15]
C- D’autres techniques visent à améliorer l’interprétation par l’intelligence artificielle (cf. ECG Intelligence artificielle)
Vidéos YouTube (Taboulet P)
- Comment bien faire un ECG ?
- L’ECG : une merveille de renseignements
- Activité électrique du cœur
- L’ECG a-t-il encore un avenir ? 6 février 2015
Site de McGill : BASES THEORIQUES, PHYSIOLOGIQUES ET TECHNIQUES DE L’ELECTROCARDIOGRAPHIE
Monitoring ECG (scope). Synthèse et video NEJM 2015
Si vous souhaitez améliorer ce contenu, merci de me contacter
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire
