Transformation d’un arythmie soutenue et mal tolérée en rythme sinusal, à l’aide d’un choc électrique, en complément du traitement médical. Le choc électrique dépolarise et allonge la période réfractaire de tout le myocarde excitable, ce qui interrompt les circuits de réentrée et les foyers de décharge et établit une homogénéité électrique jusqu’à l’émergence d’un foyer de rythme automatique.
Pour une FA,TAF, flutter, TSV, ou TV monomorphe, on débute en général la cardioversion par un choc biphasique de faible/moyenne énergie et on augmente l’énergie du choc en cas d’échec. Les ondes de choc biphasiques sont plus efficaces que les monophasiques. La cardioversion est synchronisée (choc délivré pendant un complexe QRS). Certaines tachycardies sont plutôt rebelles : tachycardies atriales multifocales, TV fasciculaires.
Pour une TV polymorphe ou une fibrillation ventriculaire, on débute par une défibrillation avec choc de haute énergie en mode asynchrone (délivré à n’importe quel moment, car aucun complexe QRS n’est identifiable).
Référence : ERC 2025 [1]
Voici un tableau récapitulatif des énergies recommandées pour un Choc Électrique Externe (CEE) ou une cardioversion, basé sur les recommandations internationales (ERC/AHA) en vigueur en 2025. Il est important de distinguer le choc non synchronisé (Défibrillation) du choc synchronisé (Cardioversion).

Cardioversion d’une FA [2]
La cardioversion électrique d’une fibrillation atriale est la méthode la plus efficace pour rétablir le rythme sinusal, les complications sont rares, mais cette technique nécessite une anesthésie générale (propofol, midazolam…) [3]. Elle est contre-indiquée en cas de FA secondaire à une intoxication digitalique ou à une hypokaliémie.
Défibrillation d’une FA (choc biphasique 100 J)
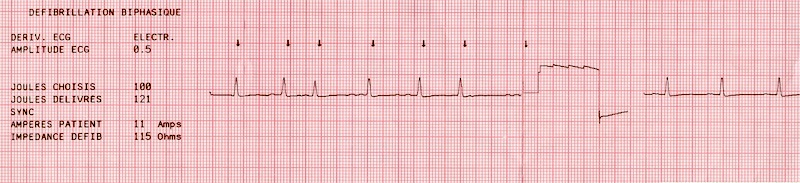
Les recommandations pratiques de la SFMU en 2015 [3] préconisent :
- un défibrillateur externe biphasique ;
- un positionnement antéropostérieur des électrodes, de préférence au positionnement antérolatéral ;
- un positionnement des électrodes à distance d’un éventuel dispositif implanté (pacemaker, défibrillateur) et un contrôle du dispositif après cardioversion ;
- une sédation brève dans les conditions techniques de sédation avant d’effectuer un CEE chez un patient conscient. Le propofol est le médicament de choix pour cette sédation (administration IV lente et titrée de 0,5 à 0,8 mg.kg-1) ;
- une induction en séquence rapide avec intubation orotrachéale doit être envisagée dans les situations à haut risque d’inhalation (obésité, grossesse, hernie hiatale, diabète et prise récente d’aliments solides) ou en cas de défaillance cardiaque gauche aiguë lorsqu’une sédation prolongée est prévisible ;
- une énergie initiale (courant biphasique) faible de 200 Joules pour une FA (entre 120 et 200 Joules pour un flutter). En cas d’échec d’un premier choc, une énergie supérieure est recommandée ;
- un choc synchrone avec les complexes QRS, afin de prévenir l’apparition d’une arythmie ventriculaire ;
- une surveillance post sédation avec monitorage du rythme est recommandée pendant trois heures.
Certains défibrillateurs ultraportables 500 g sont à usage unique, réservés des usages spécifiques (ex. CellAED).

[1] Soar J, Böttiger BW, Carli P, et al. European Resuscitation Council Guidelines 2025 Adult Advanced Life Support. Resuscitation. 2025 Oct;215 Suppl 1:110769.
Perkins GD, Graesner JT, Semeraro F, et al; European Resuscitation Council Guideline Collaborators. European Resuscitation Council Guidelines 2021: Executive summary. Resuscitation. 2021 Apr;161:1-60. (téléchargeable). –> Les intensités de choc n’ont pas changé depuis 2015
For ventricular tachycardia with a pulse:∘ Use energy levels of 120–150 J for the initial shock.
∘
Consider stepwise increases if the first shock fails to achieve sinus rhythm.
• If cardioversion fails to restore sinus rhythm and the patient remains unstable, give amiodarone 300 mg intravenously over 10–20 min (or procainamide 10–15 mg/kg over 20 min) and re-attempt electrical cardioversion. The loading dose of amiodarone can be followed by an infusion of 900 mg over 24 h.
• If the patient with tachycardia is stable (no adverse signs or symptoms) and is not deteriorating, pharmacological treatment may be possible.
• Consider amiodarone for acute heart rate control in AF patients with haemodynamic instability and severely reduced left ventricular ejection fraction (LVEF). For patients with LVEF < 40% consider the smallest dose of beta-blocker to achieve a heart rate less than 110 min−1. Add digoxin if necessary.Monsieurs KG, Nolan JP, Bossaert LL, et al; ERC Guidelines 2015 Writing Group. European Resuscitation Council Guidelines for Resuscitation 2015: Section 1. Executive summary. Resuscitation. 2015 Oct;95:1-80. https://doi.org/10.1016/j.resuscitation.2015.07.038Nolan JP, Soar J, Zideman DA, Biarent D, Bossaert LL, Deakin C, Koster RW, Wyllie J, Böttiger B; ERC Guidelines Writing Group. European Resuscitation Council Guidelines for Resuscitation 2010 Section 1. Executive summary. Resuscitation. 2010 Oct;81(10):1219-76. –> Ideally, the initial biphasic shock energy should be at least 150 J for all waveforms.
Nolan JP, Maconochie I, Soar J, et al. Executive Summary 2020 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations. Resuscitation. 2020 Nov;156:A1-A22. (téléchargeable) –> A lire mais pas de reco tres précises sur les énergies des shocks
Link MS, Atkins DL, Passman RS, et al. Part 6: electrical therapies: automated external defibrillators, defibrillation, cardioversion, and pacing: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care [published correction appears in Circulation. 2011 Feb 15;123(6):e235]. Circulation. 2010;122(18 Suppl 3):S706-S719. –> Biphasic: Manufacturer recommendation (eg, initial dose of 120-200 J); if unknown, use maximum available. Second and subsequent doses should be equivalent, and higher doses may be considered. Monophasic: 360 J
Link MS, Berkow LC, Kudenchuk PJ, et al. Part 7: Adult Advanced Cardiovascular Life Support: 2015 American Heart Association Guidelines Update for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2015 Nov 3;132(18 Suppl 2):S444-64.
[2] Brugada J, Katritsis DG, Arbelo E, et al; ESC Scientific Document Group. 2019 ESC Guidelines for the management of patients with supraventricular tachycardia. The Task Force for the management of patients with supraventricular tachycardia of the European Society of Cardiology (ESC). Eur Heart J. 2019 (téléchargeable) : ne recommande pas les énergies pour les CEE
Kirchhof P, Benussi S, Kotecha D, et al. ESC Scientific Document Group. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J. 2016;37(38):2893-2962 –> lire chapitre 11.1.3 Electrical cardioversion ne recommande pas les énergies pour les CEE
[3] Taboulet P, Duchenne J, Lefort H, et al. Prise en charge de la fibrillation atriale en médecine d’urgence. Recommandations de la SFMU en partenariat avec la SFC. Ann. Fr. Med. Urgence (2015) 5:260-279
lire aussi
Greif R, Bray JE, Djärv T, et al. 2024 International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations: Summary From the Basic Life Support; Advanced Life Support; Pediatric Life Support; Neonatal Life Support; Education, Implementation, and Teams; and First Aid Task Forces. Circulation. 2024 Dec 10;150(24):e580-e687. téléchargeable
