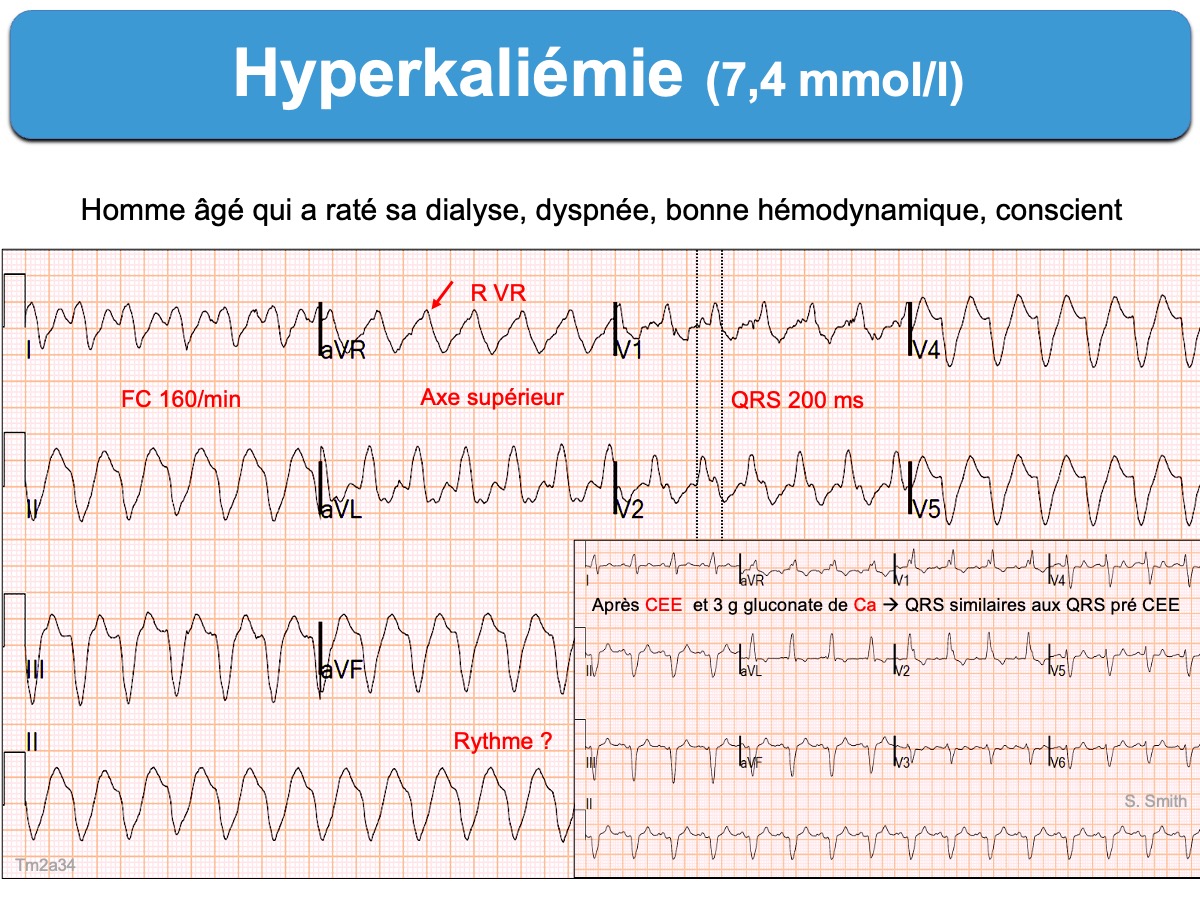
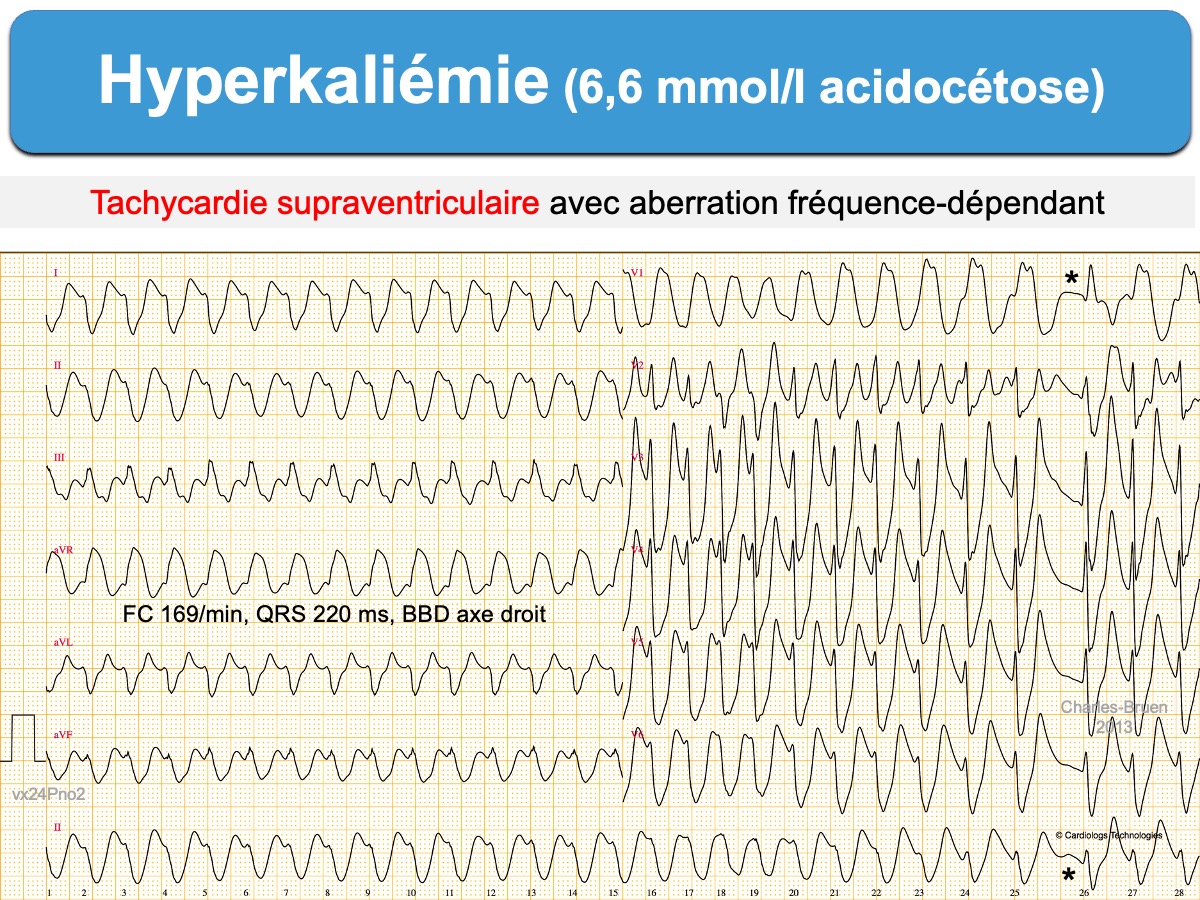
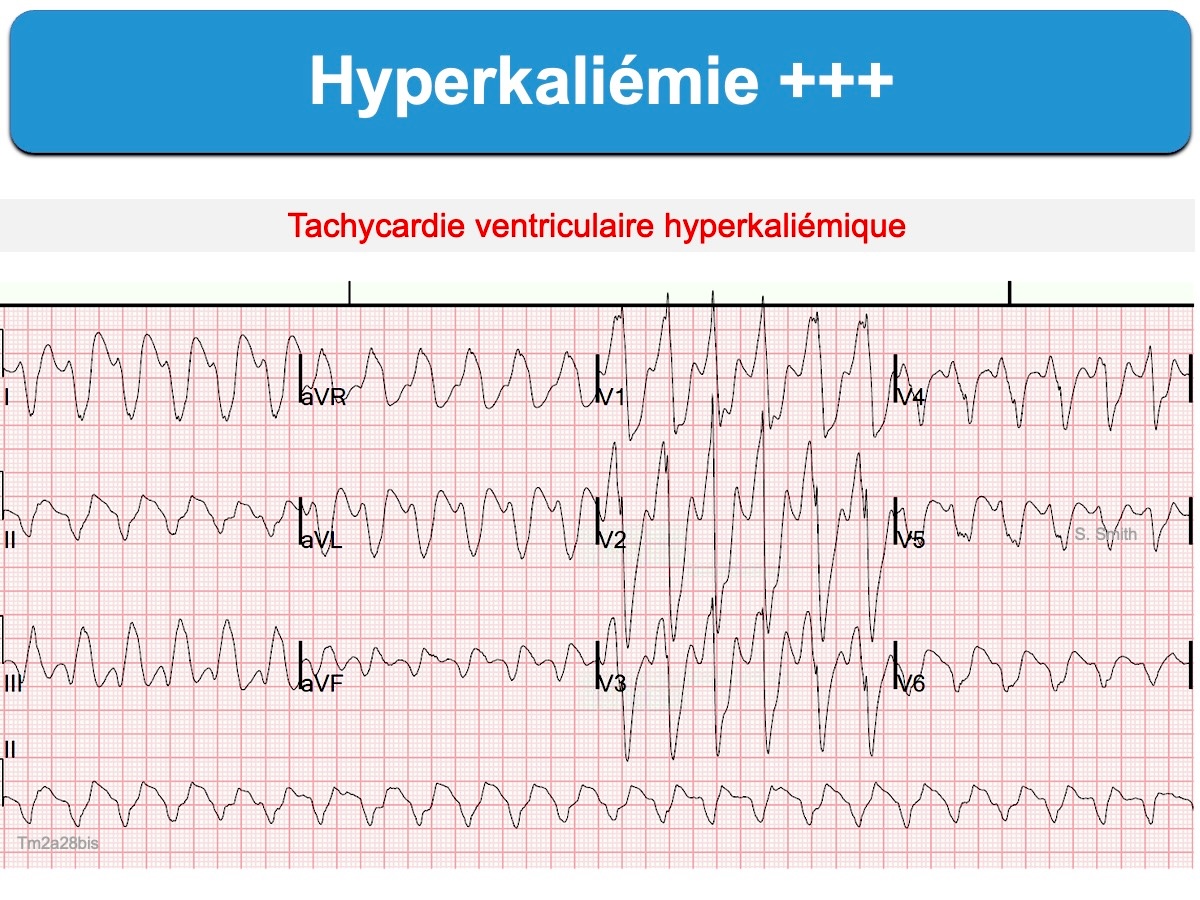
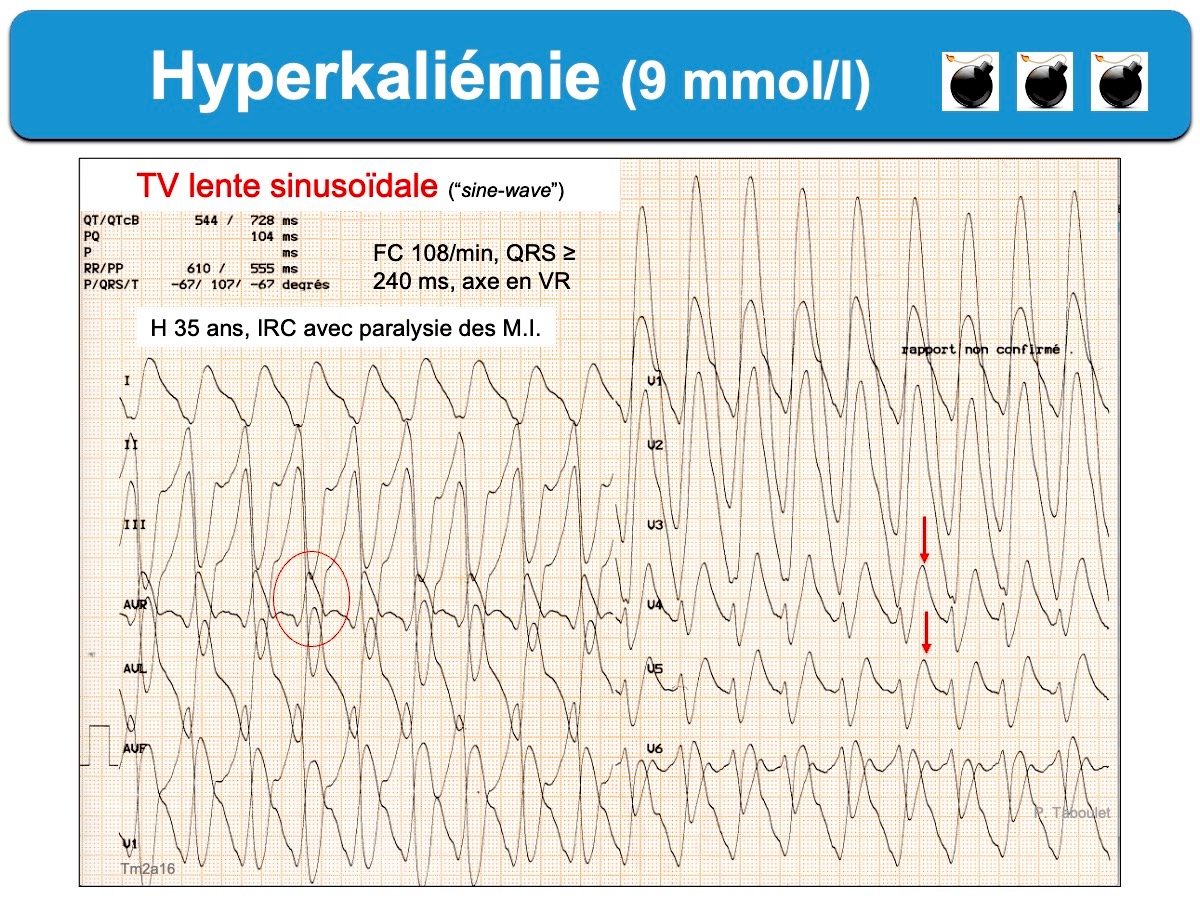
L’hyperkaliémie est une anomalie définie par une élévation de la concentration du potassium (K) dans le plasma sanguin ≥ 5 mmol/l. C’est un trouble hydroélectrolytique rencontré en particulier chez l’insuffisant rénal, l’insuffisant cardiaque, le diabétique, avec certains médicaments* ou dans certaines situations aiguës (acidocétose diabétique, hypovolémie, iode, rhabdomyolyse, toxiques…).
*Médicaments hyperkaliémiants : bloqueurs du SRA (IEC/ARA2) qui vont agir sur la sécrétion d’aldostérone, les anti-aldostérones, la supplémentation potassique, les médicaments qui interviennent sur le métabolisme du potassium (digitalique, AINS, bêta-bloquants, anticalcineurines, héparine, kétoconazole, amiloride, trimethoprime, pentamidine…).
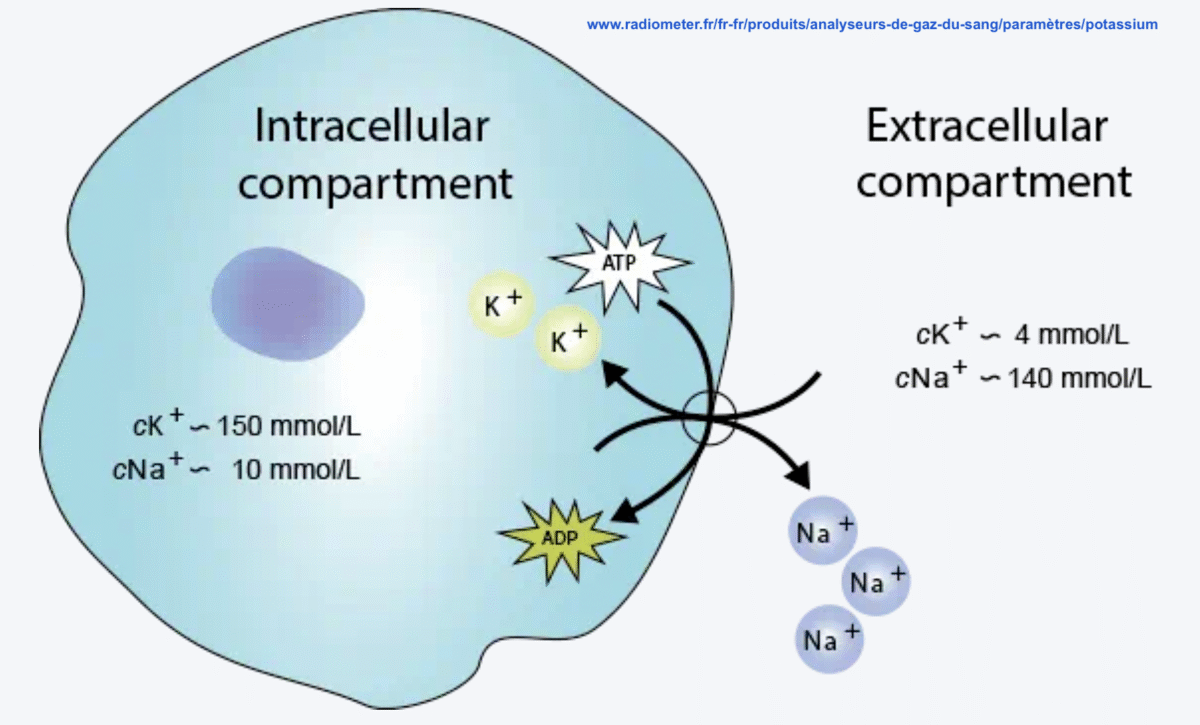
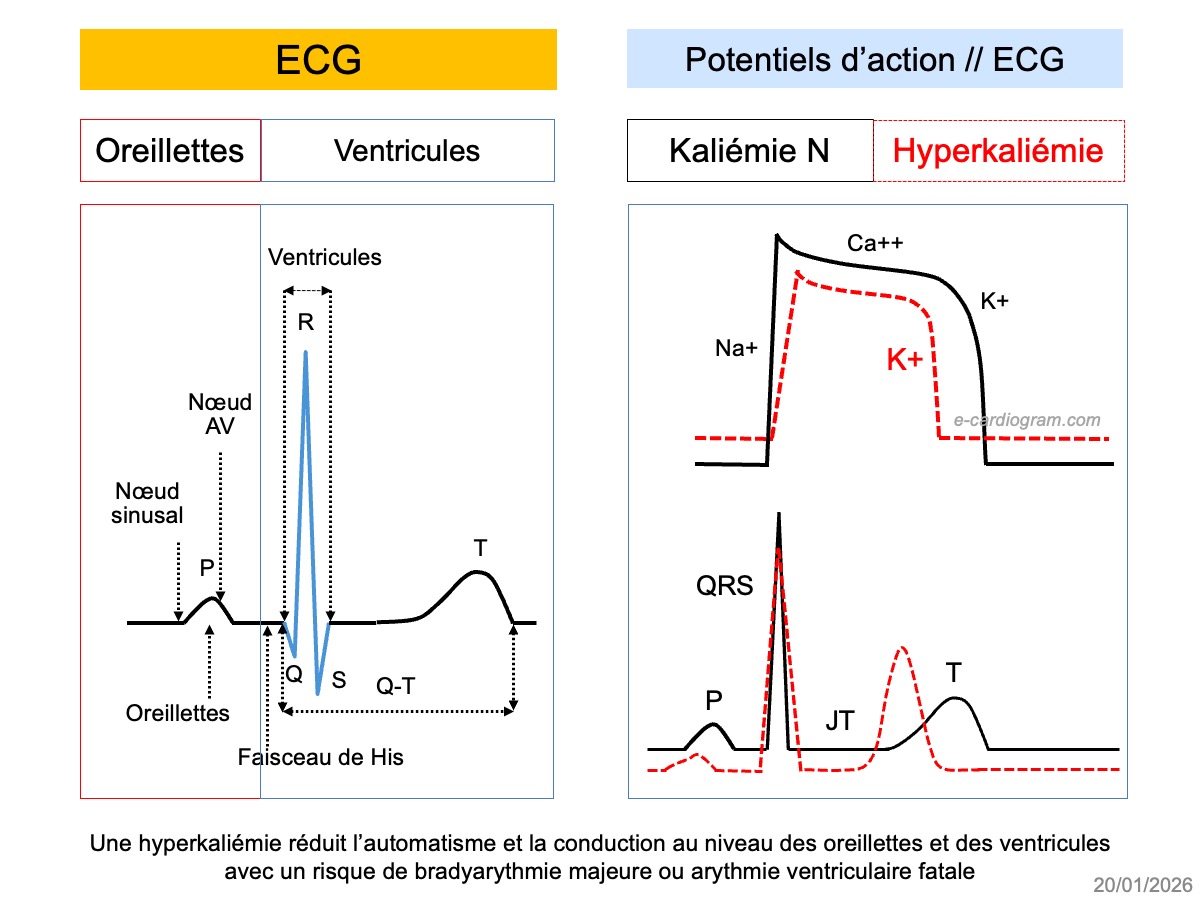
Rappel. Le potassium est présent dans le corps à 98% dans le milieu intracellulaire (principalement les muscles squelettiques) et 2% dans le milieu extracellulaire. Le plasma en contient très peu (3,5-5 mmol/l) comparé au milieu intracellulaire (140-150 mmol/l). Il est principalement éliminé par les reins.
Le gradient K⁺ intra/extracellulaire détermine le potentiel de repos des cellules “excitables“ (neurones, myocytes). Un gradient élevé est essentiel pour assurer l’excitation, la propagation des influx et la contraction des fibres cardiaques. Il est maintenu par la pompe Na+/K+ -ATPase, située dans la membrane cellulaire. Une kaliémie ≥ 5,5 mmol/l peut provoquer des troubles du rythme cardiaque, un dysfonctionnement de la pompe cardiaque, et au maximum une fibrillation ventriculaire ou une asystole. Une forte élévation peut aussi entrainer une faiblesse musculaire voire une paralysie.
Plus la kaliémie est élevée, plus l’ECG est modifié, même si la corrélation entre l’élévation de la kaliémie et les signes de gravité ECG (anomalies modérées, menaçantes ou critiques) est mauvaise. Il existe un risque majoré de décès dans les 24h, qui augmente de façon linéaire avec l’élévation de la kaliémie. Les insuffisants rénaux sont plus tolérants que les non insuffisants rénaux [17][19].
Le traitement dépend de l’histoire clinique, de la kaliémie et de l’aspect ECG (cf. Hyperkaliémie traitement).
Attention aux fausses hyperkaliémies dues à une hémolyse (en général, signalée par le laboratoire). Un ECG normal permet de temporiser le traitement avant le contrôle.
PT. YouTube (vidéo 34 min) –> Hyperkaliémie. Une anomalie parfois mortelle. Diagnostic et traitement à l’aide de l’ECG
Diagnostic
Des signes cliniques non spécifiques sont possibles au delà de 6 mmol/l : fatigue, lipothymie, essoufflement, douleur abdominale, troubles digestifs, syndrome oedémateux… Des signes neuromusculaires sont parfois présents dans les formes sévères (ex. > 6,5 mmol/l) : faiblesse musculaire, paresthésies des extrémités, de la langue et de la région péribuccale, diminution de la sensibilité profonde et rarement paralysie flasque des membres.
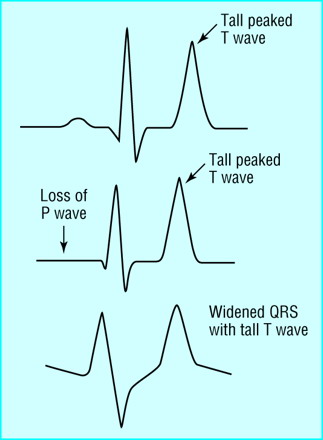
Des signes ECG sont possibles à partir de 5,5 mmol/l, mais ils sont plus francs au delà de 6,5 mmol/l. Ils manquent de sensibilité car l’ECG peut être normal ou discordant par rapport à la sévérité réelle de l’hyperkaliémie biologique. On ne peut donc pas compter uniquement sur l’ECG pour écarter une hypothèse d’hyperkaliémie, en particulier chez l’insuffisant rénal chronique [1] (ex. ≥ 8 mmol/l [6][7]).
On compare parfois l’hyperkaliémie avec la syphilis du cœur, tant les aspects ECG sont variés. Certains signes sont particulièrement évocateurs d’hyperkaliémie critique en raison du risque à court terme d’arythmie ventriculaire fatale par asystole ou fibrillation ventriculaire. Oui, l’hyperkaliémie tue parfois « sans attendre » (cf. YouTube L’ECG métabolique).
Les présentations ECG complexes (ex. tachycardies à QRS larges, infarctoïdes, bradyarythmies) ou l’existence d’anomalies préexistantes (ex. bloc de branche ou pacemaker) peuvent rendre le diagnostic encore plus difficile. En règle générale, la reconnaissance ECG par les médecins du pattern « hyperkaliémie » est assez mauvaise [6bis], comme en atteste la comparaison entre les médecins et l’intelligence artificielle (biblio [12]).
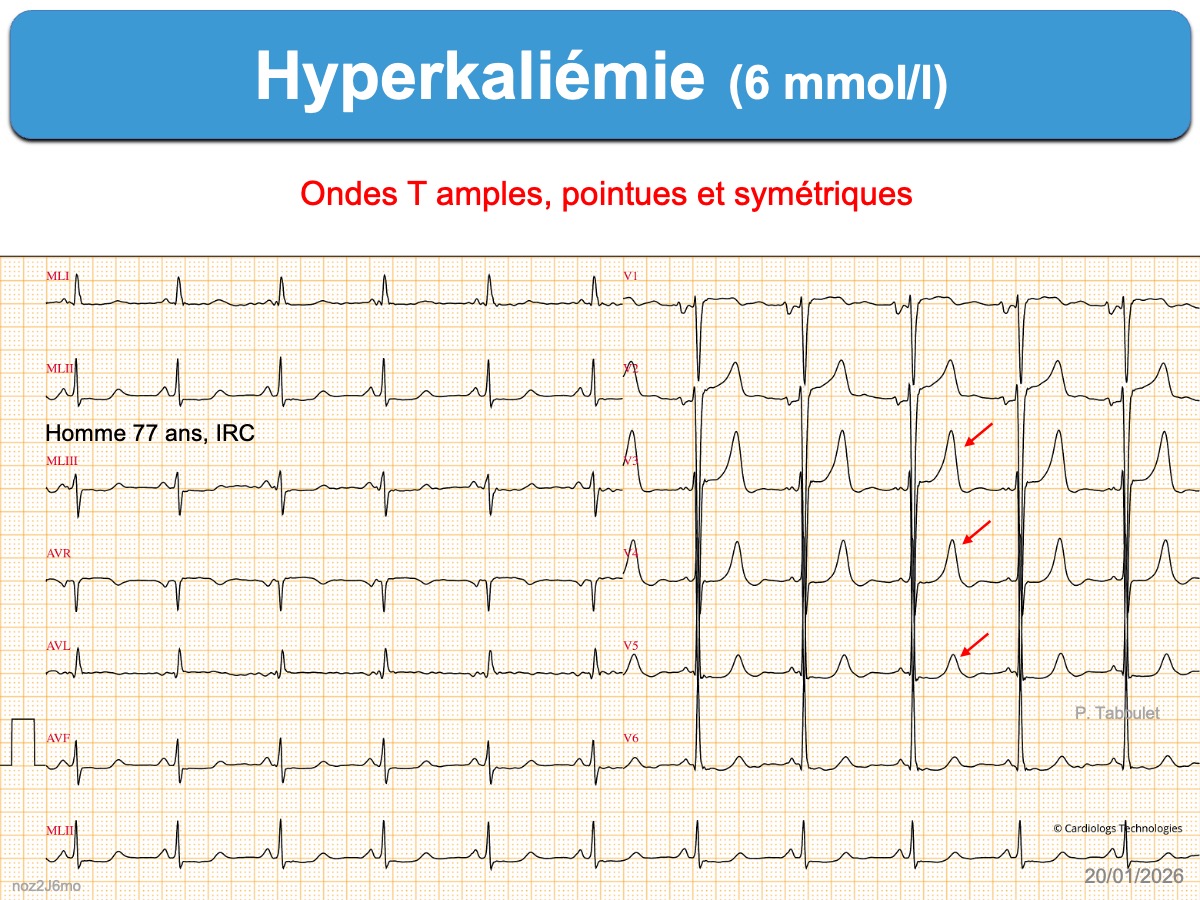
Hyperkaliémie modérée (ex. 5,5-6,5 mmol/l)
L’élévation du potassium dans le milieu extracellulaire accélère la phase 3 du potentiel d’action des myocytes, dépendante essentiellement des canaux potassiques [2], ce qui modifie la repolarisation ventriculaire.
Une hypokaliémie modérée se reconnaît ainsi : [1]
- Le respect du rythme sinusal et de la conduction interatriale et atrioventriculaire.
- Des complexes QRS fins < 110-120 ms.
- Un segment ST isoélectrique plutôt raide.
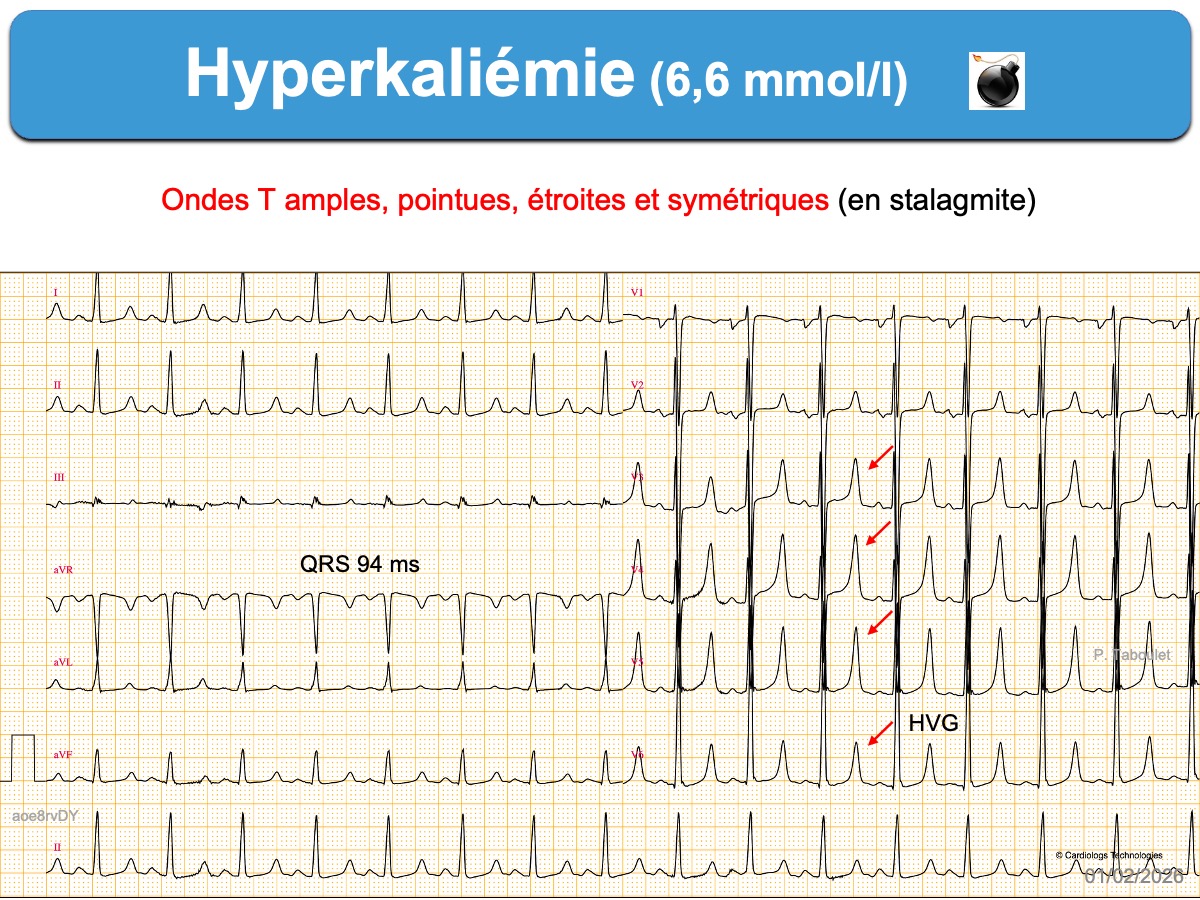
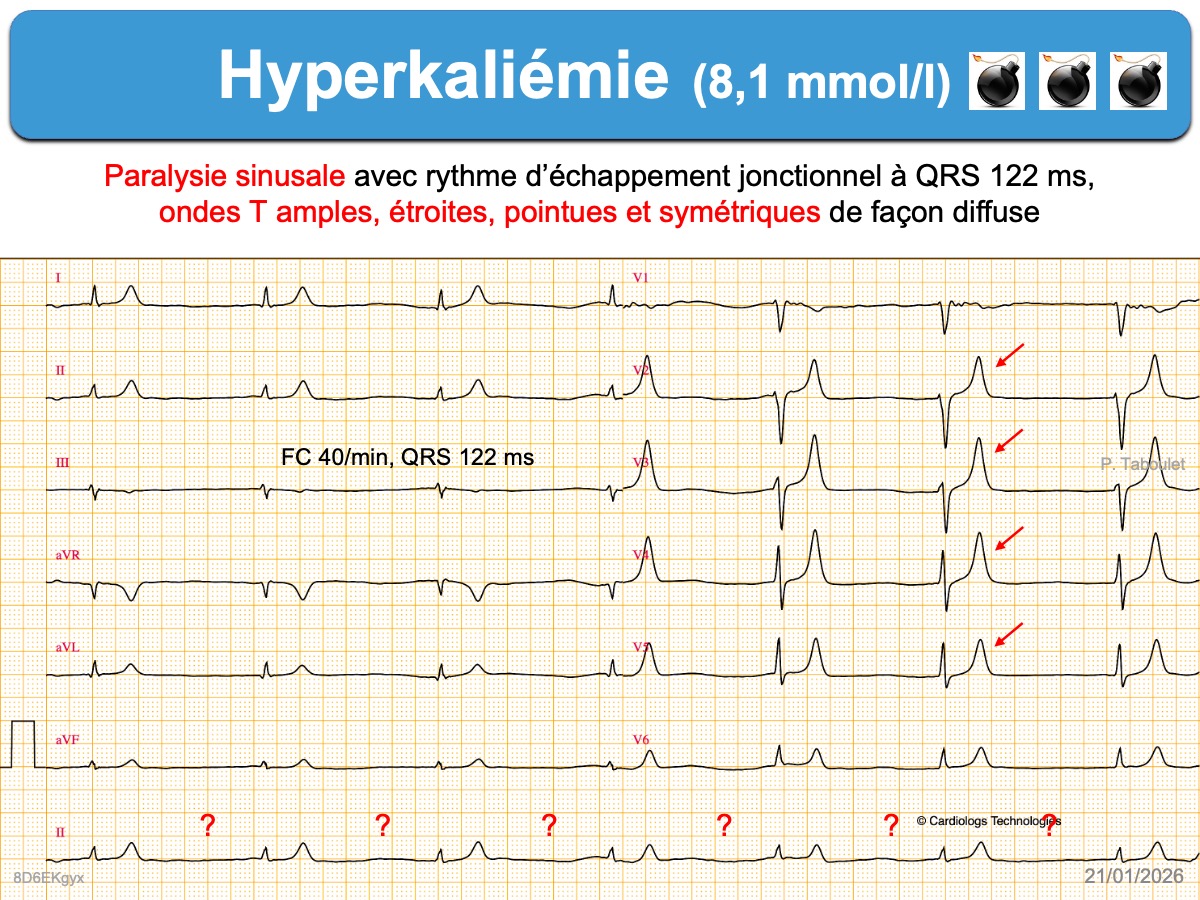
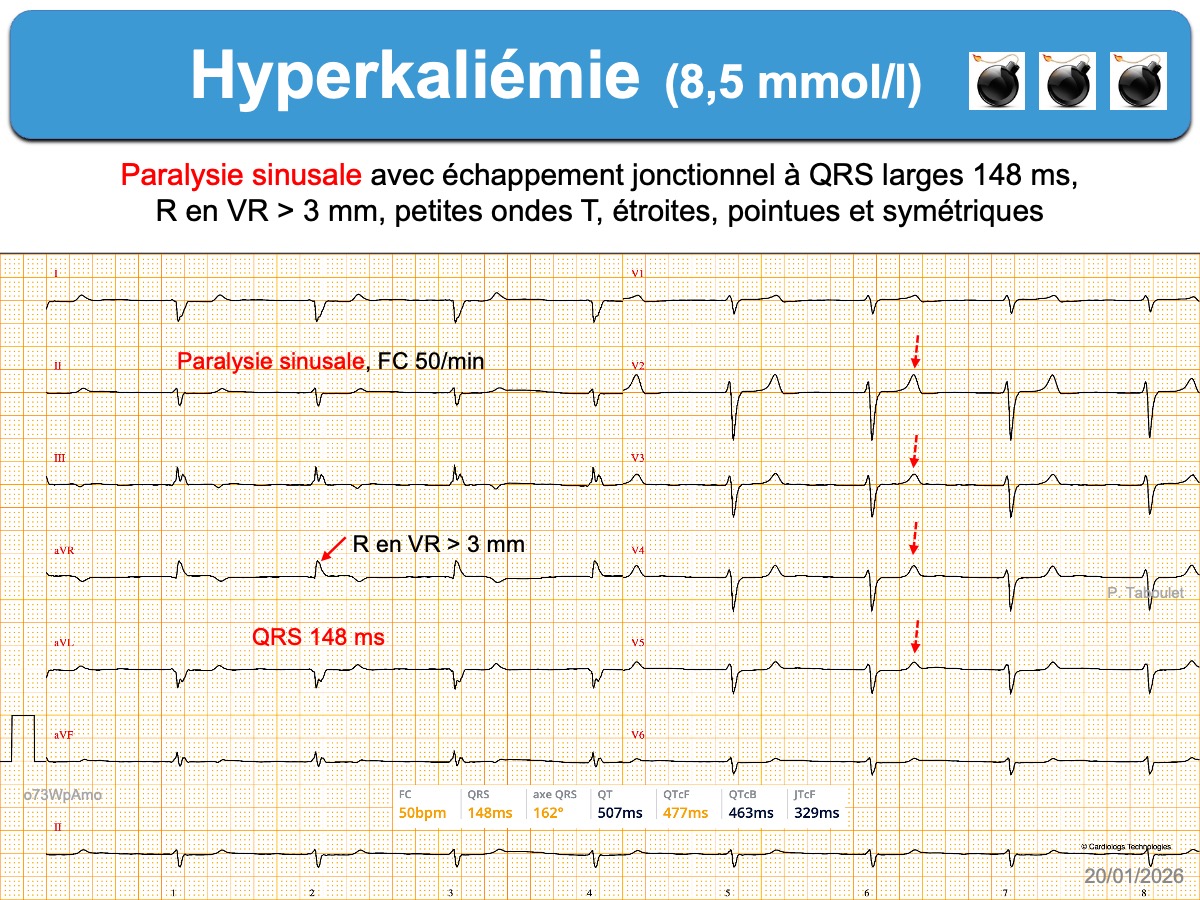
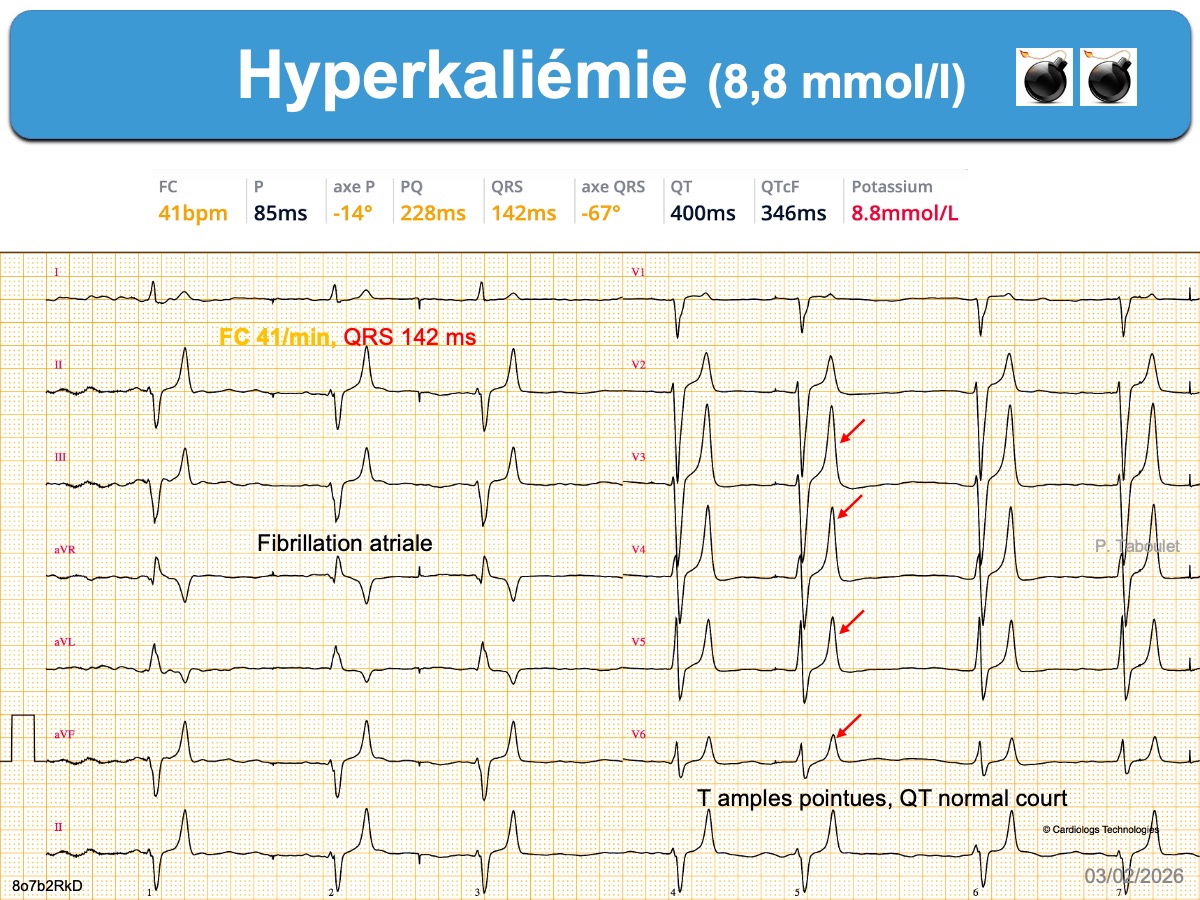
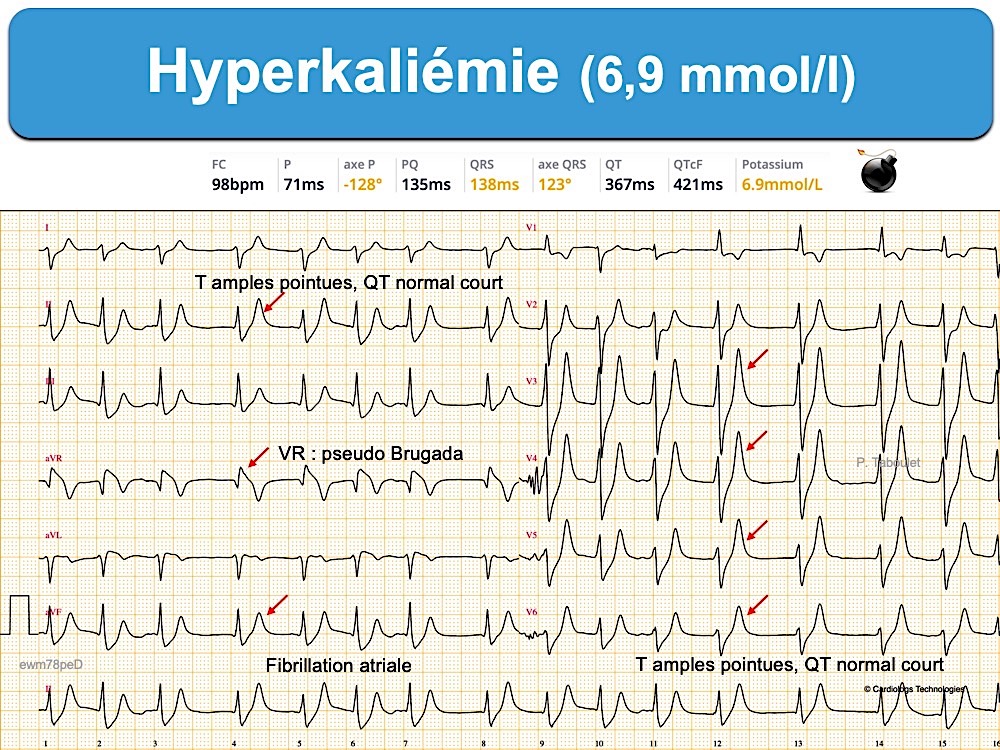
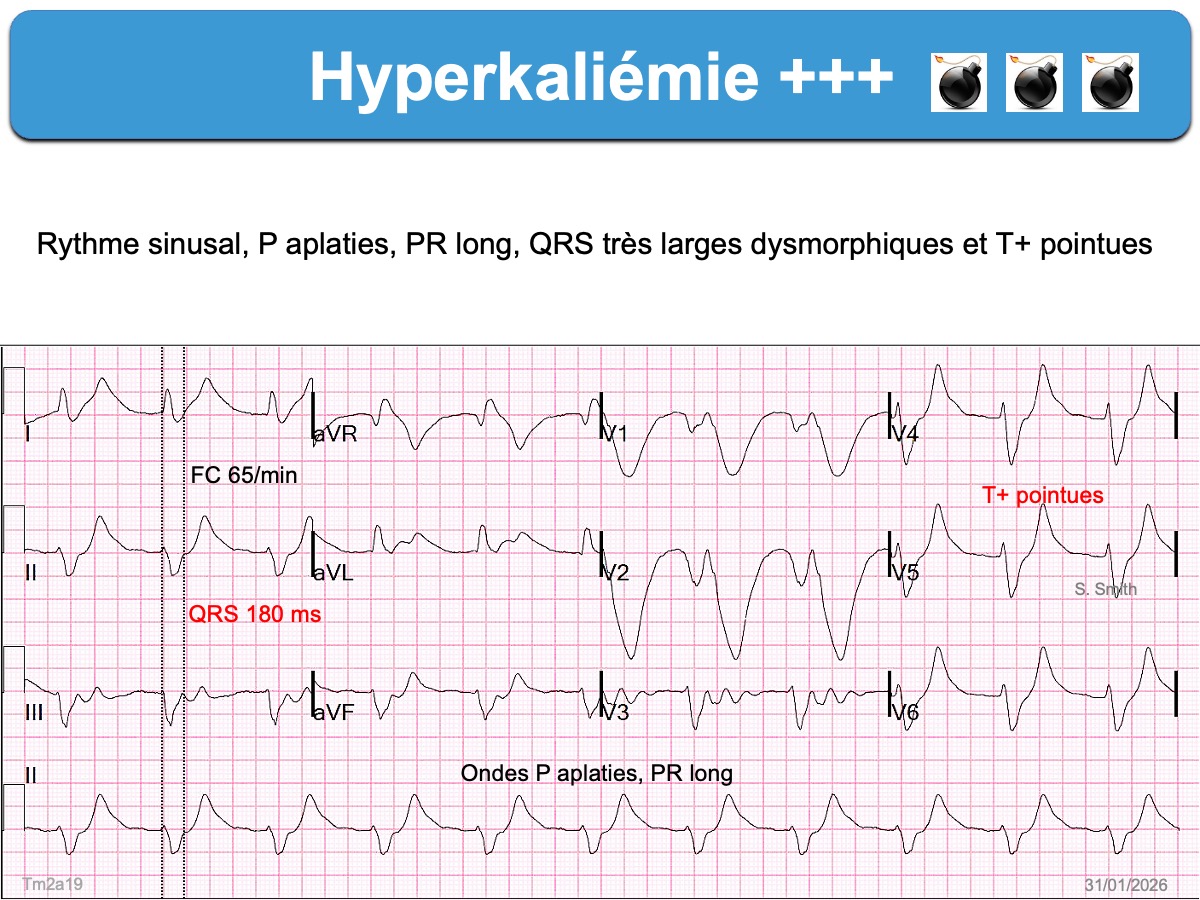
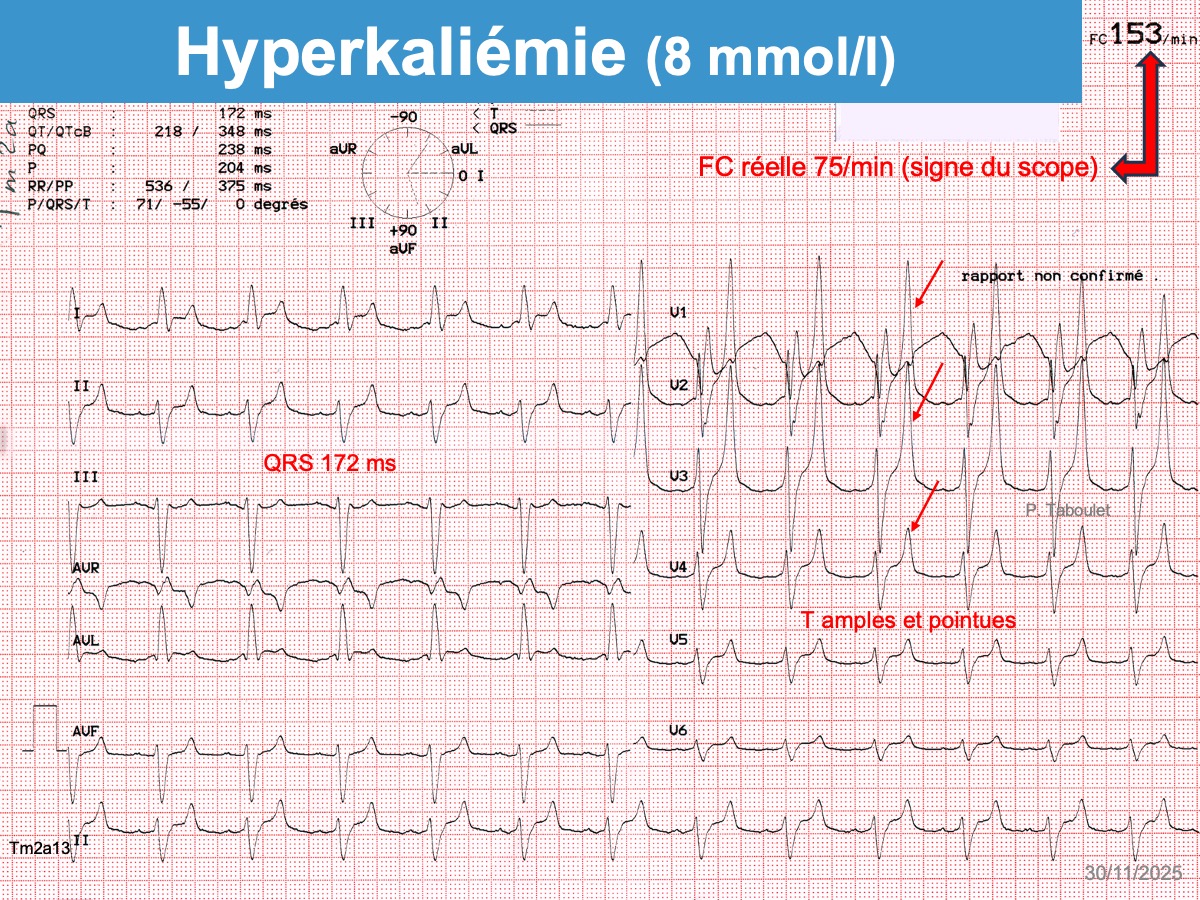
- Des ondes T amples, pointues et symétriques, de durée relativement courte avec un aspect « en tente » ou « en stalagmite » dans plusieurs dérivations précordiales (surtout V2-V4), parfois en dérivations inférieures ou de façon plus diffuse [2]. Une onde T pointue > 50% de l’amplitude de l’onde R dans une dérivation où R > S doit faire évoquer le diagnostic. Chez l’insuffisant rénal ± dialysé et habitué à l’hyperkaliémie, l’ECG est souvent normal, mais si les ondes T sont étroites et symétriques, elles sont souvent chétives.
- Un intervalle QT normal ou parfois raccourci.
Litmman 2018 [9]. Peaking of the T waves, the most widely appreciated ECG sign, is actually rarely a manifestation of life-threatening hyperkalemia
Hyperkaliémie sévère (≥ 6,5 mmol/l)
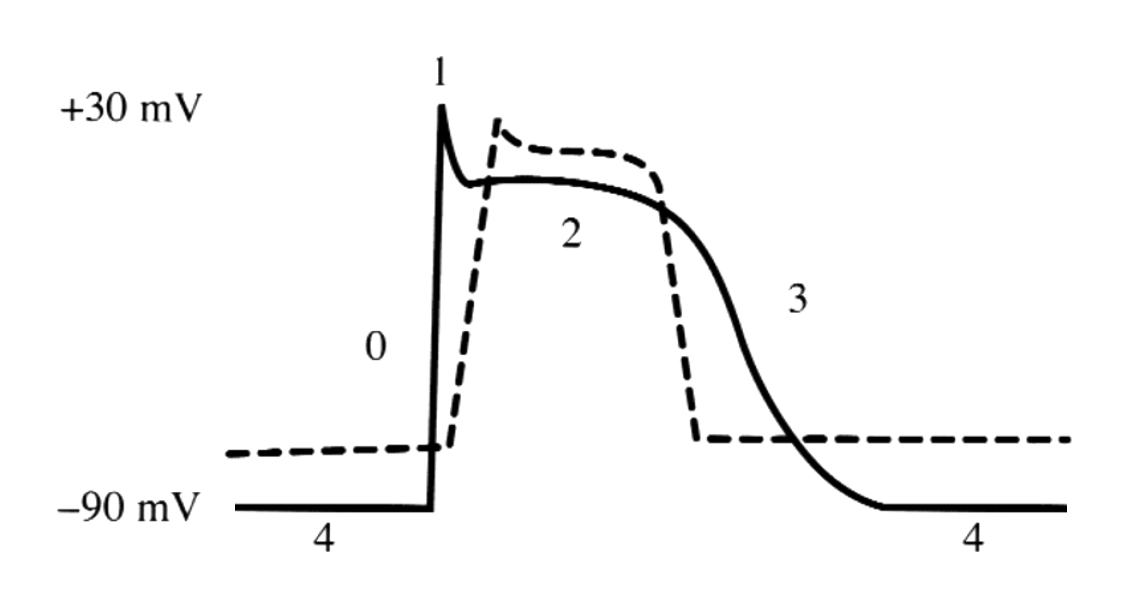
Elle altère plus ou moins les autres phases du potentiel d’action des cellules atriales et ventriculaires en raison de la moindre polarisation du potentiel de repos (phase 4), qui devient moins électronégatif (–80 mV au lieu de –90 mV), ce qui ralentit la phase de dépolarisation rapide qui en dépend (phase 0), ralentit aussi l’entrée du calcium (phase 2) et la repolarisation (phases 3 et 4) [2].
Cela se traduit par des anomalies d’automatisme et de conduction « à tous les étages », avec des tracés très variés et parfois par une hémodynamique sévèrement altérée.
Là encore, l’ECG peut être normal, malgré une kaliémie élevée, en particulier si l’hyperkaliémie s’est installée lentement comme chez l’insuffisant rénal [6].
NB. La valeur seuil de 6,5 6,5 mmol/l est admise par de nombreux auteurs (ex. [19]).
A – Réduction de l’automatisme et ralentissement de la conduction
À l’étage atrial
- bradycardie sinusale avec souvent
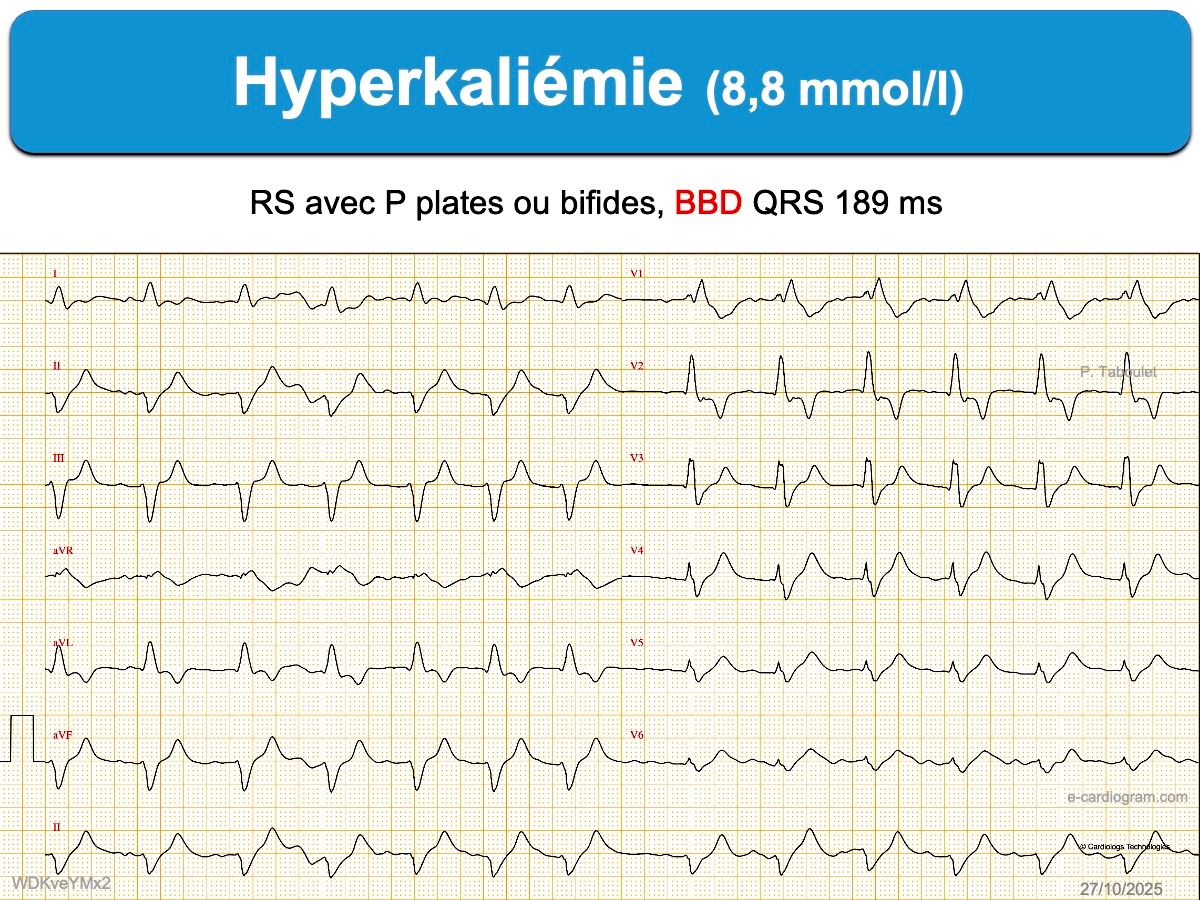
- bloc interatrial (onde P bifide, aplatie, allongée, presque invisible).
- bloc sinoatrial voire paralysie sinusale (absence d’onde P). Un rythme jonctionnel ou ventriculaire d’échappement capture le rythme.
À l’étage jonctionnel
- bloc AV de degré variable, souvent difficile à caractériser car les ondes P sont aplaties, effacées. Attention au risque d’asystole brutale ,!
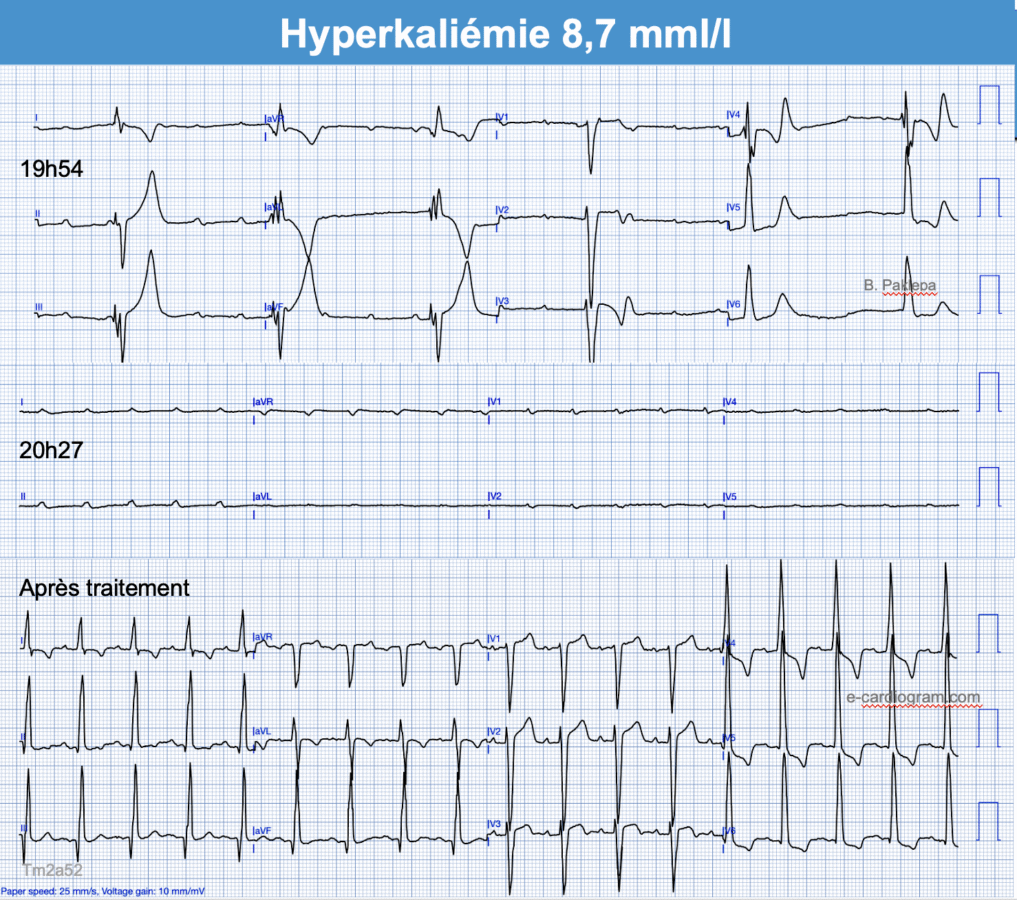
À l’étage ventriculaire
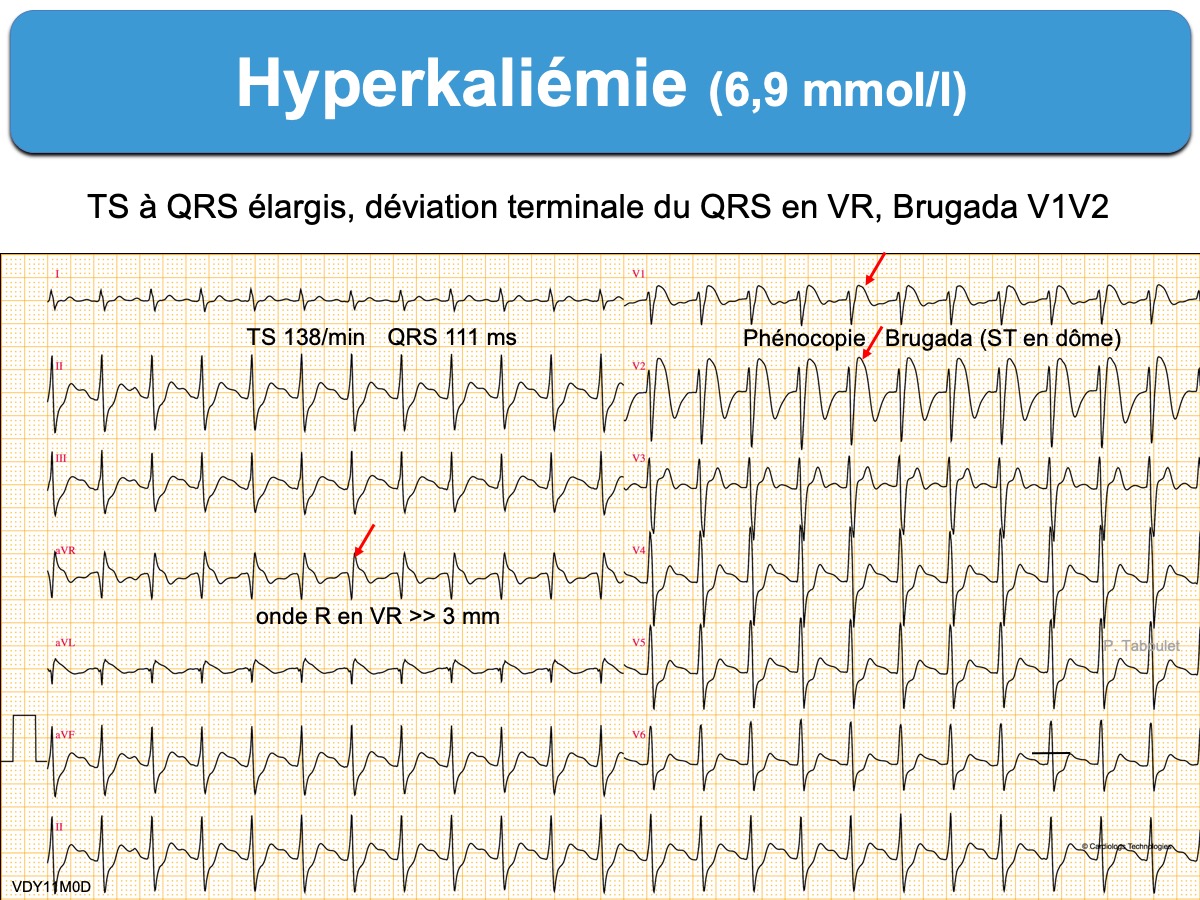
- axe droit ou supérieur droit (DI < 0),
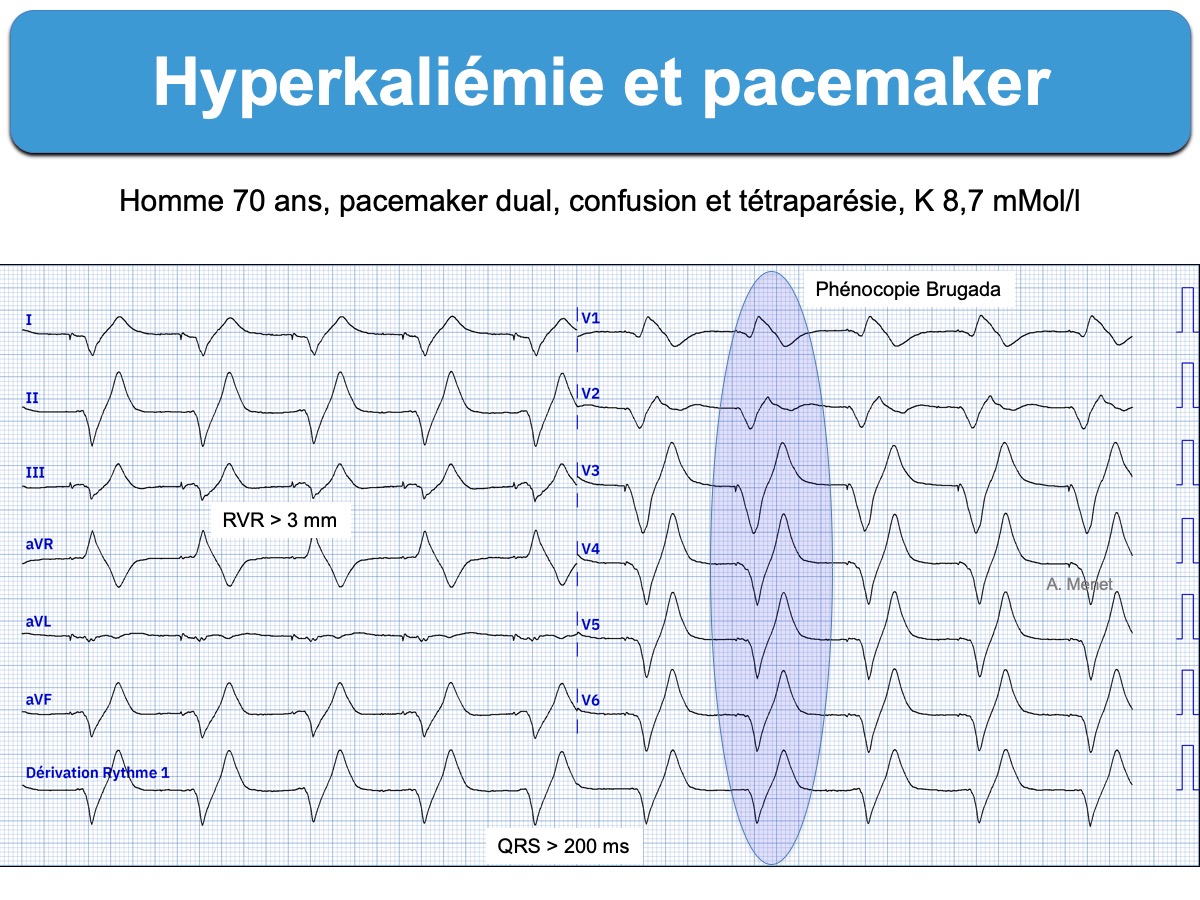
- onde R ample en VR > 3 mm (ou S < R), onde S ample en V5-V6-DI
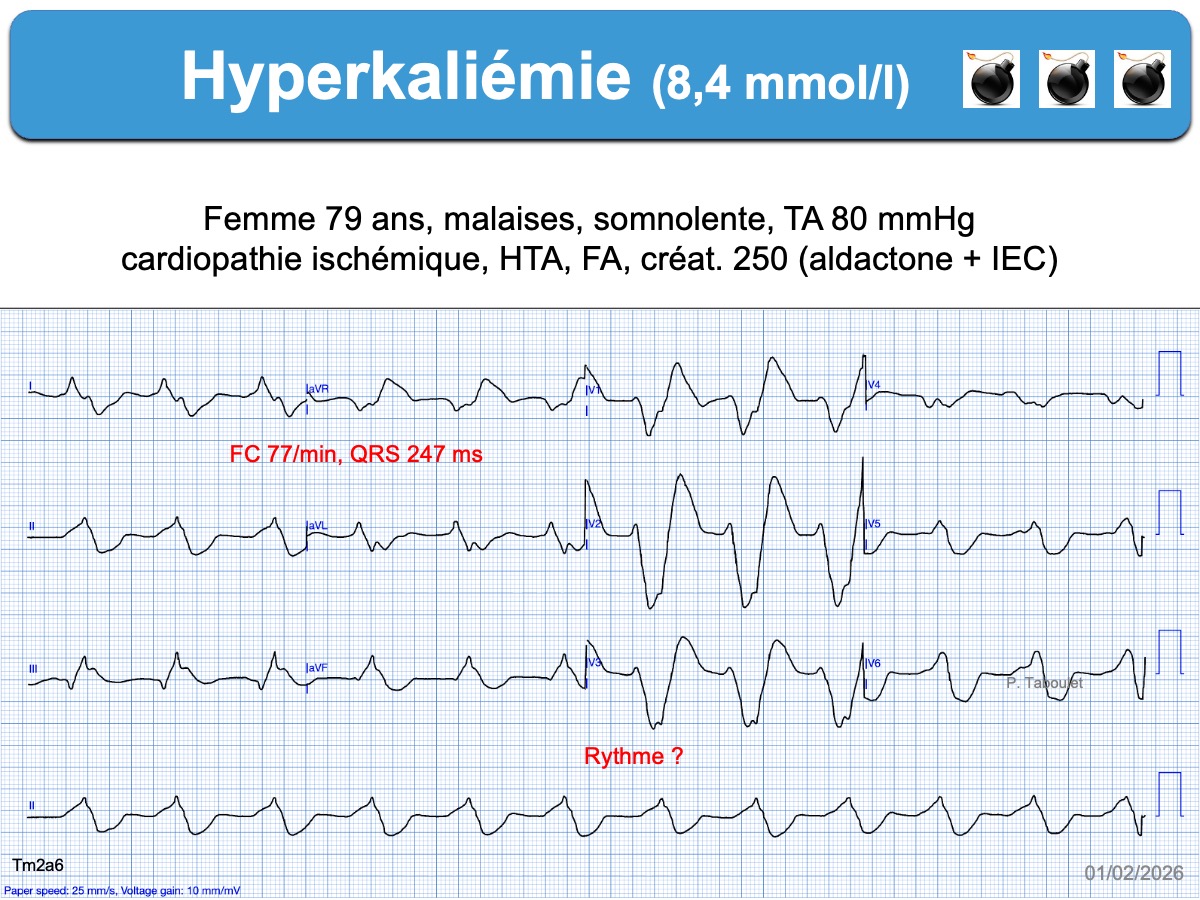
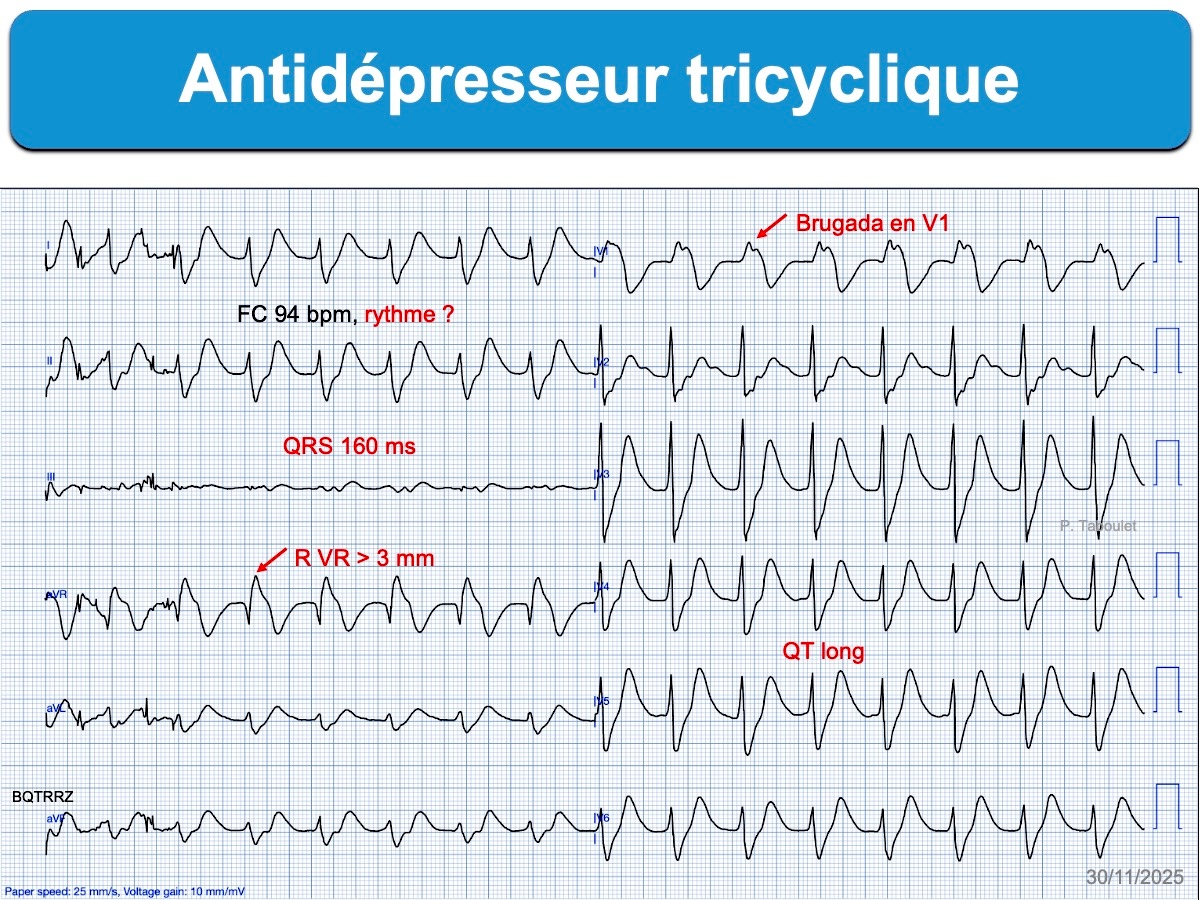
- bloc intraventriculaire (QRS durée > 110 ms)
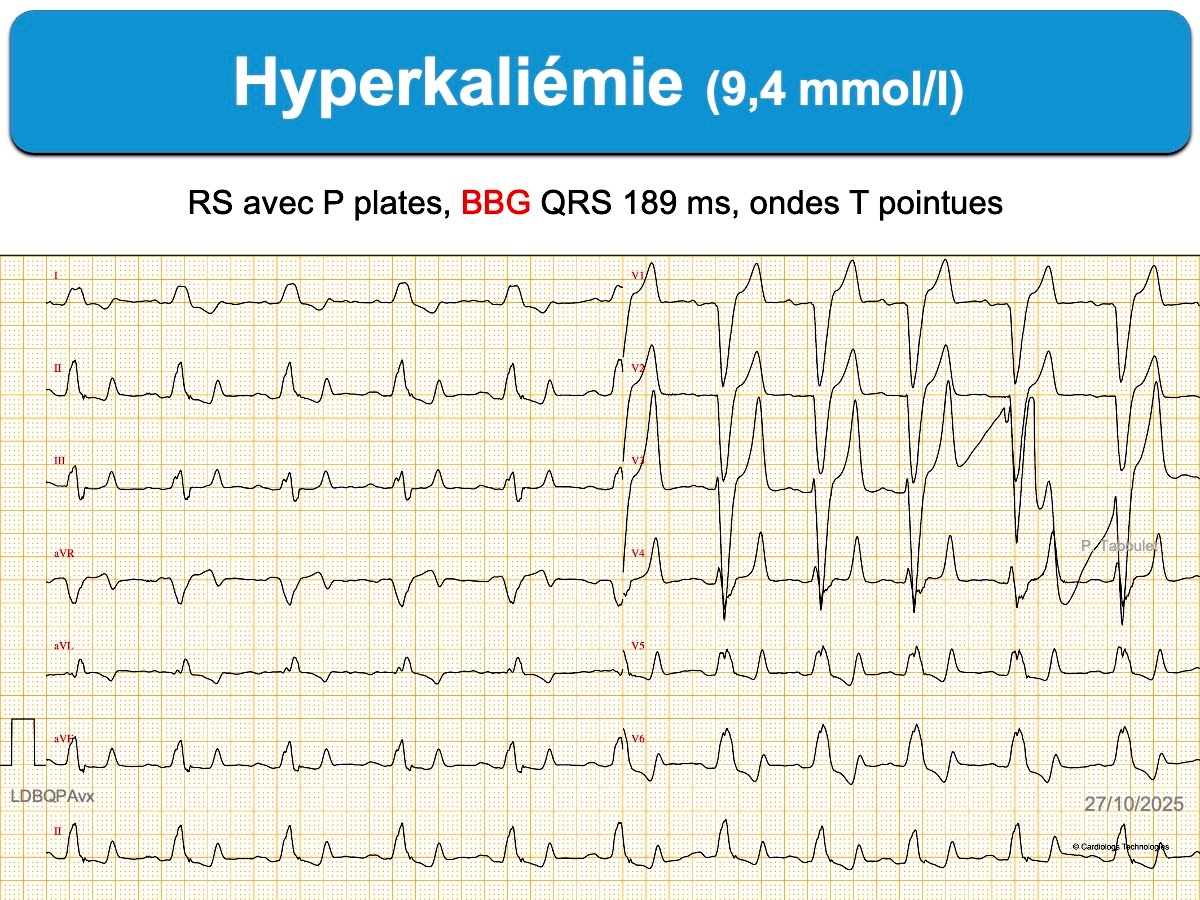
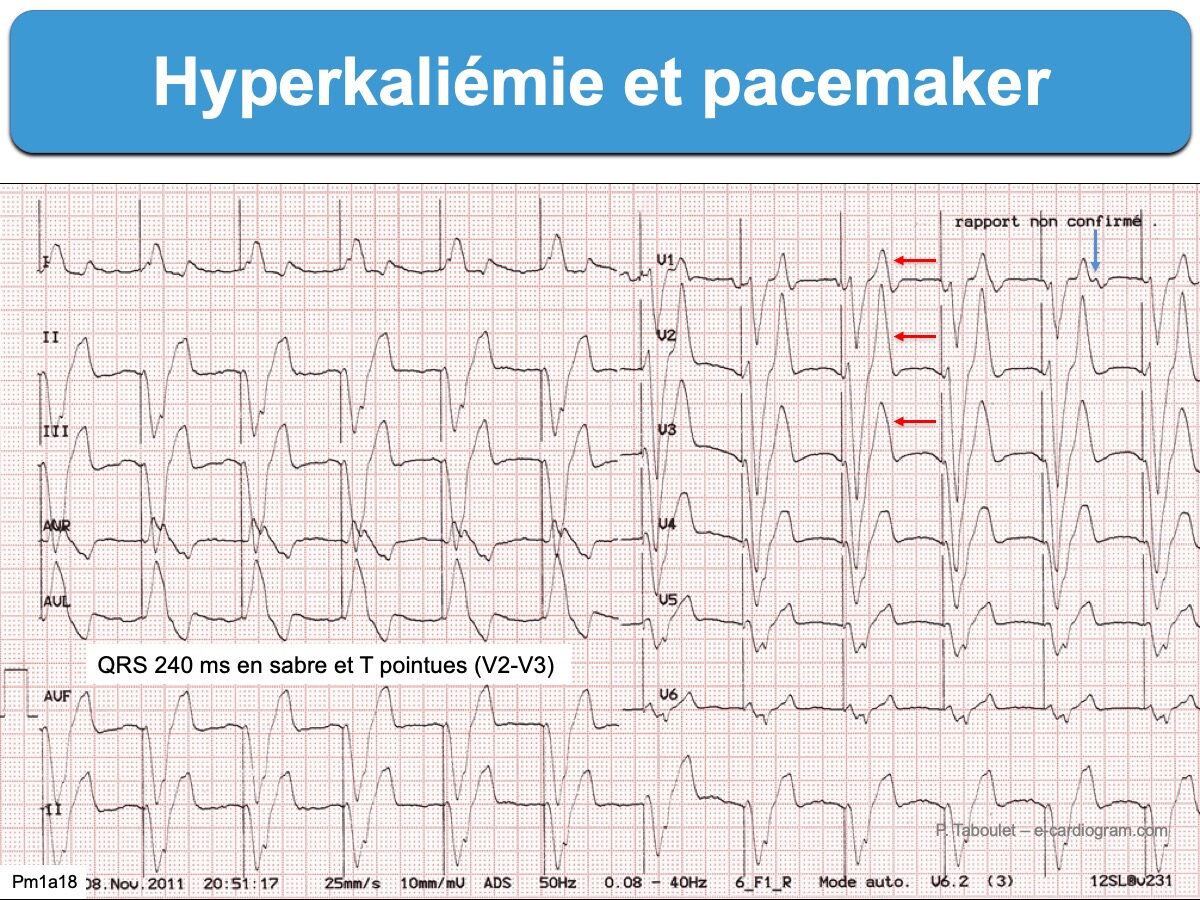
- bloc de branche atypique par sa durée (ex. ≥ 160 ms), son aspect en lame de sabre (BBG) ou sa repolarisation (perte de la discordance appropriée avec ondes T positives en précordiales gauches).
Des QRS très larges annoncent le décès par asystole ou fibrillation ventriculaire. Un traitement par le calcium IVD est recommandé avant la confirmation par le laboratoire (cf. Hyperkaliémie. Traitement).
B – Anomalies de repolarisation
- Le segment ST est ascendant et court (intervalle JT court).
- Les ondes T sont amples et débutent précocement après les complexes QRS larges ce qui peut effacer le segment ST. Elles sont parfois géantes avec une pente initiale plus verticale que la pente finale (onde T « plus que symétrique »).
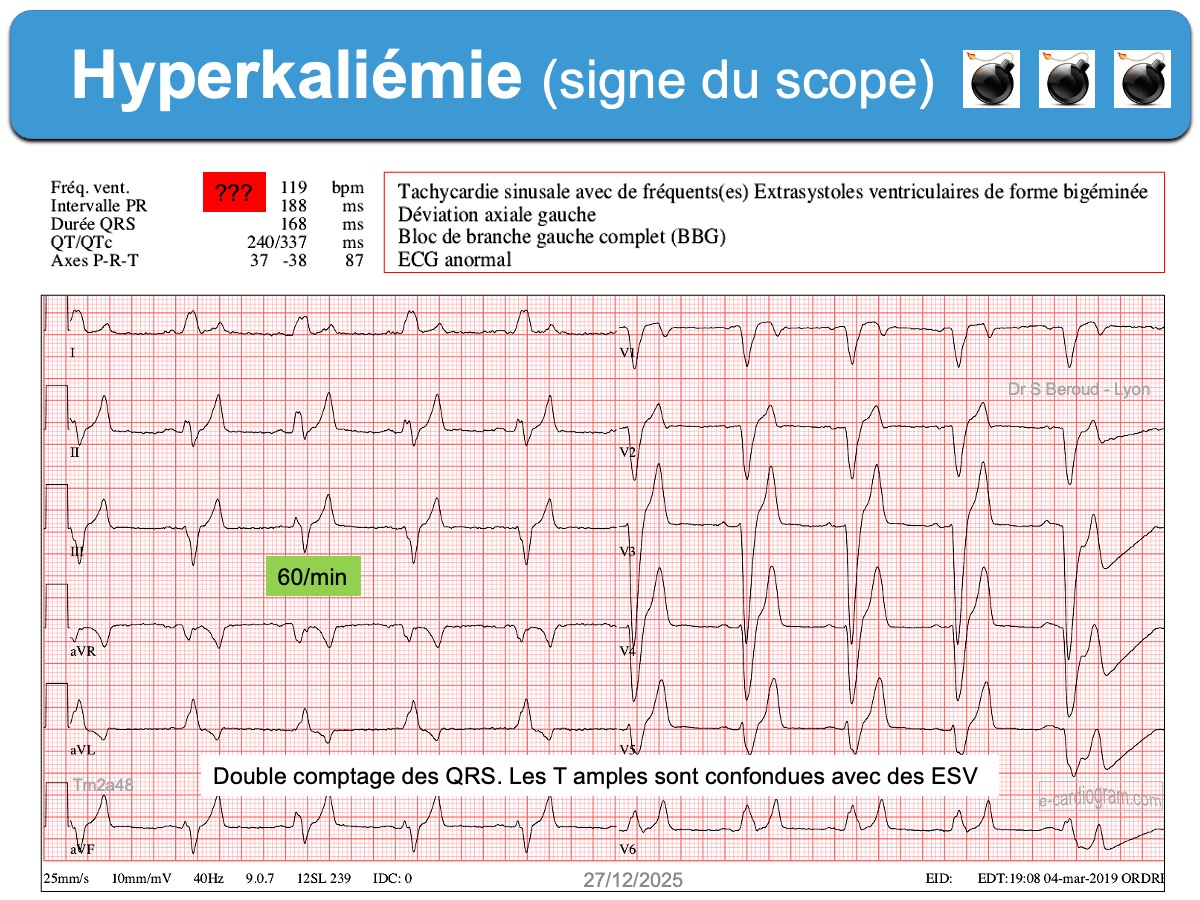
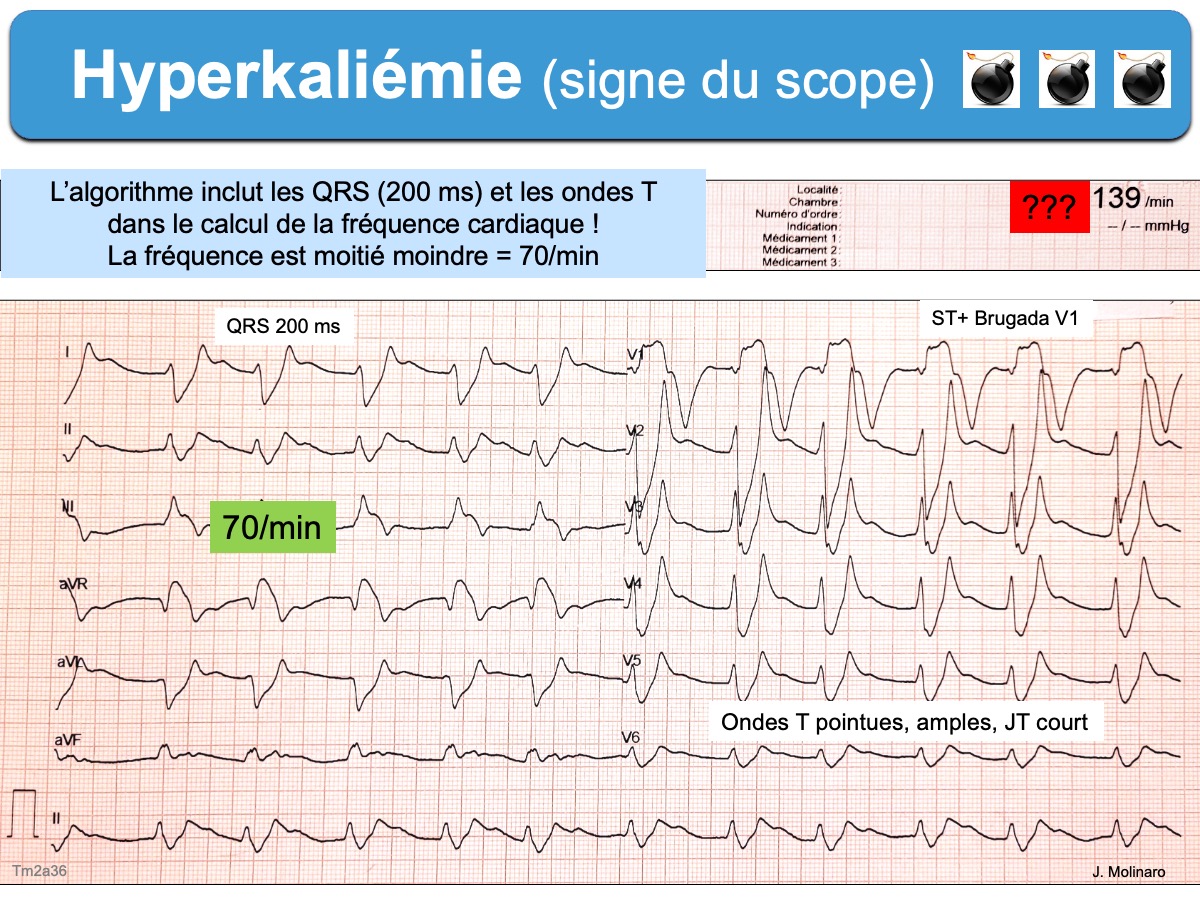
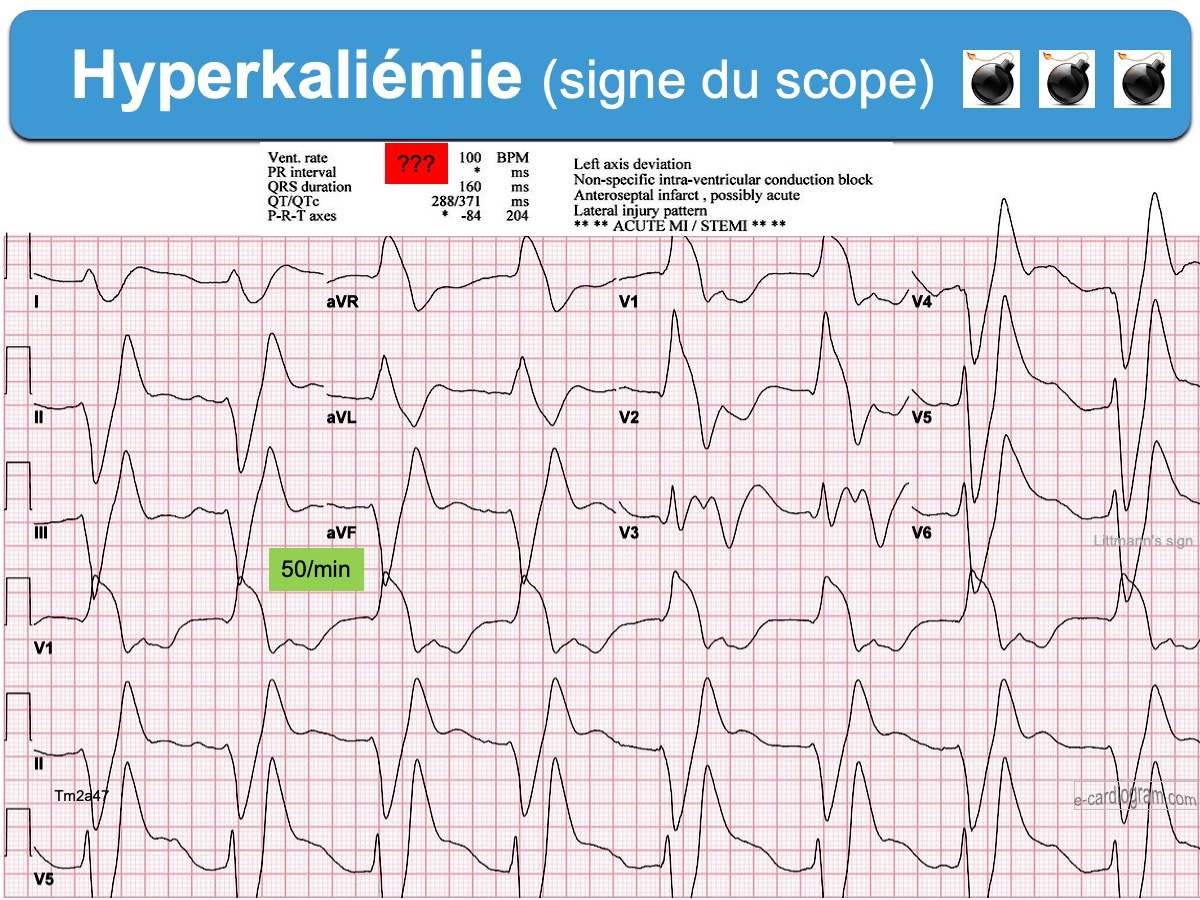
- Le signe du scope (ou signe de Littmann) est un signe de gravité. Comme les ondes T sont amples et précoces (JT court), elles sont parfois confondues avec des ESV par les scopes de monitoring ou les algorithmes d’interprétation et la fréquence affichée est alors doublée [13]. Le signe du scope est un signe considéré par Littmann comme très spécifique d’une hyperkaliémie critique pouvant justifier un traitement empirique immédiat (sans certitude de la kaliémie) [9].
- Le segment ST peut
- être sous-décalé et mimer un infarctus sans sus-décalage de ST lorsque l’onde T débute d’un point J très abaissé (mimant alors des ondes T de Winter).
- être sus-décalé dans les formes sévères et mimer alors un infarctus ST+.
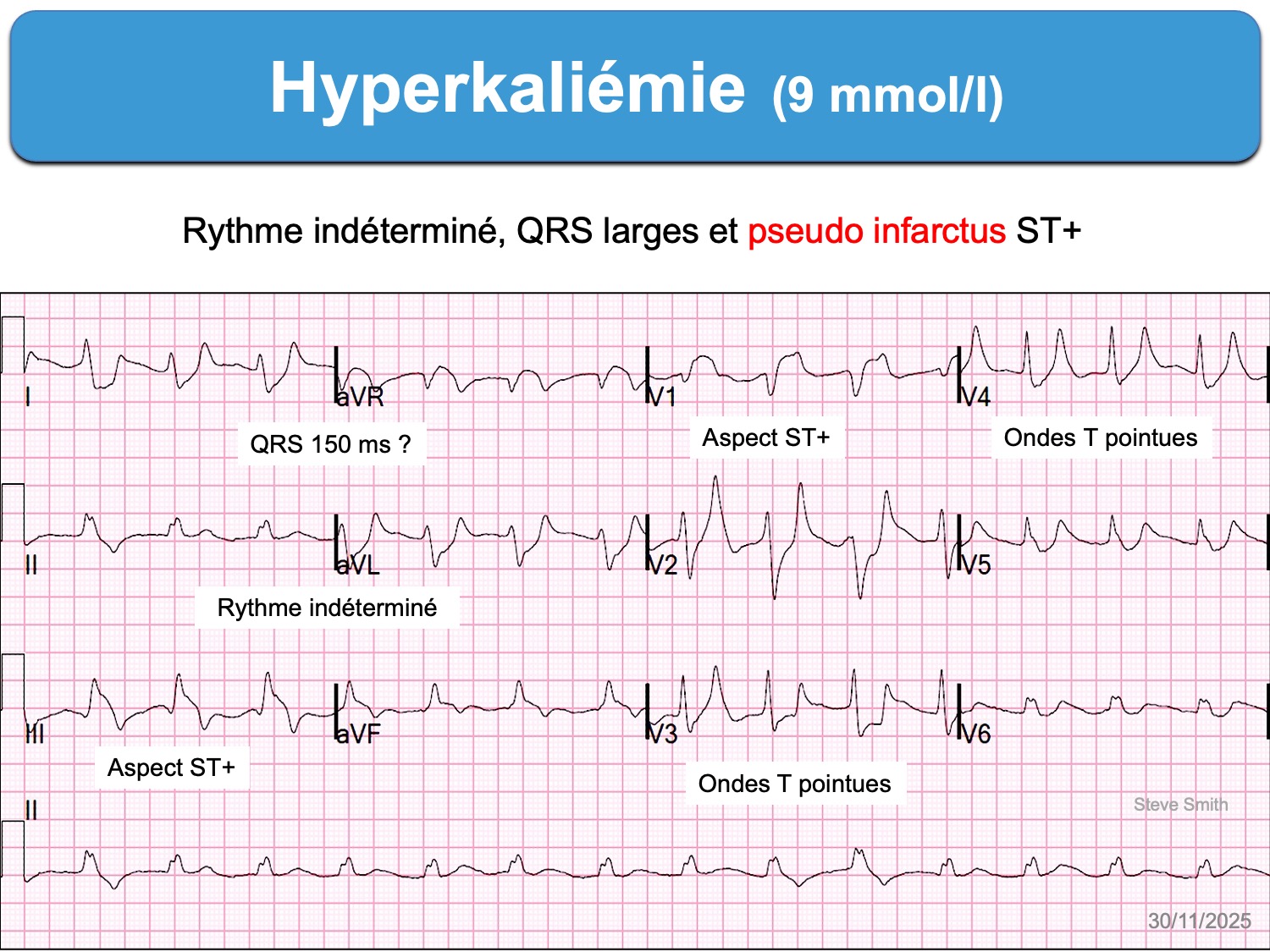
-
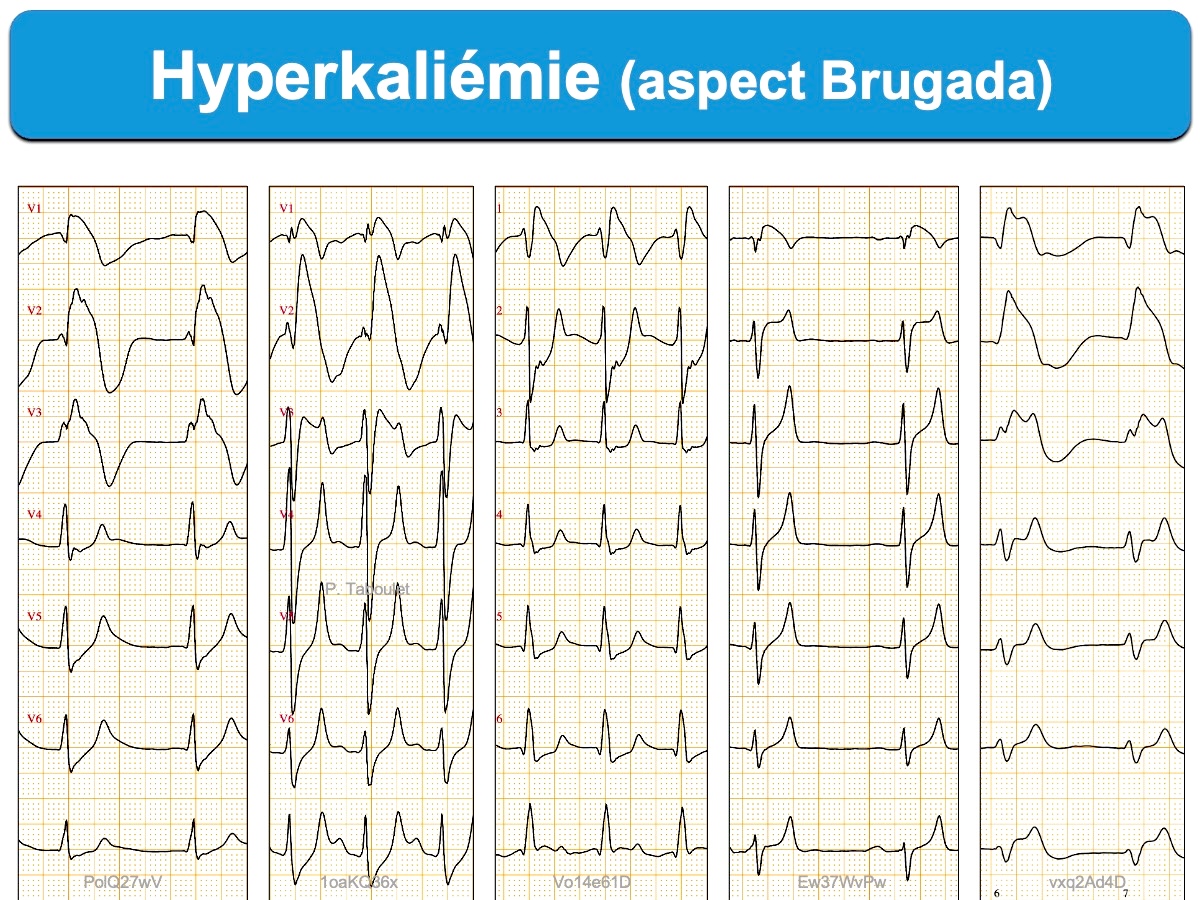
- prendre l’aspect en V1(V2) d’une phénocopie du syndrome de Brugada [5][9][15]. Cet aspect (Brugada phenocopy) est considéré par Littmann comme très spécifique d’une hyperkaliémie critique pouvant justifier un traitement empirique immédiat (sans certitude de la kaliémie) [9] –> cf Hyperkaliémie. Traitement).
- L’intervalle QT peut être allongé [6], car les QRS s’élargissent, mais le JTc peut être normal ou court (raccourcissement du JT) ce qui peut être utile pour écarter une ECG avec effet stabilisant de membrane.
C – Trouble du rythme ventriculaire ou pseudo ventriculaire
- TSV à QRS larges. Il peut s’agir d’une tachycardie sinusale ou atriale. Le tracé peut mimer une TV (cf. Hyperkaliémie traitement).
- Tachycardie ventriculaire en rapport avec des post-dépolarisations.
- Le décès peut survenir par fibrillation ventriculaire
Pour Littmann L [9], les mots clés du diagnostic ECG sont : Brugada phenocopy; Double-counting of heart rate; Intraventricular conduction block; Non-shockable wide-complex tachycardia; Pseudo-infarction pattern; Pulseless electrical activity; Sine-wave
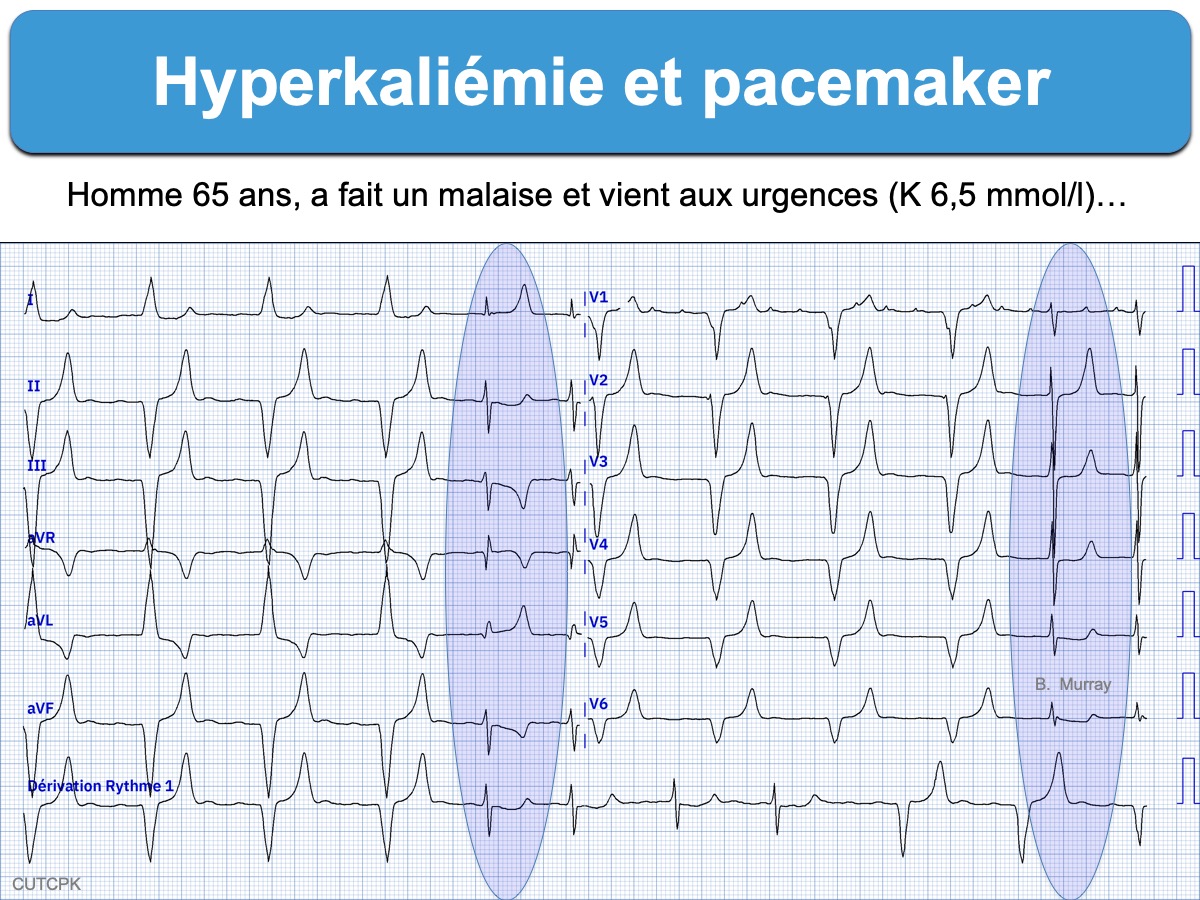
D – En cas de rythme électro-entrainé (pacemaker)
- Des ondes T+ amples et positives avec une pente ascendante raide et qui débutent à la fin des complexes QRS larges ou des ondes T+ symétriques en regard de QRS positifs doivent suggérer le diagnostic (perte de la discordance appropriée) [11].
- Les complexes QRS électroentraînés peuvent dépasser 300 ms et devenir sinusoïdes [3].
- Dysfonction du stimulateur cardiaque avec défaut de capture ou défibrillation indue chez les porteurs de défibrillateur cardiaque [4].
- Le décès peut aussi survenir par asystole même si le patient est porteur d’un stimulateur cardiaque [10].
Diagnostic différentiel
- Pseudo-hyperkaliémies biologiques. Elles sont fréquentes, liées aux conditions pré-analytiques (hémolyse, favorisée par le garrot, le pompage ou les délais avant dosage), l’hyperleucocytose majeure, la thrombocytose.
- Ondes T ischémiques aiguës (Hyperacute T-waves) (3 réf. [16])
- Intoxication à effet stabilisant de membrane
Traitement
Il doit débuter le traitement au plus tôt, soit après résultat du laboratoire, soit en cas de forte suspicion clinique et ECG. En effet, la kaliémie peut continuer à s’élever rapidement et certains patterns – évoqués plus haut – justifient sans attendre le résultat précis du laboratoire – un monitoring et un traitement empirique d’urgence pour prévenir une fibrillation ventriculaire ou une asystole [8][9].
Quiz. 75 ans, grande asthénie. Infarctus ou hyperkaliémie ? Faut-il attendre la kaliémie ?
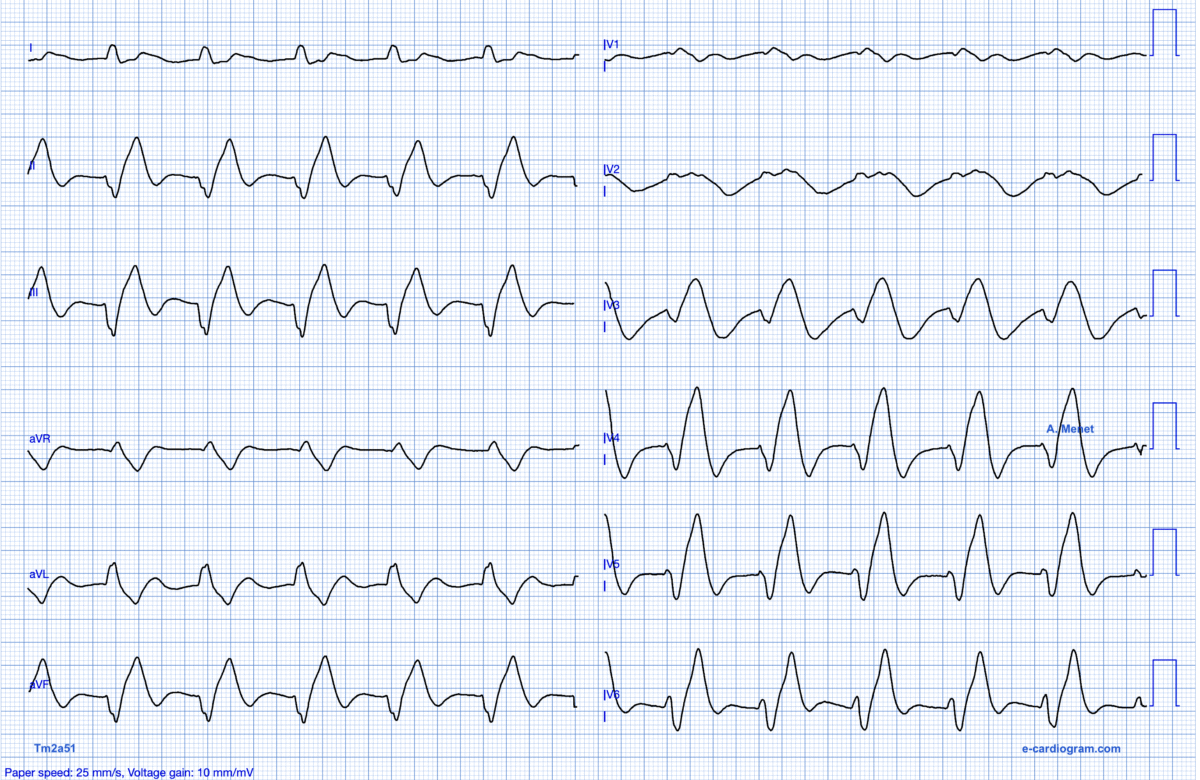
Réponse Quiz –> Hyperkaliémie traitement
Vidéos YouTube PT
- Hyperkaliémie. Une anomalie parfois mortelle. Diagnostic et traitement à l’aide de l’ECG (34 min, fév. 2026)
- Hyperkaliémie (suite) et Hypokaliémie (17 min)
- L’ECG métabolique (45 min)
Blog de Steve Smith (Minneapolis) pour tous les cas cliniques avec hyperkaliémie ici
- Tachycardia and hyperkalemia. What will happen after therapy with 1 gram of Ca gluconate and some bicarbonate? (fév. 2024)
- Hyperkalemia and ST Segment Elevation
- You MUST recognize this pattern, even if it is not common
- Weakness in dialysis patient
- This ECG is NOT Pathognomonic of Brugada Syndrome
- What are these ST elevations, ST depressions, and tall T waves diagnostic of?
- A middle aged man with unwitnessed cardiac arrest
- Another deadly and confusing ECG… ? Phénocopie transitoire de Brugada
- Very Wide and Very Fast, What is it? How would you treat?
- Sinus rhythm with a new wide complex QRS. Tout retard au diagnostic peut être fatal (August 28, 2017)
Ecgpedia : Puzzle 2005 11 428. K 8,8 puis TV et guérison
LITFL : Cas clinique 118. Homme 31 ans
Quiz Homme 70 ans, insuffisance rénale, BBG connu, TA à 80/30
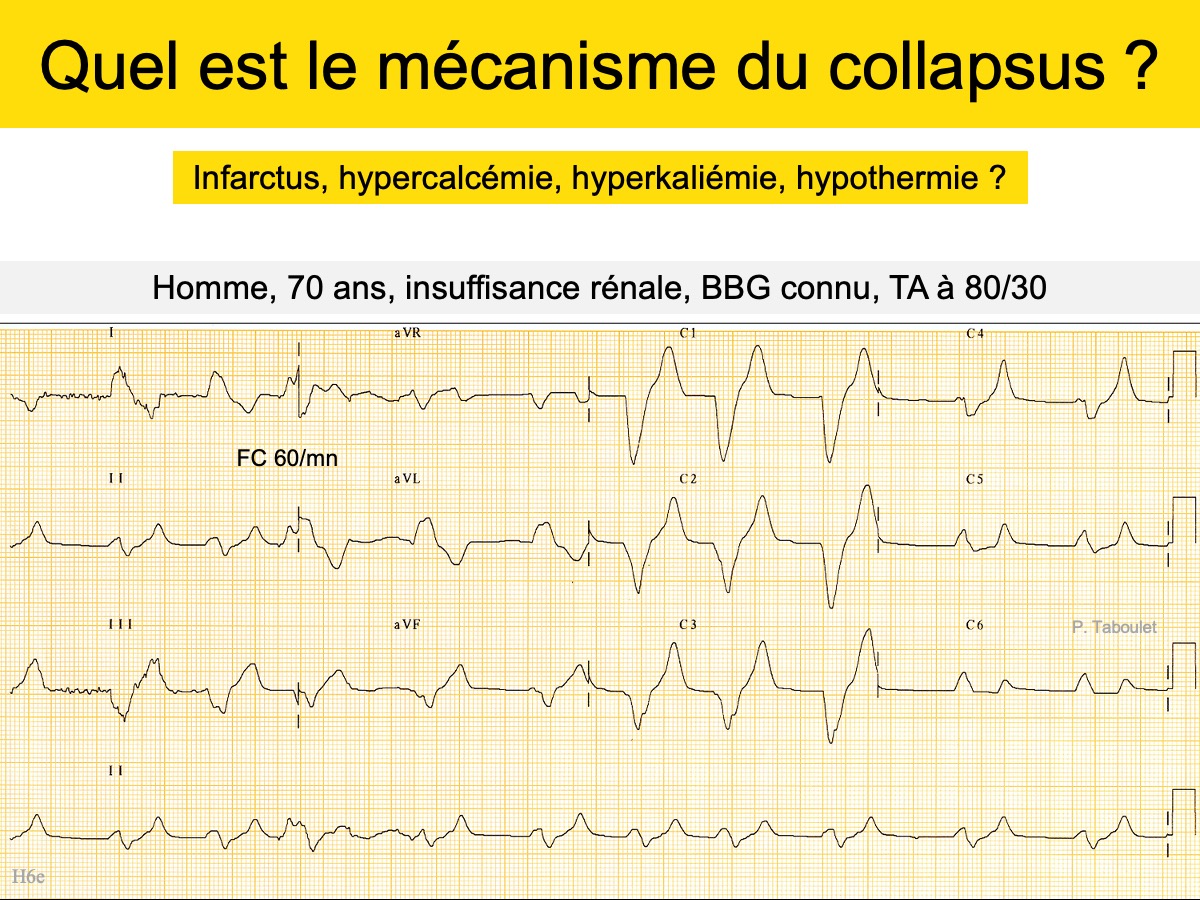
Réponse quiz anomalie des QRS 2.
Quiz récapitulatif Hyperkaliémie
1. Qu’est-ce qu’une hyperkaliémie ?
– a) Une élévation du potassium plasmatique au-delà de 4,5 mmol/L
– b) Une élévation du potassium plasmatique au-delà de 5 mmol/L
– c) Une élévation du potassium plasmatique au-delà de 5,5 mmol/L
2. Quels sont les signes ECG typiques de l’hyperkaliémie ?
– a) Ondes T pointues, élargissement des QRS, disparition des ondes P (Correct)
– b) BAV2 à QRS amples
– c) Bradycardie, ST descendant et QT long
3. Quelle est la classe principale de médicaments utilisée en cas d’hyperkaliémie menaçante pour diminuer rapidement le potassium plasmatique ?
– a) Diurétiques de l’anse
– b) Insuline et glucose
– c) Chélateurs digestifs (ex. Kayexalate®)
4. Quelle action immédiate doit être prise en cas de signes ECG menaçants dus à une hyperkaliémie ≥ 6;5 mmol/ ?
– a) Administrer du gluconate de calcium
– b) Administrer 100 ml de sel de bicarbonate molaire de sodium
– c) Administrer IV 2 g de magnésium
5. Pour quelle raison les QRS s’élargissent au cours d’une hyperkaliémie ?
– a) Le K intracellulaire est élevé ce qui élève le potentiel de repos des cardiomyocytes (ex -70 mV au lieu de -90 mV)
– b) Le K intracellulaire est élevé ce qui diminue le potentiel de repos des cardiomyocytes (ex -90 mV au lieu de -70 mV)
– b) Le K intracellulaire est bas ce qui diminue le potentiel de repos des cardiomyocytes (ex -70 mV au lieu de -90 mV)
6. Quel traitement n’abaisse pas la kaliémie en cas d’hyperkaliémie menaçante ?
– a) Le calcium IVD (Correct)
– b) Insuline et glucose
– c) Stimulants bêta-adrénergiques
7. Quel est le signe ECG qui doit faire craindre une hyperkaliémie critique ?
– a) ondes T très amples et pointues
– b) QRS élargis ≥ 140 ms (sans bloc de branche préalable) et ondes T pointues
– c) une bradycardie avec PR long > 300 ms
8. En cas d’hyperkaliémie critique :
– a) Une injection de 3 g de gluconate de calcium est prioritaire (Correct)
– b) Une perfusion d’insuline/glucose est prioritaire
– c) le bicarbonate de sodium molaire est prioritaire
Solution Quiz autres ECG et références (ci-dessous)
La suite est réservée aux membres et stagiaires du site.
Se connecter | Devenir membre | Devenir stagiaire